Острая диссекция аорты
Острая диссекция аорты (Острое расслоение аорты) является редким заболеванием, которое может иметь летальные последствия при задержке лечения или неправильном диагнозе. Расслоение аорты может манифестироваться различной симптоматикой в зависимости от пораженного участка и может имитировать другие расстройства, такие как ОКС или тромбоэмболию легочной артерии. Поэтому клиницисты должны всегда знать о расслоении аорты и понимать разнообразие клинических проявлений данного состояния.
Врачи верно подозревают диагноз только в 15-43% случаев верифицированного расслоения аорты. Если не лечить, смертность при этом состоянии приближается к 50% в течение первых 48 часов после начала заболевания. Несмотря на большое количество публикаций, значительное количество расслоений аорты может быть несвоевременно диагностировано.
Эпидемиология
Расслоение аорты является относительно редким заболеванием, требующим ранней и точной диагностики и лечения для выживания пациента.
Сообщается, что частота расслоения аорты составляет от 5 до 30 случаев на 1 миллион человек в год (по сравнению с гораздо более распространенным состоянием острого инфаркта миокарда, поражающего примерно 4400 случаев на 1 000 000 человеко-лет). Что касается сообщений из отделений неотложной помощи, то диагностируется примерно три острых расслоения аорты на 1000 пациентов с острой болью в спине, груди или животе.
Возраст является фактором риска. Приблизительно 75% случаев расслоения аорты возникают у пациентов в возрасте от 40 до 70 лет, причем большинство встречается в возрасте от 50 до 65 лет. Однако существуют некоторые существенные отличия между пожилыми взрослыми пациентами и младшими пациентами с расслоением восходящей аорты.
| Пациенты пожилого возраста | Более молодые пациенты |
| – значительно чаще имеют атеросклероз, гипертоническую болезнь – в анамнезе предыдущая аневризма аорты – ятрогенное расслоение или интрамуральная гематома | – реже имеют в анамнезе артериальную гипертензию – гораздо чаще страдают от заболевания соединительной ткани, такого как синдром Марфана |
Острое расслоение аорты втрое чаще встречается у мужчин, чем у женщин, хотя женщины, как правило, госпитализируются позже и имеют худшие результаты.
Этиология
Очень важно оценить факторы риска расслоения аорты путем тщательного сбора анамнеза.
- Расслоение аорты чаще встречается у мужчин и увеличивается с возрастом.
- Врачи должны спросить об основном заболевании пациента:
- гипертония (возникает у 70% пациентов с дистальным синдромом Стендфорда типа В),
- атеросклероз или
- любая предварительная аневризма аорты.
- Семейный анамнез заболевания аорты также может являться фактором риска.
- Резкое, временное, сильное повышение АД (например, интенсивное поднятие тяжести и употребление симпатомиметических средств, таких как кокаин, экстази или энергетические напитки).
- Ятрогенные причины расслоения аорты включают катетеризацию сердца, ангиопластику или кардиохирургическую операцию (АКШ, замена аортального или митрального клапана).
- Для более молодых пациентов следует исследовать генетические коллагеновые заболевания в анамнезе, такие как синдром Марфана и синдром Элерса-Данлоса, двустворчатый аортальный клапан, коарктация аорты и синдром Тернера.
- Беременность и роды (риск усиливается у беременных женщин с заболеваниями соединительной ткани, такими как синдром Марфана).
- Воспалительные или инфекционные заболевания, вызывающие васкулит (сифилис, кокаин).
- Поликистоз почек у взрослых.
- Метаболические нарушения (например, гомоцистинурия, семейная гиперхолестеринемия).
Патофизиология
Стенка аорты состоит из трех слоев: интимы, медиа и адвентиции. Постоянное влияние высокого пульсирующего давления и напряжения сдвига приводит к ослаблению стенки аорты у восприимчивых пациентов, что приводит к разрыву интимы. После этого разрыва кровь течет в пространство между интимой и медиа, создавая ложный просвет. Большинство этих разрывов происходит в восходящей аорте обычно в правой боковой стенке, где возникает наибольшая сдвиговая сила на аорту.
Острое расслоение аорты может распространяться антероградно и/или ретроградно и в зависимости от направления движения рассечения вызывать обструкцию ветвей, что приводит к ишемии пораженного бассейна (коронарного, церебрального, спинального или висцерального), а проксимальный тип острого расслоения аорты может спровоцировать острую тампонаду, аортальную регургитацию или разрыв аорты.
Истинный просвет выстлан интимой, тогда как ложный просвет находится внутри медиа. В большинстве случаев истинный просвет меньше ложного. Через некоторое время кровь, текущая через ложный просвет, приводит к развитию аневризмы с возможностью разрыва. Ниже приведены три распространенных участка для острого расслоения аорты:
- Приблизительно на 2-2,5 см выше корня аорты (наиболее частое место)
- Чуть дистальнее начала левой подключичной артерии
- В дуге аорты
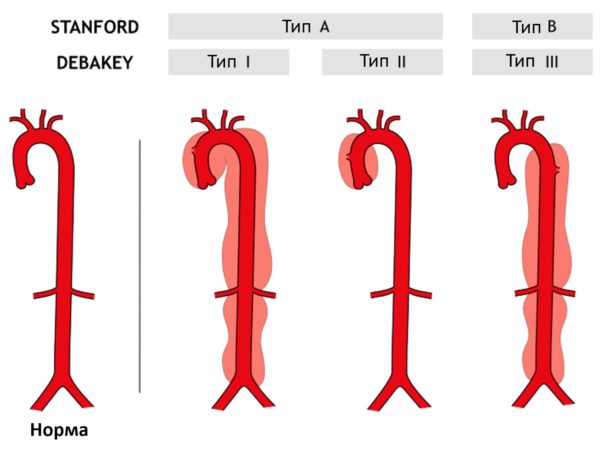
Классификация
Для классификации расслоения аорты употребляются две главные анатомические классификации.
Чаще используется Стэнфордская система (Stanford System). Она классифицирует расслоение на два типа в зависимости от того, задействована ли восходящая или нисходящая часть аорты.
- Тип А включает восходящую аорту, независимо от места первичного разрыва интимы. Рассечение типа А определяется как расслоение проксимальнее брахиоцефальной артерии.
- Расслоение аорты типа В начинается дистальнее левой подключичной артерии и привлекает только нисходящую аорту.
Классификация ДеБейки (DeBakey) основана на месте происхождения расслоения.
- Тип 1 начинается с восходящей аорты и по крайней мере дуги аорты.
- Тип 2 начинается с восходящей аорты и ограничивается ею.
- Тип 3 начинается в нисходящей аорте и распространяется дистально
- над диафрагмой (тип 3a) или
- ниже диафрагмы (тип 3b).
Расслоение восходящей аорты встречается почти вдвое чаще, чем нисходящая аорта.
Симптомы
Наиболее распространенным симптомом острого расслоения аорты является боль в груди, которая составляет 79% расслоения типа А и 63% расслоения типа B.
Характер боли при расслоении аорты, как правило, острый, разрывающий с резким началом. Тяжесть боли, как правило, невыносима, с максимальной интенсивностью на момент ее возникновения. Боль при остром расслоении аорты может изменять свою локализацию при дальнейшем расширении расслоения. Напротив, боль, связанная с острым коронарным синдомом, начинается медленно, приобретает интенсивность со временем, и ее характер обычно более сдавливающий и тупой.
Классической для острого расслоения аорты является боль в передней части грудной клетки, отдающая в спину между лопатками.
- Боль в передней части грудной клетки: обычно связана с дугой или расслоением корня аорты.
- Боль в шее или челюсти: с поражением дуги аорты и расширением в большие сосуды.
- Разрывающая или разрывающая внутрилопаточная боль: может указывать на расслоение нисходящей аорты.
Иногда боль может носить давящий характер, не соответствуя типичным болям, связанным с расслоением аорты, врач всегда должен подозревать расслоение аорты, поскольку возможны атипичные проявления, а расслоение аорты может сочетаться с ОКС.
Безболезненное расслоение аорты встречается редко, но возможно только с симптомами и признаками застойной сердечной недостаточности, нарушением мозгового кровообращения и потерей пульса.
Применение нитроглицерина может временно снизить боль в груди, снижая артериальное давление и уменьшая напряжение стенки. Нитроглицерин действует путем расслабления гладких мышц и расширения вен, артерий и коронарных артерий. Венодилатация снижает преднагрузку и, следовательно, уменьшает нагрузку на стенку, что приводит к снижению потребности миокарда в кислороде. Однако, поскольку вазодилататоры могут увеличить силу выброса левого желудочка, следует применять с осторожностью нитроглицерин.
Другие проявления могут включать следующее:
- Дисфагия от сдавления пищевода
- Боль в боку, если поражена почечная артерия
- Боли в животе, если расслоение охватывает брюшную аорту
- Лихорадка
- Тревога и предчувствие смерти
Расслоение аорты часто происходит в две фазы:
- После первого события с сильной болью и утратой пульса кровотечение прекращается.
- Второе событие начинается, когда давление превышает критический предел и происходит разрыв либо в перикард с тампонадой сердца, либо в плевральное пространство или средостение.
Объективные данные
- неодинаковое артериальное давление на руках
- слабый или отсутствующий пульс
- диастолический шум декрещендо при вовлечении аортального клапана, что приводит к аортальной регургитации
Физикальное обследование может дать важные подсказки для диагностики расслоения аорты. Необходимо измерить АД на правой и левой руке или ногах. Высокое кровяное давление проявляется в 70% случаях расслоения дистального отдела и в 35% случаях расслоения проксимального отдела.
Артериальная гипертензия очень распространена при остром расслоении аорты; если у пациента есть гипотензия, то это серьезный признак, скорее всего, указывающий на разрыв. Разница в артериальном давлении на руках более 20 мм рт.ст. должна вызвать подозрение на острое расслоение аорты.
Проверку пульса необходимо выполнять на обеих верхних и нижних конечностях, поскольку у менее чем 20% пациентов имеется дефицит пульса или разность пульса вследствие лоскута или компрессии интимальной гематомой.
Диастолический шум, свидетельствующий об аортальной регургитации, присутствует примерно у половины пациентов с проксимальным расслоением аорты. Иногда шум может быть очень слабым, и вполне вероятно, что в этом случае врач не распознает шум.
Неврологическое обследование для оценки неврологического дефицита, такого как потеря сознания и ишемический парез, является важным, поскольку они могут возникать у до 40% пациентов.
Синкопе также часто встречается и может являться следствием гиповолемии, аритмии, ИМ или повышения тонуса блуждающего нерва. Если расслоение антеградно, оно может охватить сосуды конечностей, что приводит к потере пульса, парестезии и боли.
Охриплость голоса и синдром Горнера также были описаны у пациентов с острым расслоением аорты.
Синдром Горнера вызывается нарушением работы шейных симпатичных ганглиев и проявляется птозом, миозом и ангидрозом.
Охриплость голоса возникает от повторного сдавления гортанного нерва.
Если острое расслоение аорты проходит через средостение, то у пациента может быть одышка и кровохарканье.
Сердечно-сосудистые проявления могут включать симптомы, свидетельствующие о застойной сердечной недостаточности, возникающей вследствие острой тяжелой аортальной регургитации. К ним относятся одышка и ортопное.
Приглушенные тона сердца могут свидетельствовать о тампонаде сердца.
Классические физикальные данные, такие как несоответствие АД на верхних конечностях, дефицит пульса или наличие диастолического шума, присутствуют менее чем в 50% подтвержденных случаев острого расслоения аорты. Кроме того, наличие боли в груди с любыми неврологическими признаками, сочетание боли в груди и животе, или боль в груди, сопровождающейся слабостью конечностей или парестезией, должны предупредить клинициста о возможности острого расслоения аорты.
Таким образом, данные объективного обзора включают следующее:
- Гипертония
- Гипотония
- Разница АД более 20 мм рт.ст на руках
- Признаки аортальной регургитации (например, высокое пульсовое давление, диастолические шумы)
- Признаки, свидетельствующие о тампонаде сердца (например, приглушенные тоны сердца, гипотония, парадоксальный пульс, растяжение яремных вен, признак Куссмауля)
- Неврологический дефицит (например, синкопе, изменение психического состояния)
- Периферические парестезии
- Синдром Горнера
- Новый диастолический шум
- Ассиметричные импульсы (например, сонные, плечевые, бедренные)
- Прогрессирование или развитие кровоподтеков
Дифференциальный диагноз
Диагностика острого расслоения аорты имеет много потенциальных трудностей. Расслоение аорты может имитировать другие более распространенные состояния, такие как коронарная ишемия, тромбоэмболия легочной артерии, сердечная недостаточность, инсульт и острое брюшное заболевание.
Дифференциальная диагностика расслоения аорты и острого коронарного синдрома (ОКС) может иметь особое значение, поскольку тромболитическая терапия может быть смертельной при расслоении аорты.
По данным Hagan и соавт. до 30% пациентов, у которых позже выявили расслоение аорты, врачи сначала подозревали другие заболевания, такие как ОКС, аневризмы, перикардит, тромбоэмболию легочной артерии, аортальный стеноз или даже холецистит. Несмотря на последние достижения в диагностических методах, ошибочный диагноз встречается у 25-50% пациентов при первичном обследовании с симптомами, имитирующими симптомы острого инфаркта миокарда и других сердечно-сосудистых заболеваний. Острый аортальный синдром часто путают с ОКС, что приводит к задержке диагностики и несоответствующему лечению антитромбоцитарной, антитромбиновой и фибринолитической терапией. Применение этих лекарственных средств связывается с гемодинамической нестабильностью, геморрагическим плевральным и перикардиальным выпотом, увеличением геморрагических послеоперационных осложнений и тенденцией к увеличению смертности. Поэтому важно иметь не только клиническое подозрение на расслоение аорты у пациентов с резкой болью в груди, а также у пациентов с непонятным синкопе, инсультом, острым началом застойной сердечной недостаточности или симптомами острой ишемии конечностей или внутренних органов.
Альтернативные диагнозы по дифференциальной диагностике расслоения аорты включают такие состояния, угрожающие жизни: инфаркт миокарда, аневризма аорты, тампонада сердца (по другой причине), разрыв пищевода (синдром Бурхаве), спонтанный пневмоторакс, легочная эмболия, инсульт, транзиторная ишемическая атака.
Если у пациента наблюдается боль в животе, почечная или желчная колика, непроходимость/перфорация кишечника, следует рассмотреть ишемию брыжейки, не связанную с расслоением аорты. Дефицит пульса может быть признаком эмболических явлений, не связанных с расслоением аорты или окклюзией артерий.
- Острый коронарный синдром с подъемом ST и без него.
- Аортальная регургитация без расслоения.
- Аневризмы аорты без расслоения.
- Скелетно-мышечная боль.
- Перикардит.
- Опухоли средостения.
- Плеврит.
- Легочная эмболия.
- Холецистит.
- Атеросклеротическая или холестериновая эмболия.
Диагностика
Лабораторные исследования
Анализ крови должен включать показатели общего анализа крови, электролита, тропонина, D-димера и функции почек. Анализ тяжелой цепи миозина гладких мышц более специфичен для острого расслоения аорты.
Но, несмотря на постоянные исследования новых биохимических диагностических маркеров, таких как тяжелая цепь миозина гладких мышц, до сих пор не существует специфического маркера анализа крови, который можно использовать для диагностики расслоения аорты.
D-димер можно использовать для исключения тромбоэмболии легочной артерии и расслоения аорты, если это сделать в течение 24 часов после появления симптомов.
Возможные лабораторные находки:
- Лейкоцитоз может свидетельствовать о стрессовом состоянии.
- Снижение уровня гемоглобина и гематокрита – об утечке или разрыве расслоения.
- Повышение уровня азота мочевины и креатинина в крови – о поражении почечной артерии или преренальной азотемии.
- Повышение уровня изофермента креатинкиназы мышц миокарда, миоглобина и тропонина I и T: ишемия миокарда вследствие поражения коронарной артерии.
- Повышение лактатдегидрогеназы: гемолиз в ложном просвете.
Инструментальные исследования
1. Рентгенография органов грудной клетки
При рентгенограмме грудной клетки 60-90% больных имеют аномальные результаты, такие как аномальный контур аорты, расширение средостения или расширение тени аорты.
Рентген грудной клетки может показать расширенное средостение (>8 см) или скопление жидкости – гемиторакс из-за разрыва. Рентгеновские характеристики, характерные для острого расслоения аорты, включают:
- Левая верхушечная шапка
- Плевральный выпот
- Отклонение пищевода
- Отклонение трахеи справа
- Потеря паратрахеальной полоски
Но не следует забывать, что хотя расширение силуэта аорты увеличивает возможность острого расслоения аорты, его отсутствие достоверно не исключает диагноз.
2. ЭКГ
Всем пациентам необходимо провести ЭКГ для дифференциальной диагностики острого инфаркта миокарда с расслоением аорты. Однако клиницисты должны всегда помнить, что расслоение аорты может сочетаться с инфарктом миокарда, если расслаивающая оболочка затрагивает коронарные артерии. 31% пациентов с расслоением аорты имеют нормальную ЭКГ. Поэтому ЭКГ не может использоваться в качестве диагностического инструмента.
Подъем сегмента ST можно увидеть при диссекции типа А, поскольку расслоение перекрывает кровоток в коронарные артерии. В одном исследовании 8% пациентов с рассечением типа А имели подъем сегмента ST, тогда как ни один пациент с рассечением типа B не имел подъема сегмента ST. Чаще аномалией ЭКГ является депрессия сегмента ST.
Если расслоение охватывает отверстия коронарных сосудов, чаще всего поражается правая коронарная артерия. Это может привести к подъему сегмента ST в отведениях II, III и aVF, что подобно тому, что наблюдается при инфарктах нижней стенки.
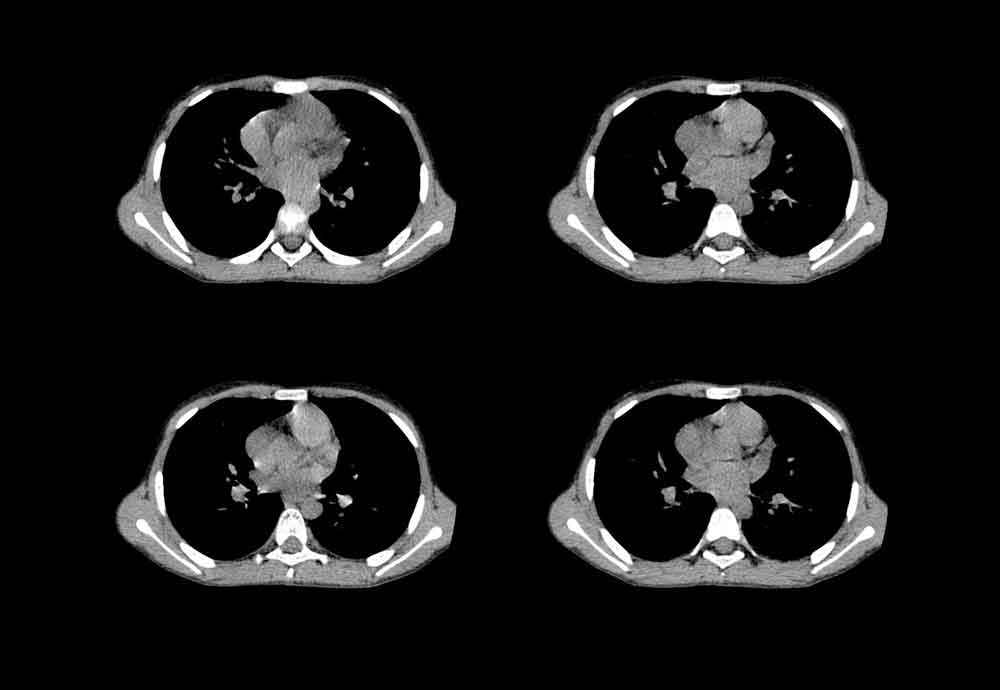
3. Сердечно-сосудистая визуализация
Подтверждение наличия острого расслоения аорты требует сердечно-сосудистой визуализации для определения наличия разрыва интимы, установления Стэнфордской классификации и обнаружения поражения клапанов или ветвей. Большинство рекомендаций советуют либо КТ-аортографию, либо чреспищеводную эхокардиографию для диагностики острого расслоения аорты. Принятие решения о том, какой метод использовать в качестве первой линии, должно основываться на наличии оборудования и опыта.
Поэтому для окончательной диагностики необходимо провести КТ, магнитно-резонансную томографию (МРТ), чреспищеводную эхокардиографию или аортографию. КТ является наиболее часто используемым методом диагностики расслоения аорты из-за ее высокой специфичности и чувствительности, а также доступности. Однако КТ имеет свои ограничения, поскольку не может выявить аортальную регургитацию. МРТ также обладает высокой специфичностью и чувствительностью, но тест занимает много времени и менее доступен. Поэтому МРТ обычно используется для дальнейшей визуализации или хронических расслоений. Чреспищеводная эхокардиография обычно используется для гемодинамически нестабильных пациентов, поскольку ее можно выполнять у постели или в операционной для неотложной помощи.
| Если состояние пациента стабильное – КТ с контрастированием | Если пациент гемодинамически нестабильный – чреспищеводная эхокардиография, или наличие почечной недостаточности или аллергии на контрастные вещества |
| Лоскут рассечения интимы Двойной просвет Расширение аорты и гематома Регионарные нарушения перфузии Утечка контраста свидетельствует о разрыве аорты | Расслаивающий лоскут с отдельным доплеровским потоком Истинный и ложный просвет в восходящей аорте Тромбоз в ложном просвете Центральное смещение кальцификата интимы Перикардиальный выпот |
Лечение
Острое расслоение с привлечением восходящей аорты считается неотложным хирургическим вмешательством. Пациентов необходимо госпитализировать в отделение интенсивной терапии.
Пациент должен иметь артериальную линию и центральный венозный катетер для мониторинга. Для оценки выделения мочи следует вставить Катетер Фолея.
Одновременно необходимо приступить к медикаментозной терапии, включая предоставление адекватной анальгезии (морфин является лучшим анальгетиком, поскольку он также уменьшает симпатический выброс) и введение внутривенных бета-блокаторов короткого действия, направленных на частоту сердечных сокращений ~60 ударов в минуту. Снижение частоты сердечных сокращений и АД уменьшает напряжение стенки аорты и ограничивает степень расслоения.
Следующие бета-блокаторы обычно вводятся внутривенно или перорально:
- лабеталол
- пропранолол
- эсмолол
У пациентов с противопоказаниями к бета-блокаторам для контроля частоты могут быть использованы недигидропиридиновые блокаторы кальциевых каналов. Если систолическое АД остается повышенным, можно добавить нитропруссид для достижения целевого уровня систолического АД от 100 до 120 мм рт.ст. (поддерживайте АД в этом диапазоне до тех пор, пока нет нарушения в выделении мочи).
Другие средства, которые можно использовать для снижения АД, включают дилтиазем.
Терапия для снижения системного АД и напряжения смещения, если артериальное давление пациента позволяет такой тип вмешательства, обычно включает:
- В/в нитропруссид капельно
- В/в лабеталол: двойное действие: снижает кровяное давление и сократимость сердца.
- Блокаторы кальциевых каналов (например, дилтиазем): снижает кровяное давление и сократимость сердца
Бета-адреноблокаторы следует применять с осторожностью при острой аортальной регургитации, поскольку они блокируют компенсаторную тахикардию.
Противопоказания к основным группам препаратов медикаментозной терапии:
| Противопоказания к терапии бета-блокаторами | Противопоказания к терапии блокаторами кальциевых каналов | Противопоказания для введения нитропруссида |
| Повышенная чувствительность к препарату/классу Тяжелая астма Блокады сердца Некомпенсированная сердечная недостаточность Брадикардия (частота сердечных сокращений < 60 уд/мин) Тяжелая хроническая обструктивная болезнь легких Гипотония | Повышенная чувствительность к препарату/классу Атриовентрикулярная блокада второй или третьей степени Синдром слабости синусового узла Гипотония Дисфункция левого желудочка Застойные явления в легких | Повышенная чувствительность к препарату/классу Плохая церебральная перфузия Плохая коронарная перфузия |
У пациентов с гипотензией внутривенное введение жидкости оправдано (при необходимости). При необходимости можно добавить вазопрессоры для поддержания адекватной перфузии, но это может привести к дальнейшему распространению ошибочного просвета. Следует избегать применения инотропных средств, поскольку они могут повысить силу и скорость сокращения желудочков и, следовательно, усугубить напряжение стенки аорты.
Хирургическое лечение острого расслоения аорты типа А включает иссечение разрыва интимы, облитерацию входа в ложный просвет проксимально и восстановление аорты с вставкой синтетического сосудистого трансплантата. Хирургическое вмешательство острого расслоения аорты типа В обычно показано для пациентов с осложненным течением. Эндоваскулярное стентирование (TEVAR) использовалось как менее инвазивная альтернатива хирургии, в первую очередь для пациентов со сложными расслоениями типа B.
При остром расслоении аорты, в которую вовлечена восходящая аорта, необходимо заменить аорту и оценить клапан. В большинстве случаев аортальный клапан может быть вырезан и заменен протезом. Расслоение нисходящей аорты является сложным и существует риск параплегии. Самыми сложными являются расслоения, затрагивающие дугу аорты. Хирургическая смертность колеблется от 5–20%. Даже выжившие имеют длительное восстановление.
Из-за высокой хирургической смертности сегодня проводят эндоваскулярные операции по поводу расслоения аорты. Эндоваскулярное расположение стента ассоциируется со значительно меньшей заболеваемостью по сравнению с хирургическим вмешательством.
Избегайте антикоагулянтов (удваивают смертность)!
Осложнения
- Полиорганная недостаточность в результате плохой перфузии
- острая почечная недостаточность
- острый живот
- мезентериальная ишемия
- ишемический колит
- параплегия или слабость нижних конечностей
- окклюзионная болезнь аорто-подвздошной кости (синдром Лерише)
- ампутация конечностей
- Разрыв аневризмы
- Отек легких вторичен к острой аортальной регургитации
- Инсульт от расслоения, распространяющийся на каротиды
- Инфаркт миокарда от окклюзии коронарной артерии
- Редкие случаи поражения правого или левого коронарного отверстия, приводящего к ишемии миокарда
- Тампонада (в результате гемоперикарда; это затрудняет расслоение аорты типа А)
- Острая аортальная регургитация
- Компрессия верхней полой вены
- Смерть
Прогноз
Госпитальная смертность при расслоении аорты составляет примерно 30%. Пациенты с расслоением аорты типа А, подвергающиеся хирургическому лечению, обладают 30% летальностью; у пациентов, получающих медикаментозную терапию, смертность составляет 60%. Сопутствующие заболевания и пожилой возраст могут являться противопоказанием к операции у отдельных пациентов. Пациенты, получившие медикаментозное лечение при расслоении типа В, обладают 10% летальностью; хирургически пролеченные пациенты с рассечением типа В имеют 30% летальность.
Острое расслоение аорты (< 2 недели) связано с высокой заболеваемостью и смертностью (наивысшая смертность в первые 7 дней). От 1% до 2% пациентов с расслоением аорты умирают через час в течение первых 24-48 часов. Пациенты с хроническим расслоением аорты (2 недели) имеют лучший прогноз.
Постнаблюдение
Пациентам с расслоением аорты в анамнезе необходимо длительное наблюдение, независимо от того, получили ли они медикаментозное или хирургическое лечение.
- Через 1 месяц контрольная проверка на наличие каких-либо новых симптомов, таких как боль в груди или спине, а также признаки прогрессирования расслоения аорты.
- Адекватный контроль АД с поддержкой систолического АД на уровне 90-120 мм рт.ст.
- Обычные рентгенограммы грудной клетки, КТ с контрастированием и МРТ с интервалами в 3, 6 и 12 месяцев соответственно в амбулаторных условиях для оценки прогрессирования состояния.
- Пожизненный прием бета-блокаторов.
- Рассмотрение профилактической замены корня аорты при его расширении.
- Умеренное ограничение физической активности.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Связанный симуляцинный тренинг:
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Источники
- Abdominal aortic aneurysm: diagnosis and management; NICE Guidance (March 2020)
- Guidelines on the diagnosis and treatment of aortic diseases; European Society of Cardiology (2014)
- Hagan PG, Nienaber CA, Isselbacher EM, Bruckman D, Karavite DJ, Russman PL, et al. The International Registry of Acute Aortic Dissection (IRAD): new insights into an old disease. JAMA. 2000;283:897–903. (PubMed)
- Kim HJ, Lee HK, Cho B. A case of acute aortic dissection presenting with chest pain relieved by sublingual nitroglycerin. Korean J Fam Med. 2013;34(6):429-433. doi:10.4082/kjfm.2013.34.6.429
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Шкала SAVED для стратификации риска ВТЭ
Шкала SAVED для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. ПеременнаяБаллыОперативное…
Шкала IMPEDE для стратификации риска ВТЭ
Шкала IMPEDE для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. Индивидуальные…
Компьютерная томография грудной клетки
Для того, чтобы анализировать снимок компьютерной томографии грудной клетки представьте, что пациент лежит на спине,…
Рентгенологические границы сердца
По данным рентгенографии органов грудной клетки границы сердца образованы: Правая граница сердца – верхняя полая…
Болезнь Бюргера (облитерирующий тромбангиит)
Болезнь Бюргера (облитерирующий тромбангиит) – воспалительный тромбоз артерий мелкого и среднего диаметра и некоторых поверхностных…