Острый отек легких: алгоритм оказания неотложной помощи. Жидкость вывести или перераспределить?
Кейс презентация
В отделение неотложной помощи бригадой скорой помощи транспортирован 64-летний мужчина, который отмечает прогрессивное ухудшение одышки в течение последних двух недель. Он заметил, что ноги начали отекать. Он чувствует одышку, когда поднимается по лестнице или проходит более 2 кварталов. Примерно 1 месяц назад у мужчины был инфаркт миокарда с элевацией сегмента ST, что требовало имплантации стента в переднюю нисходящую артерию. При физикальном обследовании выявлено увеличение наполнения яремной вены, двусторонние отеки нижних конечностей, при аускультации легких двусторонняя крепитация над базальными отделами легких. При рентгенограмме органов грудной клетки обнаружен двусторонний плевральный выпот, линии Керли.
Актуальность
Острый отек легких является неотложным состоянием, требующим экстренной медицинской помощи. Характеризуется вторичной одышкой и гипоксией, которые развиваются вследствие накопления жидкости в легких, что ухудшает газообмен.
Острая сердечная недостаточность (ОСН) обычно протекает как «острая декомпенсированная сердечная недостаточность (ОДСН) или вторичная хроническая сердечная недостаточность (ХСН) или de novo. Наиболее тяжелыми проявлениями острой сердечной недостаточности является острый отек легких и кардиогенный шок. По данным EuroHeart Failure Survey II, среди пациентов, которые были госпитализированы с ОСН, 37% имели острую сердечную недостаточность de novo и 16% имели острый отек легких.
Острый отек легких имеет высокую смертность. Это требует неотложной помощи и, как правило, госпитализации.
Однолетняя смертность пациентов, госпитализированных с острым отеком легких, составляет до 40%. Наиболее частыми причинами острого отека легких являются ишемия миокарда, аритмии (например, фибрилляция предсердий), острая дисфункция клапана и перегрузки жидкостью. Другие причины включают легочную эмболию, анемию и стеноз почечной артерии. Несоблюдение режима лечения и неблагоприятное воздействие лекарственных средств также могут привести к развитию отека легких.
Врачи общей практики хорошо знакомы с клинической презентацией острого отека легких – тяжелая одышка, дистресс, бледность, потливость, тахикардия и снижение периферической перфузии. Однако в общей практике клинические проявления острой сердечной недостаточности могут быть менее выраженными, чем при остром отеке легких, а клинические проявления могут быть атипичными (например, бред или падения у пожилых людей).
Причины развития острого отека легких
Кардиогенный отек легких следует дифференцировать от отека легких, связанного с повреждением альвеолярно-капиллярной мембраны, вызванного различной этиологией. Повреждения альвеолярно-капиллярного барьера можно наблюдать при различных прямых повреждениях легких (от пневмонии, аспирационного пневмонита, ингаляции токсина, облучения, утопления или жировой эмболии) и косвенных повреждениях легких (от сепсиса, шока и многократных переливаний, острого панкреатита или анафилактического шока) .
Самой распространенной причиной сердечной недостаточности является нарушение работы миокарда, возникающее вследствие одной или нескольких из следующих причин:
- гипертония (> 60% пациентов с сердечной недостаточностью);
- ишемическая болезнь сердца (> 50% пациентов с сердечной недостаточностью);
- идиопатическая дилатация (10% пациентов с сердечной недостаточностью);
- сахарный диабет;
- избыточное потребление алкоголя;
- ожирение;
- токсичность лекарственных средств.
Другие сердечные причины сердечной недостаточности включают аритмии, клапанную дисфункцию и заболевания перикарда.
Некардиальными причинами сердечной недостаточности являются гиповолемия (дегидратация или кровоизлияние), легочная эмболия и состояния, сопровождающиеся повышенным выбросом (анемия, септицемия и тиреотоксикоз).
Кардиогенный отек легких определяется как отек легких из-за повышенного капиллярного гидростатического давления, вторичного к повышенному легочному венозному давлению. Кардиогенный отек легких отражает накопление жидкости с низким содержанием белка в легочной интерстиции и альвеолах в результате сердечной дисфункции.
Стадии развития отека легких
Прогрессирование накопления жидкости при остром отеке легких можно определить как три разные физиологические стадии.
| Стадии | |
| Стадия 1 | На стадии 1 повышенное давление в легочной артерии вызывает растяжение и раскрытие мелких легочных сосудов. На этом этапе газообмен крови не ухудшается, или даже может немного улучшиться. |
| Стадия 2 | На стадии 2 жидкость и коллоид перемещаются в легочный интерстиций из легочных капилляров, но первоначальное увеличение лимфатического оттока эффективно выводит жидкость. Продолжающаяся фильтрация жидкости и растворенных веществ может превысить дренажную способность лимфатической системы. В этом случае жидкость сначала собирается в относительно уступающем интерстициальном отделе, который, как правило, является периваскулярной тканью крупных сосудов, особенно в зависимых зонах. Накопление жидкости в интерстиции может ухудшить работу малых дыхательных путей, что приведет к легкой гипоксемии. Гипоксемия на этой стадии редко бывает достаточной, чтобы стимулировать тахипноэ. Тахипноэ на этой стадии в основном является результатом стимуляции юкстапульмональных капиллярных рецепторов (J-типа), которые являются немиелиноваными нервными окончаниями, расположенными вблизи альвеол. Рецепторы J-типа участвуют в рефлексах, модулирующих дыхание и частоту сердечных сокращений. |
| Стадия 3 | На стадии 3, когда фильтрация жидкости продолжает увеличиваться и происходит заполнение рыхлого промежуточного пространства, жидкость накапливается в относительно промежуточном пространстве. Интерстициальное пространство может содержать до 500 мл жидкости. С дальнейшими накоплениями жидкость пересекает альвеолярный эпителий до альвеол, что приводит к появлению жидкости в альвеолах. На этой стадии заметны отклонения в газообмене, жизненная емкость и другие дыхательные объемы существенно уменьшаются, а гипоксемия становится более тяжелой. |
Диагностика
Лабораторные исследования, используемые для оценки пациентов с кардиогенным отеком легких, включают следующее:
- Общий анализ крови – общий анализ крови помогает выявить тяжелую анемию и может обнаружить признаки сепсиса или инфекции, если присутствует заметно повышенный уровень лейкоцитов.
- Измерение уровня электролитов в сыворотке крови – пациенты с хронической СН часто используют диуретики и поэтому подвержены электролитным нарушениям, особенно гипокалиемии и гипомагниемии; пациенты с хронической почечной недостаточностью имеют высокий риск гиперкалиемии, особенно когда они не получают лечения с помощью гемодиализа.
- Определение азота мочевины в крови и креатинина – эти тесты помогают оценить пациентов с почечной недостаточностью и ожидаемую реакцию на диуретики.
- Пульсоксиметрия – оценка гипоксии и, следовательно, тяжести острого отека легких; это также полезно для контроля реакции пациента на дополнительную оксигенацию и другие методы лечения.
- Анализ газов артериальной крови – этот тест является более точным, чем пульсоксиметрия для измерения насыщения кислородом; решение начать искусственную вентиляцию легких основывается главным образом на клинических выводах, но в редких случаях учитываются результаты газов артериальной крови.
Электрокардиография
На ЭКГ могут быть обнаружены острые тахиаритмии или брадиаритмии, острая ишемия миокарда или инфаркт миокарда.
Рентгенография
Рентгенография грудной клетки помогает отличить кардиогенный отек легких от других легочных причин тяжелой одышки. Среди особенностей, характерных для кардиогенного отека легких, следующие:
- Увеличенное сердце.
- Перераспределение кровотока.
- Линии Керли.
- Отек базальных отделов (против диффузного отека).
- Отсутствие воздушных бронхограмм.
- Наличие плеврального выпота (особенно двусторонний и симметричный плевральный выпот, чаще в острой форме при хронической сердечной недостаточности).
Таблица.
Острый отек легких – дифференциальный диагноз
| Дифференциальный диагноз острой одышки | Причины острого отека легких |
| Первичные причины нарушения дыхания: • Обострение хронической обструктивной легочной болезни. • Острая астма. • Пневмоторакс. • Пневмония | Первичные сердечные причины: • Острый коронарный синдром / инфаркт миокарда. • Аритмия. • Перикардит. • Острая дисфункция клапана (аортальный стеноз, митральная регургитация). • Эндокардит |
| Анафилаксия | Перегрузка жидкостью |
| Гипервентиляция | Лекарственные средства (например, нестероидные противовоспалительные препараты [НПВС], недегидропиридиновые блокаторы кальциевых каналов – верапамил, дилтиазем) |
| Некардиогенный острый отек легких: • Утопление. • Ларингоспазм / обструкция верхних дыхательных путей. • Токсическое вдыхание | Несоответствие: • препараты для лечения сердечной недостаточности; • ограничение приема жидкости или алкоголя |
| Легочная эмболия | Легочная эмболия |
| Острая почечная недостаточность | Острая почечная недостаточность |
| Состояния с повышенным сердечным выбросом: • Септицемия. • Анемия. • Тиреотоксикоз. | Состояния с повышенным сердечным выбросом: • Септицемия. • Анемия. • Тиреотоксикоз. |
Эхокардиография
Прикроватная эхокардиография у пациента с декомпенсированной ХСН является важным диагностическим инструментом при определении этиологии отека легких. Эхокардиография может быть использована для оценки систолической и диастолической функции ЛЖ, а также функции клапанов и оценки заболеваний перикарда. Новые аномалии движения стенки могут свидетельствовать об остром инфаркте миокарда. Это особенно полезно при выявлении механической этиологии отека легких, например при следующих состояниях:
- острый разрыв сосочковой мышцы;
- острый дефект желудочковой перегородки;
- тампонада сердца;
- разрыв ЛЖ;
- клапанная вегетация, которая привела к острой тяжелой митральной, аортальной регургитации.
Лечение
Лечение как острой сердечной недостаточности, так и острого отека легких преимущественно базируются на клиническом опыте, чем на рандомизированных контролируемых исследованиях.
Алгоритм оказания медицинской помощи может быть условно разделен на два этапа.
Первый – это оказание помощи пациенту на догоспитальном этапе, второй – это оказание помощи на госпитальном этапе.
Существует несколько различных клинических указаний по лечению острого отека легких. И общие принципы терапии существующих установок едины. Целями терапии острого отека легких является улучшение оксигенации, поддержание адекватного артериального давления для перфузии жизненно важных органов и уменьшения избытка внеклеточной жидкости. Также важно устранить основную причину или уменьшить ее влияние на развитие данного состояния.
Таблица
Оценка пациента с острым отеком легких
| Начальный уровень | • Быстрое сообщение, крик на помощь (другие врачи, медсестры, персонал клиники). • Начать кислородную терапию. • Обеспечение внутривенного доступа. • Начать лечение при обследовании пациента. |
| Анамнез пациента | • Предыдущие кардиореспираторные жалобы (ночная одышка и ортопноэ). • Прием лекарственных средств, которые принимались. |
| Объективный обзор | • Пять жизненно важных признаков: – температура; – пульс (частота, ритм); – кровяное давление; – дыхание (частота, характер); – насыщение кислородом. • Целенаправленный кардиореспираторный обзор, в частности: – цвет; – потливость; – яремный венозный пульс; – верхушечный толчок (сдвиг, нагрузки); – тоны сердца (ритм галопа?). • Шум (например, митральная регургитация, аортальный стеноз). • Периферическая перфузия и отеки. • Крепитации, хрипы. |
| Мониторинг | • Артериальное давление. • ЭКГ мониторинг (II отведение), если возможно. • Сатурация кислорода. • Автоматизированный внешний дефибриллятор в режиме ожидания. • Мочевой катетер. |
| Дополнительные методы исследования в зависимости от доступности | • 12 канальная ЭКГ. • Рентгенография ОГК. • Лабораторные тесты (если доступны): – тропонин; – натрийуретический пептид (BNP). • Другие анализы: мочевина и электролианализ крови клинический, газы артериальной крови. • Эхокардиограмма при первой возможности (в зависимости от доступности и стабильности пациента). |
Препараты, применяемые при лечении, включают нитраты, диуретики, морфин и инотроп. Некоторые пациенты будут нуждаться в вентиляционной поддержке.
Наиболее весомые доказательства – нитраты и неинвазивная вентиляция имеют наиболее весомые доказательства эффективности в лечении острого отека легких.
Диуретики показаны только пациентам с перегрузкой жидкостью. Фуросемид следует вводить медленно внутривенно. Но чаще всего причинами кардиогенного отека легких является чрезмерный венозный возврат (перегрузки), чрезмерное системное сосудистое сопротивление (после нагрузки) или дисфункция левого желудочка: расстройства сократимости, расстройства ритма и частоты.
Постоянное использование морфина не рекомендуется из-за его неблагоприятного воздействия.
Кислород следует вводить только в случаях гипоксемии.
Инотропные препараты следует начинать только тогда, когда есть гипотония со снижением перфузии органов. В этих случаях добутамин, как правило, является первой линией лечения.
Таблица
Лечение острого отека легких
| Терапия, тактика | Дозировка | Уточнение |
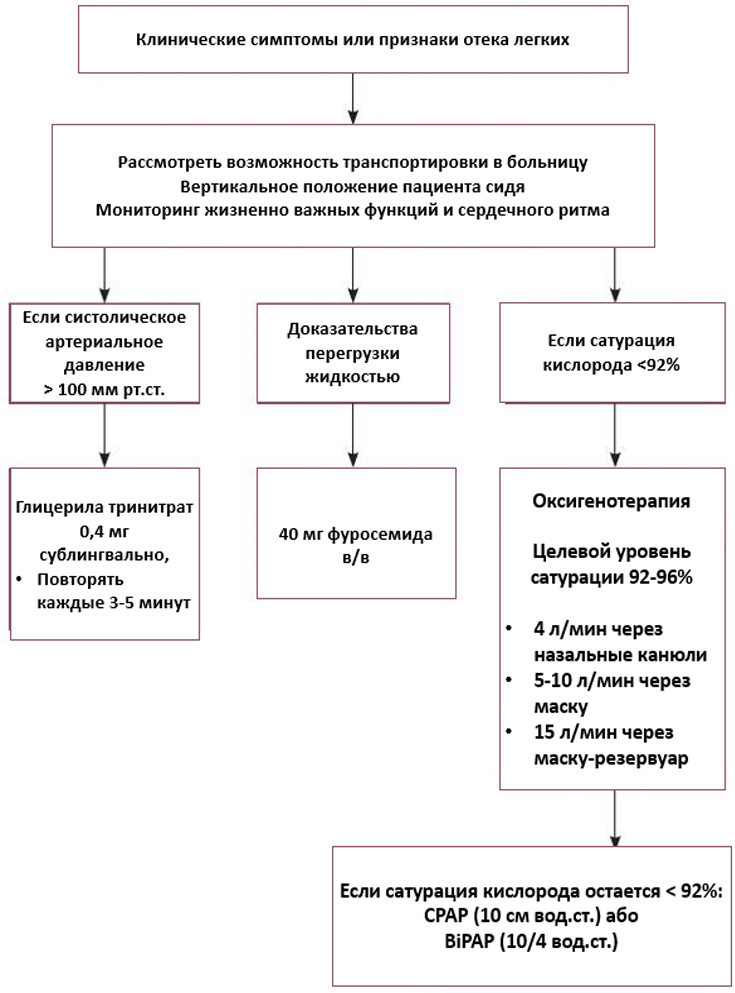
| Положение | Вертикальное положение пациента сидя | Положение лежа на спине в бессознательном состоянии или при развитии кардиогенного шока |
| Кислород (корректирует гипоксемию) | 10–15 л/мин маска и резервуарный мешок | Когда пациент стабилен, уменьшайте до 2-6 л/мин с помощью носовых канюль или 5-10 л/мин с помощью маски. Пациенты с ХОБЛ в идеале должны получать контролируемую кислородную терапию через маску (скорость потока 4 л/мин). Титрация для насыщения кислородом 94-96% (не ХОБЛ) или 88-92% (ХОБЛ) |
| Глицерилтринитрат (венодилататор, уменьшает преднагрузку) | 400 мкг сублингвально каждые 5 минут (до трех доз) | Поддерживайте систолическое артериальное давление выше 100 мм рт. ст. Противопоказан в течение 48 часов после применения ингибиторов фосфодиетсеразы 5 |
| Инфузия начиная со скорости 10 мк/мин. Удвоить скорость инфузии каждые 5 минут в соответствии с клиническим ответом (поддерживать САД выше 90 мм рт.ст.) | Удвоить скорость инфузии каждые 5 минут в соответствии с клиническим ответом (поддерживать САД выше 90 мм рт. ст.) | |
| Положительное давление в дыхательных путях, поддержка (непрерывная [CPAP] или двухуровневая [BiPAP], если есть) уменьшают альвеолярный и легочный интерстициальный отек; уменьшают венозный возврат и преднагрузку | Постоянное положительное давление в дыхательных путях – 10 см H20 • BiPAP: давление на вдохе 15 см Н20, давление на выдохе 5 см Н20, предупреждение спадения альвеол | Противопоказаны, если: • САТ <90 мм рт.ст.; • снижение сознания. Клиническое улучшение может произойти в течение 10 минут. Длительность лечения зависит от эффективности и переносимости. |
| Фрусемид (петлевой диуретик, уменьшает перегрузки – эффект отсрочен Негативные гемодинамические эффекты) | 20-80 мг внутривенно болюсно. После болюса в/в инфузии при 5-10 мг/ч (общая доза <100 мг в течение первых 6 часов, и <240 мг в течение первых 24 часов) | Подумайте о повторении болюсной дозы через 30-60 минут, если клиническое состояние не улучшилось. Высокий риск гиповолемии, негативных гемодинамических эффектов; избегайте, если нет доказательств перегрузки жидкостью |
| Морфин | 1–2 мг в/в | Не улучшает течение отека легких и сердечную деятельность, связан с неблагоприятным прогнозом. Применение по отдельным показаниям. |
| Другие лекарственные средства | ||
| Низкомолекулярный гепарин (профилактика венозной тромбоэмболии) | Эноксапарин 40 мг/сутки | Начать, если есть |
| Дигоксин | 500 мкг внутривенно (свыше 5 и более минут) | Только для пациентов с тахисистолической формой фибрилляции предсердий, которые не получали дигоксин предварительно |
| Спиронолактон | 25–50 мг перорально | При доказательствах перегрузки жидкостью при плохой реакции на введение фуросемида |
| Другие методы терапии, которые могут применяться в отделении интенсивной терапии: | ||
| • Инфузия адреналина. • Антагонисты вазопрессина (кониваптан, толваптан). • Вазодилататоры (нитропруссид натрия). • Инотроп (при кардиогенном шоке или гипоперфузионных состоянии с АД <90 мм рт.ст.): – бета-адренергические стимуляторы (добутамин, дофамин); – ингибиторы фосфодиэстеразы (милринон, эноксимон). • Ультрафильтрация. • Механическая поддержка (например, внутриаортальная баллонная контрапульсация) при кардиогенном шоке |
Нитраты
Механизмом действия нитратов является расслабление гладкой мускулатуры, вызывающее расширение вен и, как следствие, уменьшение преднагрузки при низких дозах. Более высокие дозы вызывают дилатацию артериол, что приводит к уменьшению преднагрузки и артериального давления. В частности, в коронарных артериях это расширение приводит к усилению коронарного кровотока. Эти действия в совокупности улучшают оксигенацию и уменьшают нагрузку на сердце.
В общей практике нитраты можно назначать сублингвально. Можно использовать инфузии нитрогилцерина, поскольку в основном введение дает возможность ожидать скорость начала эффекта и титрования дозы.
Преимущества применения нитропрепаратов при остром отеке легких:
- быстрое, надежное уменьшение преднагрузки;
- средние/высокие дозы уменьшают системное сосудистое сопротивление (постнагрузку): поддерживают или улучшают ударный объем и сердечный выброс;
- различные пути введения – сублингвально, в/в;
- низкий уровень, быстрый метаболизм (60 мкг в минуту).
Поэтому, нитроглицерин – препарат первой линии на догоспитальном и раннем госпитальном этапе у больных с острым отеком легких.
Применение нитратов следует избегать, если пациент в течение последних 48 часов применял ингибиторы фосфодиэстеразы. Примеры: силденафил, варденафил, тадалафил, которые принимаются при эректильной дисфункции и легочной гипертензии. Также избегать в/в введения эпростенола или трепростенила, которые применяются при легочной гипертензии. Не рекомендуется применять нитропрепараты пациентам с инфарктом нижней стенки миокарда или при подозрении на инфаркт миокарда с элевацией сегмента SТ правого желудочка, поскольку такие пациенты требуют адекватной предварительной нагрузки правого желудочка. Не использовать у пациентов с аортальным стенозом, гипотонией, острой митральной недостаточностью.
Рекомендуемые режимы применения нитропрепаратов
| Препарат, режим введения | Дозировка | Частота | Максимальная доза |
| Спрей глицерилтринитрат | 400 микрограмм (2 впрыскивания) | Повторение каждые 5 минут | 1200 мкг |
| Сублингвальная таблетка глицерил тринитрата | 300–600 мкг | Повторение каждые 5 минут | 1800 мкг |
| Внутривенная инфузия глицерилтринитрата | 5–10 мкг/мин | Удваивать каждые 5 минут при условии стабильного САД | 200 мкг/мин |
В проведенных исследованиях была показана достаточно высокая эффективность сублингвального назначения нитроглицерина в дозе 0,4 мг каждые 5 минут до наступления отчетливого клинического эффекта. Назначение препарата по следующей схеме признано эквивалентом в/в введения нитроглицерина со скоростью 60 мкг/мин.
Диуретики
Применение фуросемида не рекомендуется на догоспитальном этапе. Отек легких является более распространенной проблемой распределения объема, чем перегрузки, поэтому фуросемид не дает улучшений для большинства пациентов.
Применение фуросемида может привести к росту постнагрузки, вызванному усилением вазоконстрикции, уменьшением почечного кровотока. Применение фуросемида может привести к значительному падению сердечного выброса и системного давления у части пациентов. Также может повыситься риск возникновения фатальных аритмий.
Неправильное диагностирование хронической застойной сердечной недостаточности с последующим усилением диуреза может привести к осложнениям и летальным исходам, так как применение фуросемида:
- уменьшение преднагрузки путем усиления диуреза носит отсроченный эффект;
- имеет начальный отрицательный гемодинамический эффект (нарастание системного сосудистого сопротивления, уменьшение ударного объема, сердечного выброса);
- введение фуросемида может быть фатальным для ввода пациентам с тяжелым кардиогенным отеком легких, если его применять в первые минуты оказания медицинской помощи.
Диуретики показаны только тем пациентам, которые имеют признаки перегрузки жидкостью. Предпочтительным является введение с фуросемида от 40 до 80 мг. Более высокие дозы могут быть применены для пациентов, которые уже принимают пероральные диуретики или имеют хронические заболевания почек. Начальный болюс можно вводить медленно внутривенно и, если нужно, повторить через 20 минут. После болюса можно рассмотреть возможность непрерывной инфузии, начинающейся со скоростью 5-10 мг в час. Большие дозы были связаны с лучшими результатами в коррекции одышки. В то же время они были связаны с ухудшением функции почек и увеличением количества госпитализаций в отделение интенсивной терапии, но эта ассоциация, скорее всего, отражает более тяжелые основное и сопутствующие заболевания, являющиеся причинами развития острого отека легких. Необходимо установление постоянного уретрального катетера для контроля объема выведения мочи.
Рекомендуемые режимы дозирования фуросемида
| Препарат, режим введения | Дозировка | Частота |
| Медленный внутривенный болюс | 4 мг/мин | Повторить через 20 минут, если необходимо |
| – нормальная функция почек | 40–80 мг | – |
| – почечная недостаточность или тяжелая сердечная недостаточность | До 160–200 мг | – |
| – хроническое использование петлевых диуретиков | Начальная внутривенная доза равняется поддерживающей пероральной дозе*, титруйте в ответ | – |
| Внутривенная инфузия | 5–10 мг в час | Непрерывно |
* Биодоступность перорального фуросемида (фрусемида) примерно вдвое меньше внутривенной формы.
Морфин
Морфин ранее был частью традиционного лечения острого отека легких, поскольку он может уменьшить одышку. Морфий также уменьшает симпатическую нервную деятельность и может уменьшить тревогу и дистресс, связанные с одышкой.
Побочные эффекты морфина включают угнетение дыхания и центральной нервной системы, снижение сердечного выброса и гипотонию. Вызывает тошноту у 1/3 пациентов, повышает риск аспирации при необходимости проведения CPAP, за счет угнетения дыхательного центра повышает частоту увеличения необходимости интубации. Морфин, который применяется при остром отеке легких, ассоциируется с такими побочными явлениями, как значительное увеличение частоты ИВЛ, поступление в реанимацию и смертность.
При отсутствии высококачественных данных рандомизированных исследований, лучшие современные данные свидетельствуют о том, что морфин может нанести вред. Поэтому морфин больше не рекомендуется для рутинного применения при остром отеке легких.
Введение морфина может быть оправдано при сопутствующих постоянных интенсивных болях в грудной клетке, которые устойчивы к нитратам. Низкие дозы морфия (1-2,5 мг) могут быть полезными для облегчения переносимости инвазивной вентиляции легких, но нужно проводить тщательный контроль пациента на предмет седативного эффекта.
Вентиляционная поддержка
Первым шагом к улучшению вентиляции для пациентов с острым отеком легких является обеспечение их положения сидя. Это уменьшает несоответствие вентиляции – перфузии.
Кислород не рекомендуется рутинно назначать пациентам без гипоксемии, поскольку гипероксемия может вызвать сужение сосудов, уменьшить сердечный выброс и увеличить краткосрочную смертность. Существует риск того, что назначение кислорода пациенту, который задыхается при отсутствии гипоксемии, может замаскировать клиническое ухудшение состояния, а следовательно, и соответствующую задержку лечения. Дополнительный кислород и вспомогательную вентиляцию следует применять, только если насыщенность кислородом составляет менее 92%.
Если нужно, следует вводить кислород для достижения целевой насыщенности кислородом 92-96%. В зависимости от клинического сценария титрования кислорода может происходить с помощью ряда устройств для доставки кислорода. Сюда входят до 4 л/мин через носовые канюли, 5-10 л/мин через маску, 15 л/мин через маску-резервуар, которая не отводит воздух, или носовые канюли с высоким потоком с долей вдыхаемого кислорода более 35%. Для пациентов с хронической обструктивной болезнью легких целевое насыщения кислородом составляет 88-92% и рекомендуется использовать маску Вентури с вдыхаемым кислородом, установленную на уровне 28%.
Если у пациента наблюдается респираторный дистресс, ацидоз или гипоксия, несмотря на дополнительный кислород, показана неинвазивная вентиляция. Нет значительного клинического преимущества двухуровневой вентиляции с положительным давлением в дыхательных путях (BiPAP) по сравнению с постоянной вентиляцией с положительным давлением в дыхательных путях (CPAP), поэтому выбранный режим вентиляции может избираться в соответствии с локальными особенностями центра оказания медицинской помощи и местной доступностью. Неинвазивную вентиляцию следует начинать со 100% кислорода с рекомендованными начальными настройками 10 см вод.ст. для CPAP и 10/4 см водн.ст. (положительное давление на вдохе / экспираторное положительное давление в дыхательных путях) для BiPAP. Противопоказаниями к неинвазивной вентиляции является гипотония, возможен пневмоторакс, рвота, измененный уровень сознания или нарушения.
Если, несмотря на неинвазивную вентиляцию, наблюдается устойчивая гиперкапния, гипоксемия или ацидоз, тогда следует рассмотреть вопрос об интубации. Другие показания к интубации включают признаки физического истощения, снижение уровня сознания или кардиогенный шок. Эндотрахеальная интубация показана только в очень ограниченном количестве случаев и несет негативные риски и осложнения. После интубации обычно требуется постоянное отсасывание, и вентиляция может быть очень сложной. Кроме того, вентиляция с положительным давлением может усилить гипотензию.
Инотропы
Внутривенные инотропные препараты показаны при остром отеке легких, когда у пациента есть гипотония, что обусловливает пониженную перфузию органов. Их применение ограничивается этой клинической ситуацией у критически больных пациентов, поскольку они связаны с большей продолжительностью пребывания в больнице и повышенной смертностью. В случаях нарушения функции левого желудочка и гипотонии терапия первой линии – это внутривенная инфузия добутамина. Следует помнить, что кроме своих положительных инотропных действий, добутамин имеет периферические сосудорасширяющие эффекты, а это может привести к ухудшению гипотонии, что может потребовать лечения с помощью вазопрессоров. Добутамин может вызвать аритмии и противопоказан, если у пациента есть желудочковые аритмии или тахисистолическая форма фибрилляции предсердий.
Другим инотропом, который может увеличить сердечный выброс и улучшить периферическую перфузию, является милринон. Его следует применять только для краткосрочного лечения тяжелой сердечной недостаточности, которая не реагирует на другие методы лечения. Милринон может увеличить смертность при острых обострениях хронической сердечной недостаточности.
Инотроп и вазопрессоры, используемые для лечения острой сердечной недостаточности
| Препарат | Болюс | Инфузия |
| Добутамин | Нет | 2-20 мкг/кг/мин (бета+) |
| Допамин | Нет | 3-5 мкг/кг/мин (бета +) |
| > 5 мкг/кг/мин (бета+, альфа+) | ||
| Милринон | 25-75 мкг/кг в течение 10-20 минут | 0.375-0.75 мкг/кг/мин |
| Левосимендан | 12 мкг/кг в течение 10 минут | 0.1 мкг/кг/мин с возможностью понижения до 0.05 или повышения до 0.2 мкг/кг/мин |
| Норепинефрин | Нет | 0.2-1.0 мк/кг/мин |
| Епинефрин | Болюс 1 мг в/в во время ренимационных мероприятий Повторение через 3-5 мин | 0.05-0.5 мкг/кг/мин |
Постнаблюдение
После стабилизации состояния пациента следует выявить и лечить основную причину острого отека легких. Это включает пересмотр медикаментозного лечения, чтобы выяснить, могли ли какие-либо лекарства, такие как нестероидные противовоспалительные препараты, верапамил или дилтиазем, способствовать развитию острого отека легких. Также рекомендуется тщательный дополнительный мониторинг, включающий контроль суточного веса и измерения сывороточных электролитов, оценку функции почек.
После стабилизации состояния пациента с острым кардиогенным отеком легких целью терапии является улучшение отдаленных результатов. Если при эхокардиографии выявлено сохраненную фракцию выброса левого желудочка, основное внимание уделяется лечению любых сопутствующих заболеваний. Сюда входит лечение гипертонии с помощью гипотензивных препаратов, уменьшение застойных явлений в легких и периферического отека диуретиками и контроль частоты сердечных сокращений при фибрилляции предсердий. Если есть данные о пониженной фракции выброса и хронической сердечной недостаточности, следует рассмотреть ингибиторы АПФ, титрование бета-блокаторами, использование препаратов, влияющих на минералокортикоидные рецепторы.
Применение ингибиторов АПФ лучше начинать через 24-48 часов после стабилизации состояния пациента, при условии, что пациент имеет гемодинамическую стабильность. Ингибиторы АПФ следует с осторожностью назначать пациентам с гипотонией или почечной недостаточностью под тщательным контролем артериального давления и функции почек. Бета-блокаторы необходимо титровать с низких доз, как только пациент достигает эуволемичного состояния, перед выпиской из больницы. Препараты-антагонисты минералокортикоидных рецепторов, такие как спиронолактон, лучше начинать вскоре после выписки с тщательным контролем артериального давления, калия в сыворотке крови и функции почек.
Пациенту должно быть рекомендовано:
• Образ жизни:
– отказ от курения;
– диета: соблюдать кардиологические рекомендации с ограничением добавления соли;
– ограничение жидкости: максимум 2 л/сутки (1,5 л/сут при выраженной ХСН);
– алкоголь: не более одной единицы в день;
– физическая нагрузка: индивидуальная программа реабилитации.
• Диагностика:
– эхокардиография: обязательная для всех пациентов после острого отека легких;
– базовые кардиологические исследования: ЭКГ, липидный профиль, глюкоза, оценка функции почек с подсчетом СКФ;
– функции печени, функции щитовидной железы, исследование содержания железа, клинический анализ крови.
• Мониторинг: самоконтроль пациента (симптомы, вес, АД).
• Осмотр врачом общей практики (частота определяется тяжестью и проявлениями ХСН):
– симптомы, вес, АО, кардиореспираторный статус;
– управление фактором риска;
– сопутствующие заболевания (особенно ишемическая болезнь сердца, диабет, ХОБЛ, нарушение функции почек, апноэ сна, ожирение, депрессия, остеоартроз);
– психическое состояние;
– контроль имеющихся лекарственных средств (которые могут применяться как неотложная помощь в случае повторного развития острого отека легких);
патология (мочевина, креатинин, электролиты, клинический анализ крови).
• Лекарственные средства, улучшающие прогноз, а также симптомы:
– ингибитор АПФ. Пациентам с ХСН, имеющим непереносимость ИАПФ, можно применять блокатор рецепторов ангиотензина II;
– бета-блокатор: пациенты с систолической недостаточностью; ХОБЛ не является противопоказанием к назначению бета-блокаторов (бисопролол, карведилол, метопролол, небиволол);
– фрусемид: при наличии симптомов перегрузки жидкостью;
– спиронолактон: добавлять, если контроль симптомов недостаточный;
– дигоксин: рассмотреть при сопутствующей фибрилляции предсердий или как дополнение к терапии при синусовом ритме с выраженной ХСН, которая неадекватно контролируется лекарственными средствами, указаными выше.
• Лекарственные средства, которые противопоказаны пациентам, имеющим острый отек легких, или могут использоваться с учетом вреда/преимущества с осторожностью):
– верапамил и дилтиазем;
– НПВС или ингибиторы циклооксигеназы-2;
– кортикостероиды.
• Прививки: грипп, пневмококк, COVID-19.
• Аппаратная терапия для пациентов с умеренной или тяжелой ХСН (кардиолог оценит и порекомендует, если это уместно):
– сердечная кардиоресинхронизирующая терапия (например, если QRS больше 120 мс);
– имплантированный кардиовертерный дефибриллятор.
Таким образом:
Клинические рекомендации подчеркивают, что не хватает доказательств, подтверждающих применяемые существующие в настоящее время методы лечения. Кроме того, есть опасения относительно эффективности и безопасности этих методов лечения. Поэтому в течение последних нескольких лет произошло смещение в пользу нитратов и неинвазивной вентиляции, как лечения первой линии. Однако опиоиды и диуретики могут играть положительную роль у некоторых пациентов.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Источники:
2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) https://academic.oup.com/eurheartj/article/37/27/2129/1748921
Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. European Heart Journal, Volume 37, Issue 27, 14 July 2016, Pages 2129–2200, https://doi.org/10.1093/eurheartj/ehw128
Purvey M, Allen G. Managing acute pulmonary oedema. Aust Prescr. 2017;40(2):59-63. doi:10.18773/austprescr.2017.012 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5408000/
Acute cardiogenic pulmonary oedema. In: eTG complete [Internet]. Melbourne: Therapeutic Guidelines Limited; 2016. www.tg.org.au
Coons JC, McGraw M, Murali S. Pharmacotherapy for acute heart failure syndromes. Am J Health Syst Pharm 2011;68:21-35. 10.2146/ajhp100202 [PubMed]
Andrew Baird. Acute pulmonary oedemaю. Management in general practice. Australian Family Physician Vol. 39, No. 12, 2010: 910-914.
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Шкала SAVED для стратификации риска ВТЭ
Шкала SAVED для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. ПеременнаяБаллыОперативное…
Шкала IMPEDE для стратификации риска ВТЭ
Шкала IMPEDE для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. Индивидуальные…
Компьютерная томография грудной клетки
Для того, чтобы анализировать снимок компьютерной томографии грудной клетки представьте, что пациент лежит на спине,…
Рентгенологические границы сердца
По данным рентгенографии органов грудной клетки границы сердца образованы: Правая граница сердца – верхняя полая…
Болезнь Бюргера (облитерирующий тромбангиит)
Болезнь Бюргера (облитерирующий тромбангиит) – воспалительный тромбоз артерий мелкого и среднего диаметра и некоторых поверхностных…