Две маски одного синдрома: синдром Велленса

Ранняя реперфузионная терапия является ключевой в стратегии оказания помощи пациентам с острым коронарным синдромом с элевацией сегмента ST (ОКСпST), так как элевация на электрокардиограмме (ЭКГ) признана проявлением критического стеноза или окклюзии коронарной артерии.
В то же время около 10 – 25 % пациентов с острым коронарным синдромом без подъема сегмента ST, по данным коронароангиографии (КАГ), также имеют критический стеноз или окклюзию крупной эпикардиальной артерии. Задержка в проведении реваскуляризации в такой группе пациентов ассоциирована с ухудшением исходов. Хотя в текущих рекомендациях кратко упомянуты критерии эквивалентов ОКСпST, сведения по специфическим паттернам ЭКГ все еще недостаточны.
В данной публикации мы рассмотрим электрокардиографический феномен – синдром Велленса.
Вступление
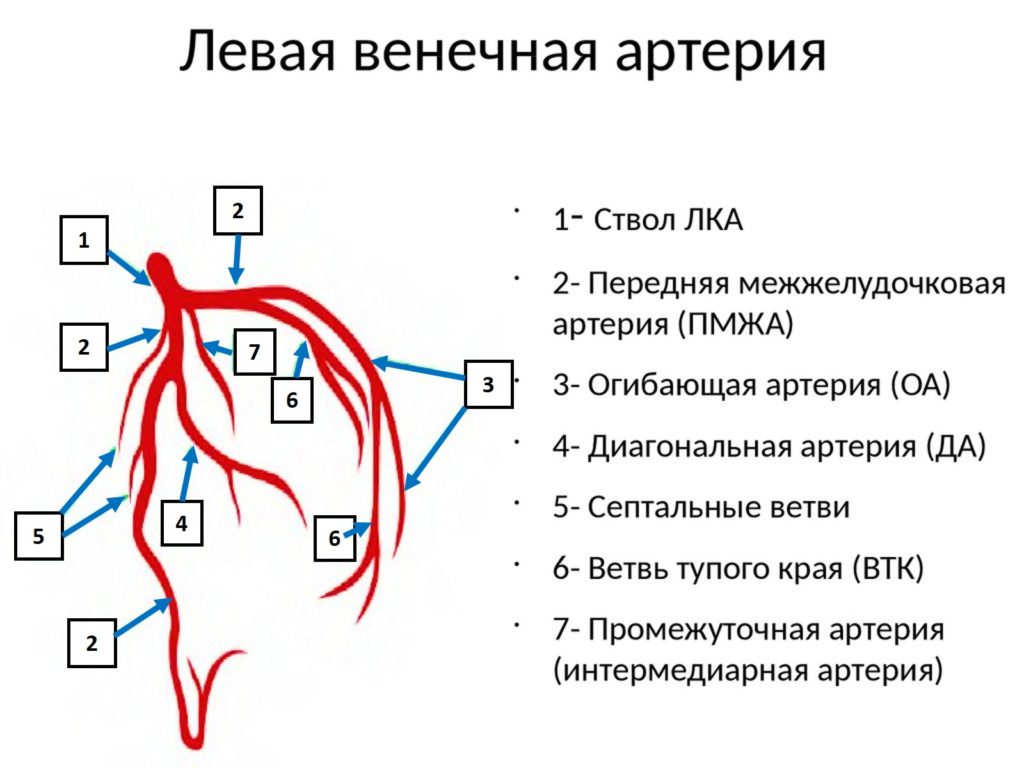
Синдром Велленса – это клинический синдром, характеризующийся двухфазными или глубоко инвертированными зубцами T в V2-3, в сочетании с недавней болью в грудной клетке в анамнезе, которая теперь исчезла. Он очень специфичен при критическом стенозе левой передней нисходящей артерии (ПНА).
Синдром Велленса был впервые описан в начале 1980-х годов де Цвааном (Zwaan), Велленсом (Wellens) и их коллегами, которые идентифицировали подгруппу пациентов с нестабильной стенокардией, у которых были специфические прекардиальные изменения зубца Т и впоследствии развился обширный инфаркт миокарда передней стенки (ИМ). Синдром Велленса относится к этим специфическим электрокардиографическим аномалиям зубца Т, которые связаны с критическим стенозом проксимальной левой передней нисходящей (ПНА) коронарной артерии.
Синдром Велленса также называют «синдромом коронарной Т-волны ПМЖВ».
ПМЖВ – передняя межжелудочковая ветвь левой коронароной артерии.
Критерии синдрома включают следующее:
- Характерные изменения зубца T.
- Анамнез ангинозной боли в груди
- Нормальный или минимально повышенный уровень сердечных ферментов
- ЭКГ без зубца Q, без значительного подъема сегмента ST и с нормальным прогрессированием прекардиального зубца R.
Распознавание этой аномалии ЭКГ имеет первостепенное значение, поскольку этот синдром представляет собой предынфарктную стадию ишемической болезни сердца (ИБС), которая часто прогрессирует до ИМ передней стенки.
Данный электрокардиографический паттерн обычно регистрируется при отсутствии болей в грудной клетке, он может быть скрыт во время эпизодов ишемической боли в груди, когда наблюдается «псевдонормализация» зубцов T в V2-3.
Синдром Велленса – ключевой пример того, почему всем пациентам с болью в груди необходимо делать повторные серийные регистрации ЭКГ.
Патофизиология
Синдром Велленса представляет собой критический стеноз проксимального сегмента ПМЖВ. ПМЖВ отходит от левой коронарной артерии и проходит в межжелудочковой борозде вдоль передней части сердца к его верхушке. Эта бороздка расположена между правым и левым желудочками сердца. ПМЖВ дает начало 2 основным ответвлениям, диагональной артерии и септальных ветвей.
Поражение проксимального сегмента ПМЖВ может иметь серьезные последствия. Поэтому этот синдром известен как «widow maker» – «создатель вдов» или «синдром левой передней нисходящей артерии».
Левая ПНА кровоснабжает переднюю стенку сердца, включая оба желудочка, а также перегородку. Окклюзия этого сосуда может привести к серьезной дисфункции желудочков, что подвергает пациента серьезному риску острой левожелудочковой недостаточности и смерти.
Этиология
Синдром Велленса – это предынфарктная стадия ИБС. Таким образом, причины синдрома Велленса аналогичны причинам, вызывающим ИБС, в том числе следующие:
- Атеросклеротическая бляшка
- Вазоспазм коронарных артерий (одна из возможных причин – кокаин)
- Повышенная сердечная потребность
- Генерализованная гипоксия
Факторы риска синдрома Велленса по сути являются факторами риска ИБС и включают следующее:
- История курения
- Сахарный диабет
- Гипертония
- Пожилой возраст
- Гиперхолестеринемия
- Гиперлипидемия
- Метаболический синдром
- Семейный анамнез раннего развития ИБС
- Профессиональный стресс
Эпидемиология и прогноз
Характерные ЭКГ-изменения при синдроме Велленса относительно часто встречается у пациентов с симптомами нестабильной стенокардии. Среди пациентов, поступивших с нестабильной стенокардией, такая картина ЭКГ присутствует в 14-18% случаев.
Синдром Велленса представляет собой критическое проксимальное поражение ПМЖВ, соответственно, его естественное прогрессирование приводит к развитию ИМ передней стенки. Это прогрессирование настолько вероятно, что одного медикаментозного лечения недостаточно, чтобы остановить данный процесс, что требует ургентного проведения инвазивных методов лечения. Эволюция ИМ передней стенки происходит быстро, в среднем за 8,5 дней от начала синдрома Велленса до инфаркта.
Клиническая симптоматика
Синдром Велленса представляет собой стеноз проксимальной левой передней нисходящей коронарной артерии (ПНА), и пациенты наиболее часто обращаются с симптомами или жалобами, соответствующими ишемической болезни сердца (ИБС). Как правило, история болезни наиболее соответствует нестабильной стенокардии. Стенокардия может иметь разные проявления, но классическая форма включает следующие жалобы:
- Боль в груди, описываемая как давление, стеснение или тяжесть
- Боль, которая обычно возникает при физической активности и облегчается в состоянии покоя.
- Иррадиация боли в челюсть, плечо или шею
Могут наблюдаться множественные сопутствующие симптомы, включая потоотделение, тошнота, рвота и усталость.
Пациенты пожилого возраста, диабетики и женщины чаще имеют атипичные симптомы.
Если развивается инфаркт миокарда передней стенки, это может привести к осложнениям и летальному исходу. Таким образом, крайне важно распознать этот ЭКГ феномен на ранних этапах.
Объективное обследование
Объективное обследование не дает никаких признаков, которые давали бы веские основания подозревать именно синдром Велленса. Однако результаты обследования пациента могут свидетельствовать о продолжающемся ишемическом поражении (например, застойной сердечной недостаточности [ЗСН]).
Кроме того, большинство изменений на электрокардиографии (ЭКГ) распознаются тогда, когда у пациента нет боли, что еще раз подчеркивает важность проведения повторной ЭКГ в отделении неотложной помощи.
Диагностика
Возможные диагностические ошибки синдрома Велленса включают следующее:
- Неспособность распознать изменения зубца T синдрома Велленса на электрокардиографии (ЭКГ)
- Назначение стресс-теста без распознавания рисков, это может спровоцировать развитие обширного инфаркта миокарда (ИМ) передней стенки
- Недооценка серьезности результатов ЭКГ при отсутствии характерных болей у пациента
- Неспособность должным образом идентифицировать или проконсультироваться с кардиологом по поводу характерных изменений ЭКГ.
Дифференциальный диагноз
- Острые коронарные синдромы
- Острый перикардит
- Стенокардия
- Атеросклероз
- Бактериальная пневмония
- Атеросклероз коронарной артерии
- Инфаркт миокарда
- Миокардит
- Легочная эмболия (pulmonary embolism, PE)
- Блокада правой ножки пучка Гиса
В дополнение к состояниям, перечисленным в дифференциальной диагностике, следует учитывать и другие состояния, в том числе следующие:
- Повреждение центральной нервной системы, повышенное внутричерепное давление
- Стойкий ювенильный характер зубца Т
- Нормальная педиатрическая ЭКГ
- Гипертрофия левого желудочка
- Гипертрофическая кардиомиопатия
- Межжелудочковая блокада
- Эффект дигиталиса
- Острый миокардит
- Синдромы предвозбуждения
- Синдром Бругада
- Более поздние стадии перикардита
- Гипокалиемия
Лабораторные исследования
Следующие лабораторные исследования могут быть показаны в качестве дополнительных тестов у пациентов с подозрением на ишемическую болезнь сердца (ИБС), острым коронарным синдромом (ОКС) и синдромом Велленса:
- Общий анализ крови – чтобы исключить возможное влияние анемии на развитие стенокардии, при которой может потребоваться переливание эритроцитов.
- Биохимический анализ крови – включает уровень электролитов, азота мочевины крови, креатинин и глюкозу, функцию печени.
- D-димер, международное нормализованное отношение (МНО), частичное тромбопластиновое время (ЧТВ) – назначаются только по медицинским показаниям.
- Кардиальные биомаркеры. При синдроме Велленса сердечные биомаркеры могут быть ложно обнадеживающими, поскольку они обычно нормальны или повышены лишь незначительно, только 12% пациентов с этим синдромом имеют повышенные уровни сердечных биомаркеров, и они всегда менее, чем вдвое превышают верхний предел нормы при отсутствии инфаркта миокарда (ИМ)
Обзорная рентгенография и КТ грудной клетки
Для выявления осложнений ишемии, таких как отек легких, необходимо выполнить рентгенографию грудной клетки. Кроме того, рентгенографию органов грудной клетки следует проводить, чтобы исключить другие возможные причины боли в груди, такие как аневризма или расслоение грудного отдела аорты, пневмония и перелом ребер.
Компьютерная томография (КТ) грудной клетки выполняется только по показаниям, чтобы исключить другие причины боли в груди, такие как расслоение аорты или тромбоэмболию легочной артерии. Значение КТ-ангиографии грудной клетки в оценке боли в груди, ИБС и ОКС в настоящее время изучается.
Электрокардиография
ЭКГ следует проводить любому пациенту с жалобами на боль в грудной клетке, если некардиальные причины не могут быть диагностированы другими способами, включая физикальное обследование. Может быть полезно выполнить ЭКГ как при наличии боли, так и после ее исчезновения. Изменения на ЭКГ, наблюдаемые при синдроме Велленса, обычно проявляются, когда у пациента нет боли, но обычно возникают в контексте недавней ангинозной боли в груди.
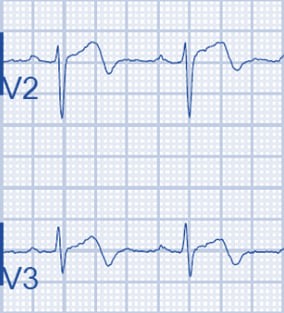
При синдроме Велленса картина ЭКГ показывает значительное вовлечение зубца T с минимальным изменением сегмента ST. Сами сегменты ST обычно изоэлектрические, но если они ненормальны, то как правило будут меньше 1 мм подъема с большим отрывом сегмента ST от комплекса QRS. Характерные изменения ЭКГ для этого синдрома проявляются в зубце Т и проявляются в 2 формах.
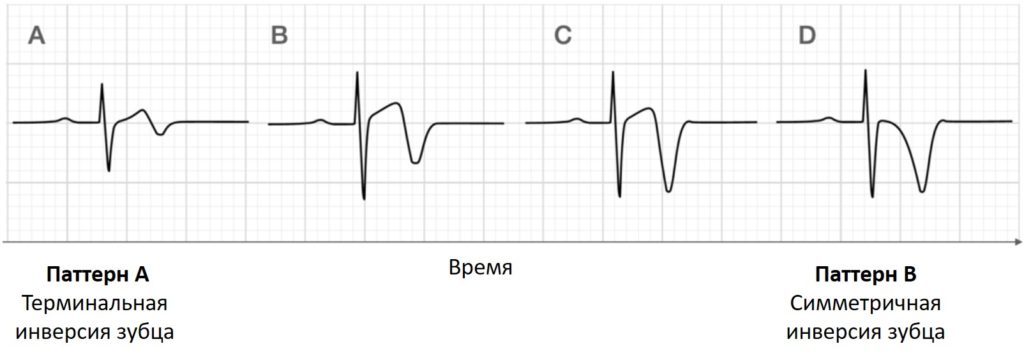
Существует две модели аномалии зубца Т при синдроме Велленса:
- Тип A – двухфазный, с начальной положительной и конечной отрицательностью (24% случаев)
- Тип B – глубоко и симметрично перевернутый (76% случаев)
Менее распространенная из 2 форм синдрома Велленса, которая встречается у 24% пациентов, состоит из двухфазных зубцов T, чаще всего в отведениях V2 и V3, но также, иногда, в отведениях с V1 по V5 или даже V6.
Синдром Велленса (паттерн типа А):
- Двухфазные прекардиальные зубцы T с терминальной негативацией, наиболее выраженные в V2-3
- Незначительная элевация сегмента ST в прекардиальной области
- Сохранение зубца R (зубец R в V3> 3 мм)
Наиболее распространенной из двух форм, которая встречается в 76% случаев, является глубокая инверсия сегмента зубца Т в прекардиальных отведениях. Сегмент ST будет прямым или вогнутым и перейдет в глубокий отрицательный зубец T под углом 60 ° -90 °. Зубец Т симметричный. При синдроме Велленса эти изменения обычно происходят в отведениях V1-V4, но иногда могут также затрагивать V5 и V6. V1 задействован примерно у 66% пациентов, а V4 – почти в 75% случаев.
Синдром Велленса (тип B)
- Во всех переднебоковых отведениях (V1-6, I, aVL) имеются глубокие симметричные инверсии зубца T.
Характерный рисунок обычно проявляется только в периоды без боли в груди. Заметить эту закономерность очень важно, потому что это признак поражения ПМЖВ. Эта ассоциация подчеркивает важность повторных ЭКГ и ЭКГ без боли у пациентов с нестабильной стенокардией. Поскольку ПНА кровоснабжает передний миокард, неспособность распознать этот паттерн может привести к инфаркту миокарда (ИМ) передней стенки, значительной дисфункции левого желудочка или смерти.
Диагностические критерии:
Райнхарт и др. (Rhinehart et al., 2002) описывают следующие диагностические критерии синдрома Велленса:
- Глубоко инвертированные или двухфазные зубцы T в V2-3 (могут распространяться на V1-6)
- Картина ЭКГ присутствует в безболезненном состоянии
- Изоэлектрический или минимально приподнятый сегмент ST (<1 мм)
- Нет прекардиальных зубцов Q
- Сохранение прогрессирования прекардиального зубца R.
- Недавняя история стенокардии
- Нормальные или слегка повышенные сердечные маркеры в сыворотке крови
Эволюция зубцов Т при синдроме Велленса
Изменения зубца T могут со временем эволюционировать от паттерна типа A к паттерну типа B (Smith et al).
Эволюция инверсии зубца Т [A-D] после коронарной реперфузии при реперфузии ИМпST и синдроме Велленса (NSTEMI). В соответствии с данными Smith et al. Эволюция инверсии зубца T. ЭКГ при остром ИМ, 2002 г.
Понимание изменений зубца Т при синдроме Велленса
Считается, что у пациентов с синдромом Велленса происходит следующая последовательность событий:
- Внезапная полная окклюзия ПМЖВ вызывает преходящий передний ИМпST, вызывающий боль в груди и потоотделение. Этот этап не может быть успешно зафиксирован на записи ЭКГ.
- Повторная перфузия ПМЖВ (например, из-за спонтанного лизиса сгустка или догоспитального приема аспирина) приводит к исчезновению боли в груди. Элевация ST уменьшается, а зубцы T становятся двухфазными или инвертированными. Морфология зубца T идентична пациентам, которые реперфузированы после успешного ЧКВ.
- Если артерия остается открытой, зубцы T со временем эволюционируют от двухфазных до глубоко перевернутых.
- Однако коронарная перфузия нестабильна, и ПМЖВ может повторно окклюзироваться в любой момент. Если это произойдет, первым признаком ЭКГ будет явная нормализация зубцов Т – так называемая «псевдонормализация». Зубцы T изменяются с двухфазных / перевернутых на вертикальные и заметные. Это признак острейшего ИМпST и обычно сопровождается рецидивом боли в груди, хотя изменения ЭКГ могут предшествовать появлению симптомов.
- Если артерия остается закрытой, у пациента развивается передний ИМпST.
- В качестве альтернативы может развиться паттерн «stuttering» («заикания») с периодической реперфузией и повторной окклюзией. Это будет проявляться в виде чередующихся ЭКГ, демонстрирующих паттерны Велленсаи псевдонормализации / ИМпST.
Эта последовательность событий не ограничивается передними отведениями – аналогичные изменения могут наблюдаться в нижних или боковых отведениях, например с окклюзией ПКА или огибающей артерии.
Кроме того, провоцирующим событием не обязательно должно быть образование тромба – синдром Велленса также может возникать в нормальных коронарных артериях после эпизода вазоспазма, к примеру спазма сосудов, вызванного кокаином. Однако безопаснее предположить худшее (например, критический стеноз ПМЖВ) и подготовить пациента к ургентному проведению ангиографии.
Стивен Смит объясняет концепцию патерна синдрома Велленса сменой фаз окклюзии / реперфузии / повторной окклюзии.
Другие диагностические тесты
По данным проведённых ангиографий было показано, что у 100% пациентов с синдромом Велленса будет выявлен 50% или более стеноз проксимального отдела ПМЖВ. Более конкретно, у 83% будет поражение проксимальнее второй септальной ветви.
Проведение стресс-тестирования обычно не показано пациентам с синдромом Велленса на ЭКГ, поскольку это подвергает их риску развития острого инфаркта миокарда передней стенки. Таким образом, у этой группы пациентов следует избегать проведение стресс-тестирования и выполнять срочную ангиографию, чтобы определить степень поражения ПНА и потенциально предоставить информацию о необходимости чрескожного коронарного вмешательства (ЧКВ), аортокоронарного шунтирования (АКШ) или продолжения медицинского лечения. Если установлено, что провокационное тестирование необходимо, его следует проводить осторожно и только в тесном сотрудничестве с кардиологом.
Настороженность
Все специалисты, задействованные в ведение пациента должны быть уведомлены о том, что пациент находится в группе высокого риска и не должен проходить стресс-тестирование, если это явно не рекомендовано кардиологами.
Если симптомы сохраняются или на ЭКГ развивается эволюция в повышении сегмента ST, следует немедленно обратиться к интервенционному кардиологу. Как правило, целесообразно переводить этих пациентов в учреждения с возможностью катетеризации сердца.
Догоспитальный этап оказания помощи
Поскольку синдром Велленса возникает из-за стеноза проксимальной левой передней нисходящей (ПНА) коронарной артерии, пациенты обычно жалуются на боль в груди, которая проявляется в виде нестабильной стенокардии. Во время приступов боли их следует лечить так же, как и любого пациента, испытывающего боль в груди, предположительно сердечного происхождения.
Следует немедленно организовать транспортировку в ближайшую больницу. Особое внимание следует уделять поддержанию дыхания и кровообращения.
Во время транспортировки необходимо предпринять следующие действия:
- Оксигенация
- Оценка жизненно важных функций
- Внутривенный доступ
- Прием аспирина
- ЭКГ, при наличии до прибытия в больницу
- Если боль не проходит, назначают нитроглицерин или морфин в соответствии с местными протоколами.
Если синдром Велленса выявлен в амбулаторных условиях, необходимо принять меры для срочного обследования. Следует избегать стресс-тестирования.
Экстренная стабилизация, профилактика инфаркта миокарда и фармакотерапия
Пациенты с симптомами нестабильной стенокардии, как правило, должны получать лекарственные препараты и другие методы лечения и меры, которые могут помочь предотвратить развитие инфаркта миокарда (ИМ).
Обычно они включают следующее:
- В/в доступ
- Дополнительный кислород, когда это необходимо
- ЭКГ (первоначально) – могут быть полезны повторные обследования в динамике
- Телеметрический мониторинг
- Рентгенография грудной клетки
- Лабораторные исследования (см. Лабораторные исследования)
- Аспирин
- Следует рассмотреть возможность назначения терапии бета-блокаторами, нитроглицерином, морфином, гепарином, клопидогрелом и ингибиторами гликопротеина (GP) IIb / IIa.
Изменения ЭКГ при синдроме Велленса обычно присутствуют только тогда, когда у пациента нет боли в груди. Таким образом, проведение поторных ЭКГ у пациентов с нестабильной стенокардией может быть полезным.
Несмотря на то, что изменения ЭКГ могут быть незначительными, очень важно распознать синдром Велленса, потому что эти пациенты редко могут безопасно пройти стресс-тестирование. Поскольку синдром Велленса является признаком предынфарктного стеноза ПМЖВ, стресс-тест может привести к острому инфаркту миокарда и серьезному повреждению левого желудочка. Таким образом, у таких пациентов, как правило, следует отказаться от проведения стресс-теста и вместо этого назначить проведение ангиографии, чтобы оценить необходимость проведения ангиопластики или аортокоронарного шунтирования (АКШ).
Даже при идеальном медицинском лечении синдром Велленса естественным образом прогрессирует до острого инфаркта миокарда передней стенки. Приблизительно у 75% пациентов с синдромом Велленса, которые получают только медикаментозное лечение и не проходят реваскуляризацию (либо с помощью АКШ, либо с помощью ангиопластики), в течение нескольких дней развивается обширный ИМ передней стенки. ИМ передней стенки несет значительную заболеваемость и смертность: он приводит к дисфункции левого желудочка и к смерти.
Таким образом, пациенты, как правило, должны быть стабилизированы, если это возможно, пока принимаются меры для организации проведения срочной ангиографии и реваскуляризации, если это необходимо.
Дальнейшая стационарная помощь пациентам с синдромом Велленса включает:
- Коррекция болевого синдрома
- Суточный мониторинг за пациентом
- Наблюдение кардиолога
Медикаментозная терапия
Цели фармакотерапии – снизить заболеваемость и предотвратить развитие осложнений. Медикаментозные препараты, используемые для лечения синдрома Велленса, включают ацетилсалициловую кислоту, гипотензивные препараты, антиангинальные препараты, антиагреганты, анальгетики, низкомолекулярные гепарины (НМГ), антиаритмические препараты и антикоагулянты.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Список источников
- Mike Cadogan and Robert Buttner Wellens Syndrome. Ecg library. Sep 2021 https://litfl.com/wellens-syndrome-ecg-library/
- de Zwaan C, Bar FW, Wellens HJ. Characteristic electrocardiographic pattern indicating a critical stenosis high in left anterior descending coronary artery in patients admitted because of impending myocardial infarction. Am Heart J. 1982 Apr. 103(4 Pt 2):730-6. [Medline].
- Nisbet BC, Zlupko G. Repeat Wellens’ syndrome: case report of critical proximal left anterior descending artery restenosis. J Emerg Med. 2010 Sep. 39(3):305-8. [Medline].
- Patel K, Alattar F, Koneru J, Shamoon F. ST-elevation myocardial infarction after pharmacologic Persantine stress test in a patient with Wellens’ syndrome. Case Rep Emerg Med. 2014. 2014:530451. [Medline]. [Full Text].
- Moore KL, Dalley AF. Thorax. Clinically Oriented Anatomy. 4th ed. Baltimore, Maryland: Lippincott Williams & Wilkins; 1999. 135.
- de Zwaan C, Bar FW, Janssen JH, et al. Angiographic and clinical characteristics of patients with unstable angina showing an ECG pattern indicating critical narrowing of the proximal LAD coronary artery. Am Heart J. 1989 Mar. 117(3):657-65. [Medline].
- Tandy TK, Bottomy DP, Lewis JG. Wellens’ syndrome. Ann Emerg Med. 1999 Mar. 33(3):347-51. [Medline].
- Rhinehardt J, Brady WJ, Perron AD, Mattu A. Electrocardiographic manifestations of Wellens’ syndrome. Am J Emerg Med. 2002 Nov. 20(7):638-43. [Medline].
- Driver BE, Shroff GR, Smith SW. Posterior reperfusion T-waves: Wellens’ syndrome of the posterior wall. Emerg Med J. 2017 Feb. 34(2):119-23. [Medline].
- Tatli E, Aktoz M, Buyuklu M, Altun A. Wellens’ syndrome: the electrocardiographic finding that is seen as unimportant. Cardiol J. 2009. 16(1):73-5. [Medline].
- Narasimhan S, Robinson GM. Wellens syndrome: a combined variant. J Postgrad Med. 2004 Jan-Mar. 50(1):73-4. [Medline].
- Sowers N. Harbinger of infarction: Wellens syndrome electrocardiographic abnormalities in the emergency department. Can Fam Physician. 2013 Apr. 59(4):365-6. [Medline]. [Full Text].
- Balasubramanian K, Balasubramanian R, Subramanian A. A dangerous twist of the ‘T’ wave: A case of Wellens’ Syndrome. Australas Med J. 2013. 6(3):122-5. [Medline]. [Full Text].
- Singh B, Singh Y, Singla V, Nanjappa MC. Wellens’ syndrome: a classical electrocardiographic sign of impending myocardial infarction. BMJ Case Rep. 2013 Feb 18. 2013:[Medline].
- Movahed MR. Wellens’ syndrome or inverted U-waves?. Clin Cardiol. 2008 Mar. 31(3):133-4. [Medline].
- Y-Hassan S. The pathogenesis of reversible T-wave inversions or large upright peaked T-waves: Sympathetic T-waves. Int J Cardiol. 2015 Jul 15. 191:237-43. [Medline].
- Lin AN, Lin S, Gokhroo R, Misra D. Cocaine-induced pseudo-Wellens’ syndrome: a Wellens’ phenocopy. BMJ Case Rep. 2017 Dec 14. 2017:[Medline].
- Abuarqoub A, Naranjo M, Shamoon F. Myocardial bridging with left ventricular hypertrophy presenting as Wellens pattern. Ann Transl Med. 2017 Oct. 5(20):401. [Medline]. [Full Text].
- Hsu YC, Hsu CW, Chen TC. Type B Wellens’ syndrome: Electrocardiogram patterns that clinicians should be aware of. Ci Ji Yi Xue Za Zhi. 2017 Apr-Jun. 29(2):127-8. [Medline]. [Full Text].
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Шкала SAVED для стратификации риска ВТЭ
Шкала SAVED для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. ПеременнаяБаллыОперативное…
Шкала IMPEDE для стратификации риска ВТЭ
Шкала IMPEDE для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. Индивидуальные…
Компьютерная томография грудной клетки
Для того, чтобы анализировать снимок компьютерной томографии грудной клетки представьте, что пациент лежит на спине,…
Рентгенологические границы сердца
По данным рентгенографии органов грудной клетки границы сердца образованы: Правая граница сердца – верхняя полая…
Болезнь Бюргера (облитерирующий тромбангиит)
Болезнь Бюргера (облитерирующий тромбангиит) – воспалительный тромбоз артерий мелкого и среднего диаметра и некоторых поверхностных…