Двойная антитромбоцитарная терапия и оральные антикоагулянты: как совместить несовместимое?
Выбор оптимального режима антитромботической терапии для пациентов, которые нуждаются в постоянном приеме орального антикоагулянта (по поводу фибрилляции предсердий, венозного тромбоемболизма или протезированного клапана сердца) и комбинации антитромбоцитарных препаратов (по поводу острого коронарного синдрома) может быть настоящим вызовом для практикующего врача.
Известно, что тройная терапия (оральный антикоагулянт + ингибитор P2Y12 + аспирин) существенно увеличивает риск развития кровотечений, но является абсолютно оправданной пациентам с острым коронарным синдромом (особенно тем, которым было проведено перкутанное коронарное вмешательство), которые имеют также показания для длительного приема орального антикоагулянта. Это связано с тем, что монотерапия оральным антикоагулянтом является неэффективной для предупреждения тромбообразования после ОКС, а ПАТТ малоэффективна при ФП и ВТЭ.
Учитывая это, Европейским обществом кардиологов предложены алгоритмы антитромбоцитарной терапии пациентам с ОКС, которые также имеют показания для длительного приема орального антикоагулянта, главной целью которых является сохранение антитромботической эффективности препаратов при минимальном риске геморрагических осложнений.
Необходимо заметить, что эти рекомендации не являются неизменными, а постоянно пересматриваются и обновляются, что необходимо также принимать во внимание.
Алгоритм антитромбоцитарной терапии после nonSTEMI пациентам, которые имеют показания для длительного приема оральных антикоагулянтов (ESC, 2020)
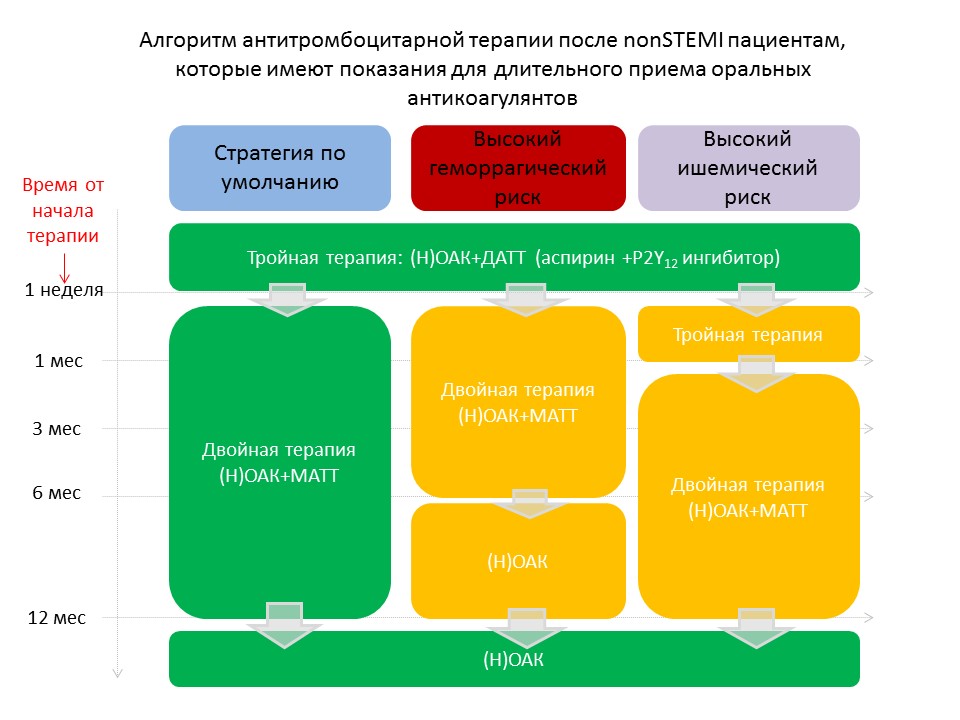
Примечание: (Н)ОАК – оральный антикоагулянт; ДАТТ – двойная антитромбоцитарная терапия; МАТТ – моноантитромбоцитарная терапия.
Высокий геморрагический риск диагностируется по шкале PRECISE-DAPT (≥25 баллов) и шкале ARC-HBR (Academic Research Consortium-High Bleeding Risk).
Высокий ишемический риск диагностируется при наличии комплексной коронарной болезни сердца и по крайней мере одного из следующих дополнительных факторов ишемического риска:
- сахарный диабет на фармакотерапии;
- повторный инфаркт миокарда в анамнезе;
- многососудистое поражение коронарных артерий;
- совмещенное течение атеросклеротической болезни сердца и атеросклероза сосудов нижних конечностей;
- раннее начало (до 45 лет) или быстрое прогрессирование атеросклеротического поражения сосудов сердца (новое изменение в течение 2 лет);
- сопутствующее системное воспалительное заболевание (например, системная красная волчанка, ВИЧ, хронический артрит);
- ХБП со СКФ от 15-59 мл/мин;
- имплантация по крайней мере 3 стентов;
- общая длина имплантированных стентов ˃60 мм;
- комплексная реваскуляризация в анамнезе (лечение ствола левой коронарной артерии, стентирование бифуркации двумя и более стентами, лечение хронической тотальной окклюзии, стентирование последней проходной артерии);
- тромбоз стента на фоне антитромбоцитарной терапии в анамнезе.
Алгоритм антитромбоцитарной терапии после STEMI пациентам, которые имеют показания для длительного приема оральных антикоагулянтов (ESC, 2017)
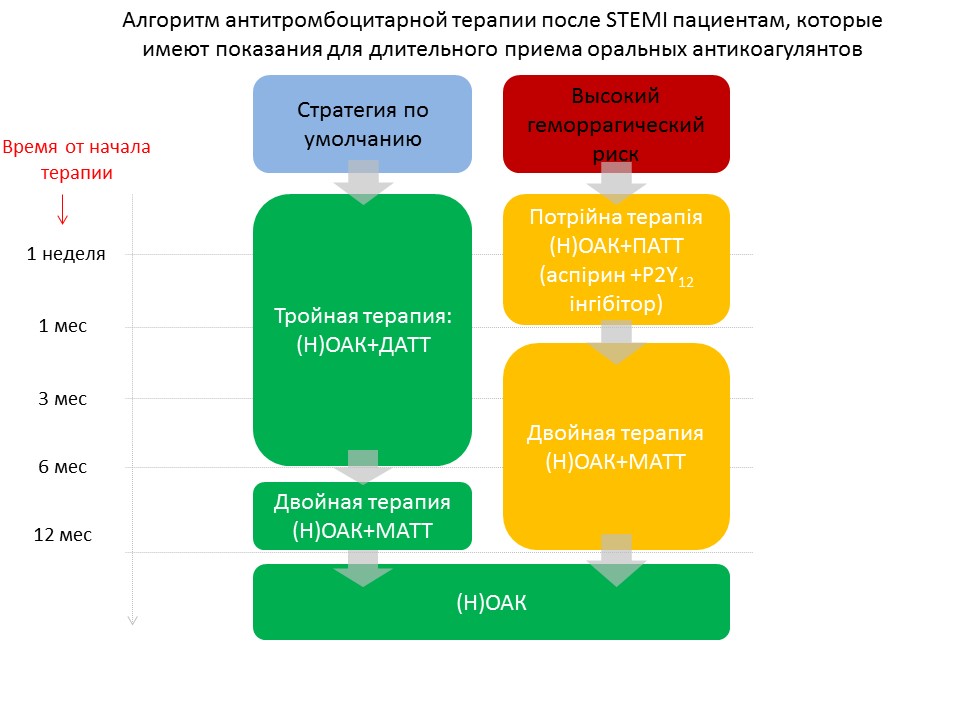
Примечание: (Н)ОАК – оральный антикоагулянт; ДАТТ – двойная антитромбоцитарная терапия; МАТТ – моноантитромбоцитарная терапия.
Рекомендации Европейского общества кардиологов по проведению ПАТТ после ГОКС пациентам с показаниями для приема антикоагулянтов:
- для тройной и двойной антикоагулянтной терапии рекомендованы следующие дозы НОАК: апиксабан 5 мг 2 раза в день, дабигатран 110/150 мг 2 раза в день, эдоксабан 60 мг в сутки, ривароксабан 15/20 мг в сутки;
- дозы НОАК должны быть редуцированы пациентам с почечной недостаточностью и пациентам с ARC-HBR;
- клопидогрел имеет преимущества перед аспирином в качестве препарата для моноантитромбоцитарной терапии;
- доза аспирина в составе тройной антикоагулянтной терапии не должна превышать 100 мг в сутки;
- тикагрелор может рассматриваться в качестве альтернативы клопидогрелю исключительно у пациентов с высоким ишемическим и низким геморрагическим риском;
- шкала ARC-HBR в дополнение к PRECISE-DAPT используются для оценки геморрагического риска у пациентов.
Особенности антитромбоцитарной терапии у пациентов после ОКС, которые принимают антагонисты витамина К.
Пациентам, имеющим показания для приема антагониста витамина К – варфарина (например, пациенты с механическим клапаном сердца), рекомендованная двойная антикоагулянтная терапия с антагонистом витамина К и одного антитромбоцитарного препарата (желательно клопидогреля) после краткосрочной госпитальной тройной терапии (с аспирином и клопидогрелем).
Особенности антитромбоцитарной терапии у пациентов, которым запланировано проведение аортокоронарного шунтирования (АКШ).
Пациентам, которым запланировано проведение аортокоронарного шунтирования, рекомендуется прервать прием антагониста витамина К – варфарина перед оперативным вмешательством. В экстренных случаях необходимо немедленное введение концентрата протромбинового комплекса в дозе 25 МЕ/кг и витамин К внутрь для восстановления гемостаза на время хирургического вмешательства.
Учитывая ограниченное число данных относительно влияния приема НОАК перед экстренным АКШ, рекомендуется также предварительное использование концентрата протромбинового комплекса для восстановления гемостаза. Кроме этого возможно использование так называемых “антидотов” или “обратных агентов” НОАК.
После проведения АКШ по поводу ОКС пациентам с показаниями для длительного приема оральных антикоагулянтов рекомендуется скорейшее возобновление их приема при условии обеспечения полного гемостаза (по возможности в сочетании с одним антитромбоцитарным препаратом).
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Использованная литература:
1. 2020 ESC Guidelines for the management of acute coronary syndromes in patients without persistent ST-segment elevation. Eur Heart Journal (2021), 42, 1289-1367. Doi:10.1093/eurheartj/ehaa575.
2. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. European Heart Journal (2018), 39, 119-177. Doi:10.1093/eurheartj/ehx393.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Мы на HealthySimulation – ведущем в мире ресурсе по популяризации симуляционного обучения в медицинском образовании
Мы рады сообщить, что наша платформа симуляционного обучения ClinCaseQuest была представлена на HealthySimulation.com, главном в…
Шкала инсульта Национального Института Здоровья (NIHSS) – Онлайн калькулятор
Шкала инсульта Национального Института Здоровья (NIHSS) – это шкала, предназначенная для оценки неврологического состояния пациента…
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Индекс коморбидности Чарлсона (Charlson Comorbidity Index, CCI) Онлайн калькулятор
Индекс коморбидности Чарлсона прогнозирует 10-летнюю выживаемость пациентов с несколькими сопутствующими заболеваниями.
Диагностические критерии множественной миеломы – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор – инструмент прогнозирования для пациентов…






