Шкала HEART для оценки серьезных кардиальных событий онлайн калькулятор
Шкала HEART прогнозирует 6-недельный риск серьезного кардиального события. Под серьезным неблагоприятным кардиальным событием подразумевались смертность от всех причин, инфаркт миокарда или коронарная реваскуляризация.
Например, загрудинная боль, давящие боли, иррадиация в челюсти/левое плечо/руки, продолжительностью 5–15 мин, инициированная физическими нагрузками/холодом/эмоциями, сопровождающаяся потоотделением, тошнотой/рвотой, реакция на нитраты в течение нескольких минут, пациент ощущает симптомы. Признаки боли в груди низкого риска включают: хорошо локализованную, острую, без нагрузки, без потоотделения, без тошноты или рвоты и воспроизводимые при пальпации
Небольшое подозрение
Умеренное подозрение
Высокое подозрение
1 балл: нет отклонения сегмента ST, но есть БЛНПГ, ГЛЖ, изменения реполяризации (например, дигоксин); 2 балла: отклонение ST не связано с БЛНПГ, ГЛЖ или дигоксином
Норма
Неспецифическое нарушение реполяризации
Значительное отклонение сегмента ST
<45
45-64
≥65
Факторы риска: гипертония, гиперхолестеринемия, СД, ожирение (ИМТ >30 кг/м²), курение (в настоящее время или отказ от курения ≤3 мес.), положительный семейный анамнез (родитель, или брат или сестра с ССЗ до 65 лет); атеросклеротическое заболевание: перенесенный ИМ, ЧКВ/АКШ, цереброваскулярное нарушение/ТИА или заболевание периферических артерий
Нет установленных факторов риска
1-2 фактора риска
≥3 факторов риска или наличие атеросклеротического заболевания в анамнезе
Используйте локальные результаты анализов чувствительности тропонина и соответствующие пороговые значения:
≤нормальных значений
1–3 × предела нормальных значений
> 3 × пределов нормальных значений
| Сумма баллов пациента | Диапазон значений | Интерпретация |
|---|---|---|
| 0 | 0 | 0 |
Аббревиатура HEART – это сокращение от его составляющих: History, EСG, Age, Risk factors, troponin (анамнез, ЭКГ, возраст, факторы риска и тропонин). При оценке каждого из этих параметров присуждается 0, 1 или 2 балла.
Проведение оценки по шкале HEART может быть выполнено у всех пациентов отделения неотложной помощи с недифференцированной болью в грудной клетке с подозрением на ОКС.
Оценка по шкале HEART помогает специалистам по неотложной помощи провести стратификацию риска у пациентов с болью в груди на группы низкого, среднего и высокого риска. Данная шкала оценки выявляет пациентов с более высоким риском развития серьезного неблагоприятного кардиального события (смертность от всех причин, инфаркт миокарда или коронарная реваскуляризация) в течение последующих 6 недель.
При оценке по шкале HEART выполняется суммирование выбранных баллов:
| Анамнез Например, загрудинная боль, давящие боли, иррадиация в челюсти/левое плечо/руки, продолжительностью 5–15 мин, инициированная физическими нагрузками/холодом/эмоциями, сопровождающаяся потоотделением, тошнотой/рвотой, реакция на нитраты в течение нескольких минут, пациент ощущает симптомы. Признаки боли в груди низкого риска включают: хорошо локализованную, острую, без нагрузки, без потоотделения, без тошноты или рвоты и воспроизводимые при пальпации | Небольшое подозрение | 0 |
| Умеренное подозрение | +1 | |
| Высокое подозрение | +2 | |
| ЭКГ 1 балл: нет отклонения сегмента ST, но есть БЛНПГ, ГЛЖ, изменения реполяризации (например, дигоксин); 2 балла: отклонение ST не связано с БЛНПГ, ГЛЖ или дигоксином | Норма | 0 |
| Неспецифическое нарушение реполяризации | +1 | |
| Значительное отклонение сегмента ST | +2 | |
| Возраст | <45 | 0 |
| 45-64 | +1 | |
| ≥65 | +2 | |
| Факторы риска Факторы риска: гипертония, гиперхолестеринемия, СД, ожирение (ИМТ >30 кг/м²), курение (в настоящее время или отказ от курения ≤3 мес.), положительный семейный анамнез (родитель или брат или сестра с ССЗ до 65 лет); атеросклеротическое заболевание: перенесенный ИМ, ЧКВ/АКШ, цереброваскулярное нарушение/ТИА или заболевание периферических артерий | Нет установленных факторов риска | 0 |
| 1-2 фактора риска | +1 | |
| ≥3 факторов риска или наличие атеросклеротического заболевания в анамнезе | +2 | |
| Исходный тропонин Используйте локальные результаты анализов чувствительности тропонина и соответствующие пороговые значения. | ≤ нормальных значений | 0 |
| 1–3 × предела нормальных значений | +1 | |
| > 3 × пределов нормальных значений | +2 |
При проведении оценки по шкале HEART пациентов стратифицируют по категориям низкого, среднего и высокого риска, помогая в сортировке пациентов при оказании помощи, приводя к лучшему использованию ресурсов, более короткому пребыванию в стационаре и отделении неотложной терапии для пациентов с низким риском и более ранним вмешательствам для пациентов с умеренным и высоким риском.
| 0 баллов | 1 балл | 2 балла | |
| Анамнез1 | Небольшое подозрение | Умеренное подозрение | Высокое подозрение |
| ЭКГ | Норма | Неспецифическое нарушение реполяризации2 | Значительное отклонение сегмента ST3 |
| Возраст (лет) | <45 | 45–64 | ≥65 |
| Факторы риска4 | Нет установленных факторов риска | 1–2 фактора риска | ≥3 факторов риска или наличие атеросклеротического заболевания в анамнезе |
| Исходный тропонин5 | ≤ нормальный предел | 1–3× нормальный предел | >3× нормальный предел |
1 – Например, загрудинная боль, давящие боли, иррадиация в челюсти/левое плечо/руки, продолжительностью 5–15 мин, инициированная физическими нагрузками/холодом/эмоциями, сопровождающаяся потоотделением, тошнотой/рвотой, реакция на нитраты в течение нескольких минут, пациент ощущает симптомы. Признаки боли в груди низкого риска включают: хорошо локализованную, острую, без нагрузки, без потоотделения, без тошноты или рвоты и воспроизводимые при пальпации.
2 – БЛНПГ, типичные изменения, предполагающие ГЛЖ, нарушения реполяризации, предполагающие дигоксин, неизменные известные нарушения реполяризации.
3 – Значительное отклонение сегмента ST без БЛНПГ, ГЛЖ или дигоксина.
4 – АГ, гиперхолестеринемия, СД, ожирение (ИМТ >30 кг/м²), курение (в настоящее время или отказ от курения ≤3 мес.), Положительный семейный анамнез (родитель, или брат или сестра с ССЗ до 65 лет).
5 – Используйте местные регулярные анализы чувствительности тропонина и соответствующие пороговые значения.
Результаты и их интерпретация:
| Диапазон значений | Риск неблагоприятного кардиального события | Интерпретация |
| Баллы 0–3 | 0,9–1,7% | В исследовании оценки HEART эти пациенты были выписаны (0,99% в ретроспективном исследовании, 1,7% в проспективном исследовании) |
| Баллы 4–6 | 12–16,6% | В исследовании оценки HEART эти пациенты были госпитализированы (11,6% ретроспективно, 16,6% проспективно) |
| Баллы ≥7 | 50-65% | В исследовании оценки HEART эти пациенты были кандидатами на ранние инвазивные меры (65,2% ретроспективно, 50,1% проспективно) |
Внимание! Данную шкалу можно использовать у пациентов старше 21 года с симптомами, характерными для ОКС.
Шкалу HEART не рекомендовано использовать при новой элевации сегмента ST ≥1 мм или других новых изменениях ЭКГ, гипотонии, ожидаемой продолжительности жизни менее 1 года или некардиальном соматическом/хирургическом/психиатрическом заболевании, которое, по мнению врача, требует госпитализации.
Иногда шкалу HEART сравнивают с оценкой по шкале TIMI для нестабильной стенокардии/ NSTEMI и Шкалой риска ОКС GRACE (более ранние оценки ОКС), но указанные системы оценок отличаются от HEART тем, что они измеряют риск смерти для пациентов с диагностированным ОКС.
Система оценки по шкале HEART превосходит шкалу оценки TIMI у пациентов с нестабильной стенокардией/NSTEMI, позволяя достоверно выявлять пациентов из группы низкого риска.
Наиболее широко шкала валидирована для определения тропонина с обычной чувствительностью, хотя недавно была также изучена при использовании тропонина с высокой чувствительностью (Ljung, 2019).
Некоторые эксперты рекомендуют использовать врачам скорой помощи показатель HEART вместо показателей TIMI или GRACE для стратификации риска у пациентов отделения неотложной помощи с возможными кардиальными жалобами.
Доказательная база
Шкала оценки HEART была первоначально разработана Backus et. al (2008) для когорты из 122 пациентов с болью в груди в условиях отделения неотложной помощи. В исследование были включены все пациенты, поступившие в отделение неотложной помощи из-за боли в груди, независимо от возраста, догоспитальных предположений и предшествующего лечения. Из него исключены пациенты с болью в груди и значительной элевацией сегмента ST. Конечными точками в этом исследовании были острый инфаркт миокарда (ОИМ), чрескожное коронарное вмешательство (ЧКВ), аортокоронарное шунтирование (АКШ) и смерть. Значение HEART от 0 до 3 баллов соответствует риску 2,5% для любой конечной точки и поэтому использовалось для подтверждения выписки из отделения неотложной помощи. И наоборот, оценка 4–6 баллов определяет риск 20,3%, что означает необходимость госпитализации для клинического наблюдения. ≥7 баллов имеет риск 72,7% и подтверждает необходимость ранних инвазивных стратегий.
В ретроспективном многоцентровом валидационном исследовании, также проведенном Backus et al. (2010), принимали участие 880 пациентов с болью в груди. Изученные первичные конечные точки были такими же, как и в исходном исследовании. 158 пациентов (17,95%) достигли первичной конечной точки. Из 303 пациентов со значением HEART от 0 до 3 у трех (0,99%) было серьезное неблагоприятное кардиальное событие. У 413 пациентов с оценками от 4 до 6 48 случаев (11,6%) привели к серьезным неблагоприятным кардиальным событиям, а при значении по шкале HEART от 7 до 10 серьезное неблагоприятное кардиальное событие было выявлено в 107/164 случаях (65,2%).
Backus et al. внешне подтвердили оценку HEART в проспективном многоцентровом исследовании в 2013 году. В исследовании приняли участие 2440 пациентов с болью в груди в 10 отделениях неотложной помощи в Нидерландах. Первичной конечной точкой было возникновение любого серьезного неблагоприятного кардиального события в течение 6 недель. Показатели оценки HEART также сравнивались с показателями оценки TIMI для нестабильной стенокардии/NSTEMI и Шкалой риска ОКС GRACE. В группе низкого риска (0–3 балла) у 15/870 (1,7%) пациентов было выявлено серьезное неблагоприятное кардиальное событие. У пациентов с показателем HEART 4-6 баллов серьезное неблагоприятное кардиальное событие было диагностировано у 183/1101 (16,6%). У пациентов с высокими показателями HEART (значения 7-10) серьезное неблагоприятное кардиальное событие имело место у 50,1%. C-статистика показателя HEART (0,83) была значительно выше, чем c-статистика TIMI (0,75) и GRACE (0,70) соответственно (p <0,0001).
Poldervaart et al. (2017) изучали показатель HEART в рандомизированном исследовании ступенчатого кластера с целью измерения как исходов, так и использования ресурсов здравоохранения. В исследование были включены девять голландских больниц, которым было поручено начать обычную помощь при оценке пациентов с болью в груди. Каждые шесть недель одна больница была рандомно назначена для использования шкалы HEART для оценки пациентов с болью в груди. Всего было включено 3648 пациентов (1827 получали обычную помощь и 1821 получали помощь с учетом HEART). Исследование показало, что шестинедельная частота серьезных неблагоприятных кардиальных событий при использовании шкалы HEART была на 1,3% ниже, чем при обычной помощи, но не было статистически значимых различий в ранней выписке, повторной госпитализации, повторных посещениях отделения неотложной помощи, амбулаторных посещениях или посещениях терапевтов.
Недавние исследования сравнили показатель HEART с другими правилами принятия клинических решений в отношении их способности безопасно выявлять пациентов с низким уровнем риска. Исследование Poldervaart et al. (2017), сравнивающее показатель HEART с показателями TIMI и GRACE, показало, что показатель HEART превосходит другие при выявлении пациентов с низким риском, при этом частота серьезных неблагоприятных кардиальных событий в группе низкого риска составляет всего 0,8%.
Кроме того, Nieuwets et al. (2016) сравнили показатель HEART с показателем TIMI в отношении выявления пациентов с низким риском без ущерба для безопасности, а также оценки ожидаемого снижения затрат. Они обнаружили, что оценка HEART выявила большее количество пациентов с низким риском по сравнению с оценкой TIMI, что привело бы к потенциальной экономии затрат в размере 64 107 евро (~ 76 000 долларов США) при использовании пороговых значений оценки HEART, по сравнению с 14 670 евро (~ 17 000 долларов США) для TIMI.
Программа HEART Pathway, разработанная Mahler et al. (2015), объединила показатель оценки HEART с 0- и 3-часовыми тестами на сердечный тропонин в помощь при принятии решения для выявления пациентов отделения неотложной помощи, для которых безопасна ранняя выписка. Исследование показало, что программа HEART Pathway сократила продолжительность пребывания в больнице на 12 часов, уменьшила объективное кардиологическое обследование на 12% и увеличила ранние выписки на 21%. У пациентов, которым была показана ранняя выписка, в течение 30 дней не наблюдалось серьезных неблагоприятных кардиальных событий. Следует отметить, что в этом исследовании (и в исходных исследованиях по шкале HEART) проводилось определение обычного сердечного тропонина.
Литература:
Six AJ, Backus BE, Kelder JC. Chest pain in the emergency room: value of the HEART score. Neth Heart J. 2008;16(6):191-6. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2442661/
Backus BE, Six AJ, Kelder JC, et al. Chest pain in the emergency room: a multicenter validation of the HEART Score. Crit Pathw Cardiol. 2010;9(3):164-9. https://pubmed.ncbi.nlm.nih.gov/20802272/
Backus BE, Six AJ, Kelder JC, et al. A prospective validation of the HEART score for chest pain patients at the emergency department. Int J Cardiol. 2013;168(3):2153-8. https://pubmed.ncbi.nlm.nih.gov/23465250/
Stopyra JP, Riley RF, Hiestand BC, et al. The HEART Pathway Randomized Controlled Trial One Year Outcomes. Acad Emerg Med. 2018; https://pubmed.ncbi.nlm.nih.gov/29920834/
Ljung L, Lindahl B, Eggers KM, et al. A Rule-Out Strategy Based on High-Sensitivity Troponin and HEART Score Reduces Hospital Admissions. Ann Emerg Med. 2019;73(5):491-499. https://pubmed.ncbi.nlm.nih.gov/30661856/
Mahler SA, Riley RF, Hiestand BC, et al. The HEART Pathway randomized trial: identifying emergency department patients with acute chest pain for early discharge. Circ Cardiovasc Qual Outcomes. 2015;8(2):195-203. https://pubmed.ncbi.nlm.nih.gov/25737484/
Nieuwets A, Poldervaart JM, Reitsma JB, et al. Medical consumption compared for TIMI and HEART score in chest pain patients at the emergency department: a retrospective cost analysis. BMJ Open. 2016;6(6):e010694. https://bmjopen.bmj.com/content/6/6/e010694
Poldervaart JM, Langedijk M, Backus BE, et al. Comparison of the GRACE, HEART and TIMI score to predict major adverse cardiac events in chest pain patients at the emergency department. Int J Cardiol. 2017;227:656-661. https://pubmed.ncbi.nlm.nih.gov/27810290/
Poldervaart JM, Reitsma JB, Backus BE, et al. Effect of Using the HEART Score in Patients With Chest Pain in the Emergency Department: A Stepped-Wedge, Cluster Randomized Trial. Ann Intern Med. 2017. https://www.acpjournals.org/doi/10.7326/M16-1600
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Шкала SAVED для стратификации риска ВТЭ
Шкала SAVED для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. ПеременнаяБаллыОперативное…
Шкала IMPEDE для стратификации риска ВТЭ
Шкала IMPEDE для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. Индивидуальные…
Компьютерная томография грудной клетки
Для того, чтобы анализировать снимок компьютерной томографии грудной клетки представьте, что пациент лежит на спине,…
Рентгенологические границы сердца
По данным рентгенографии органов грудной клетки границы сердца образованы: Правая граница сердца – верхняя полая…
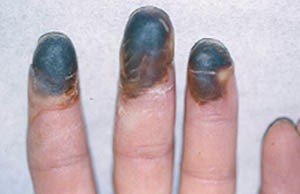
Болезнь Бюргера (облитерирующий тромбангиит)
Болезнь Бюргера (облитерирующий тромбангиит) – воспалительный тромбоз артерий мелкого и среднего диаметра и некоторых поверхностных…