Лечебный алгоритм у пациента с ОКС с элевацией сегмента ST на госпитальном этапе
Каждый пациент с ОКС с элевацией сегмента ST после получения неотложной помощи на догоспитальном этапе должен быть безотлагательно госпитализирован в стационар.
При этом совершенно приоритетной является госпитализация в учреждения здравоохранения с возможностью проведения неотложного перкутанного коронарного вмешательства (ПКВ). К сожалению, такая возможность есть не всегда и иногда пациентов госпитализируют в учреждения здравоохранения без этой возможности.
Сегодня мы подробно рассмотрим алгоритмы оказания медицинской помощи пациентам с ОКС с элевацией сегмента ST в зависимости от возможностей учреждения здравоохранения, куда был госпитализирован пациент.
Диагностический алгоритм при ОКС с элевацией сегмента ST при госпитализации в больницу с возможностью проведения неотложного ПКВ
Основной задачей врача реанимационного отделения является скорейшее подтверждение диагноза острого инфаркта миокарда с элевацией сегмента ST и проведения реперфузионной терапии (время от первого контакта с медперсоналом до начала процедуры не должно превышать 90-120 мин, в случае большого переднего инфаркта миокарда не должно превышать 60 мин).
- Детализация жалоб и сбор анамнеза болезни (установление точного времени начала болевого синдрома, его характера, локализации, иррадиации, причин появления, эффективности приема нитратов; детальный расспрос относительно препаратов, которые были приняты на догоспитальном этапе для устранения болевого синдрома; оценить, была ли подобная ангинозная боль ранее, изменился ли ее характер в динамике; проводились ли больному ранее тромболитическая терапия (если да, то каким препаратом), коронарная ангиопластика или аортокоронарное шунтирование).
- Сбор анамнеза жизни (чрезвычайно важно установить, какие лекарственные препараты пациент принимает каждый день, какие принимал перед появлением жалоб; учитывая необходимость дальнейшего назначения антикоагулянтной терапии, необходимо выяснить у пациента факторы геморрагического риска (например, желудочно-кишечное кровотечение в течение последнего месяца, поражения или новообразования ЦНС, ишемический инсульт или ТИА в течение предыдущих 6 месяцев, геморрагический инсульт любой давности и другие); другая сопутствующая патология; аллергические реакции в прошлом).
- Проведение физикального обследования (оценка общего состояния и жизненно важных функций, детальное обследование органов и систем).
- Лабораторное обследование (маркеры некроза миокарда – тропонин I и тропонин Т, КФК, МВ-КФК, общий и биохимический анализ крови (билирубин, АсТ, АлТ, К+, Na+, креатинин, липидный спектр крови, глюкоза крови))
- Инструментальное обследование (ЭКГ в 12 отведениях, эхокардиография, обеспечения мониторинга ЭКГ, АД и пульсоксиметрии, рентгенография органов грудной полости по показаниям)
Диагноз ОИМ с элевацией сегмента ST может быть подтвержден при наличии не менее 2-х из нижеуказанных критериев:
- ангинозная боль продолжительностью более 20 минут;
- ЭКГ-признаки острой ишемии;
- повышение уровня маркеров некроза миокарда.
Лечебный алгоритм при ОКС с элевацией сегмента ST при госпитализации в больницу с возможностью проведения неотложного ПКВ
- Обеспечить правильное положение лежа с поднятой слегка головой, ограничить физическую нагрузку и обеспечить психологический покой для уменьшения нагрузки на миокард.
- Оксигенотерапия увлажненным кислородом с помощью маски или через носовой катетер со скоростью 3-5 л/мин (пациентам с признаками острой сердечной недостаточности, при наличии одышки (ЧД> 20/мин), при снижении сатурации крови кислородом ˂ 95%).
- Обеспечение венозного доступа. В случае необходимости (развитие тяжелой сердечной недостаточности, жизнеугрожающие нарушения ритма, реанимационные мероприятий) целесообразна установка центрального венозного катетера по методике Сельдингера.
- Интенсивная медикаментозная терапия (проводится с учетом терапии на догоспитальном этапе!)
- Нитраты (при наличии болевого синдрома и клинических проявлений сердечной недостаточности): для в/в введения нитроглицерина используют инфузионный раствор с концентрацией 100 мкг/мл *.
- Наркотические анальгетики: предпочтение отдается морфину – вводить дробно по 2-5 мг каждые 5-15 мин до прекращения болевого синдрома и удушья или до появления побочных эффектов (гипотензии, угнетения дыхания, тошноты, рвоты). Ненаркотические анальгетики противопоказаны!
- При значительном психомоторном и эмоциональном возбуждении рекомендуется назначение транквилизаторов (предпочтение следует отдавать диазепаму).
- Ацетилсалициловая кислота (если пациент не получил ее на догоспитальном этапе и при отсутствии абсолютных противопоказаний – аллергическая реакция, активное кровотечение) – разжевать 325-500 мг.
- Блокаторы рецепторов АДФ (клопидогрел 300 мг или тикагрелор в нагрузочной дозе 180 мг; прасугрел в нагрузочной дозе 60 мг (прасугрел противопоказан пациентам ≥75 лет, пациентам с весом тела ˂60 кг, пациентам с инсультом / ТИА в анамнезе).
- Эноксапарин 0,5 мг/кг в/в болюсно.
- Блокаторы бета-адренорецепторов назначаются как можно раньше всем пациентам с ОКС без противопоказаний к их применению (брадикардия, клинические признаки гипотензии или застойной сердечной недостаточности): пропранолол до 20 мг, метопролол до 25 мг сублингвально или внутрь. Инъекционное введение бетаблокаторов показано только в случае гипертензии и/или тахикардии (метопролол 5-10 мг медленно капельно или эсмолол – 250-500 мг в/в с последующей инфузией 50-100 мкг/кг/мин.).
- Статины (аторвастатин 40-80 мг или розувастатин 20-40 мг) рекомендуется всем пациентам с ОКС без противопоказаний или непереносимости в анамнезе, независимо от исходных показателей холестерина.
- Ингибиторы АПФ назначаются пациентам с признаками сердечной недостаточности, систолической дисфункцией ЛЖ, сахарным диабетом и передним инфарктом миокарда. При непереносимости ингибиторов АПФ назначается блокатор рецепторов ангиотензина 2-го типа – валсартан.
- Антагонисты альдостерона (спиронолактон 25 мг или эплеренон 25 мг) назначаются пациентам с фракцией выброса ≤40% и сердечной недостаточностью или диабетом при отсутствии противопоказаний (почечной недостаточности или гиперкалиемии).
- Блокаторы протонной помпы (пантопразол, эзомепразол, рабепразол) назначаются всем пациентам с ОКС, которые получают двойную антитромбоцитарные терапию.
- При остановке кровообращения проводятся реанимационные мероприятия согласно стандартному протоколу. Проведенная реанимация не является противопоказанием для проведения первичного ПКВ.
- Реперфузионная терапия
Тактика реперфузионной терапии зависит от сроков госпитализации и клинического состояния пациента и результатов ЭКГ:- если пациент поступил в стационар в течение первых 12 часов от начала симптомов ОИМ, показано неотложное ПКВ;
- если пациент поступил в стационар после 12 часов от начала симптомов ОИМ, но есть клинические симптомы и ЭКГ-признаки острой ишемии, показано неотложное ПКВ;
- если пациент поступил в стационар после 12 часов от начала симптомов при отсутствии клинических симптомов и ЭКГ-признаков острой ишемии, рекомендовано наблюдение за пациентом в условиях реанимационного отделения с обязательным продолжением назначенной терапии.
Перипроцедурная терапия перед ПКВ:
- Если пациент на предыдущих этапах получил 300 мг клопидогреля, необходимо дополнительно назначить 300 мг в начале вмешательства (всего 600 мг).
- Эптифибатид назначается в случаях, когда данные ангиографии свидетельствуют о наличии большого тромба, замедлении кровотока или наличии тромботических осложнений, препарат вводится болюсно 180 мкг/кг в/в с интервалом в 10 минут с последующей инфузией 2,0 мкг/кг/мин в течение 18 ч.
- Антикоагулянты нефракционированный гепарин в дозе 70-100 ЕД/кг в/в болюсно (если не планируется назначать эптифибатид) или эноксапарин 0,5 мг/кг в/в болюсно (если не был введен ранее).
Перипроцедурная терапия перед ПКВ после предварительно проведенной фибринолитической терапии:
- Ацетилсалициловая кислота если пациент перед фибринолитической терапией получил нагрузочную дозу аспирина, дополнительно перед процедурой ПКВ нагрузочная доза аспирина не назначается.
- Блокатор рецепторов АДФ:
- если пациент перед фибринолитической терапией получил необходимую нагрузочную дозу клопидогреля, то дополнительной нагрузочной дозы клопидогреля не требуется;
- если пациент не получил необходимую нагрузочную дозу клопидогреля, а ПКВ запланировано провести в течение 24 часов после фибринолитической терапии, назначить дополнительно клопидогрел 300 мг;
- если пациент не получил необходимую нагрузочную дозу клопидогреля, а ПКВ запланировано провести позднее 24 часов после фибринолитической терапии, назначить дополнительно клопидогрел 600 мг;
- если ПКВ запланировано провести позднее 24 часов после лечения фибрин-специфическим препаратом или в течение 48 часов после фибрин-неспецифического препарата, при отсутствии противопоказаний (инсульт/ТИА в анамнезе или возраст пациента ≥75 лет или вес тела ˂60 кг) рекомендуется прасугрел 60 мг во впемя ПКВ.
Рекомендации по процедуре проведения ПКВ
- Тромботическая окклюзия должна лечиться механическим вмешательством (ангиопластика, стентирование).
- При наличии технической возможности проходимость инфаркт-зависимой артерии при первичном ПКВ нужно восстанавливать стентированием (в противоположность баллонной ангиопластике).
- Первичное ПКВ следует ограничить инфаркт-зависимой артерией, за исключением кардиогенного шока и случаев, когда активная ишемия возникла после ПКВ сосудов, которые считали инфаркт-зависимыми.
- Предпочтение отдается стентам с покрытием, если у пациента нет противопоказаний к пролонгированной двойной пероральной антикоагулянтной терапии или нет высокого риска кровотечений.
- При наличии технического оборудования и опытного персонала можно проводить аспирацию тромба.
- Пациентам с ОИМ и элевацией сегмента ST (особенно пациенты с сахарным диабетом) целесообразно минимизировать объем контрастного вещества для проведения коронарографии или реперфузионной терапии (не более 200 мл).
- В первые 10 дней после проведения ПКВ необходим мониторинг уровня креатинина крови.
Диагностический алгоритм при ОКС с элевацией сегмента ST при госпитализации в больницу без возможности проведения неотложного ПКВ
Основной задачей врача реанимационного отделения больницы без возможности проведения ПКВ является как можно скорейшее подтверждение диагноза острого инфаркта миокарда с элевацией сегмента ST и проведение реперфузионной терапии. Без сомнения, ПКВ является оптимальным методом реперфузионной терапии, однако, если пациент не может быть доставлен в специализированное учреждение с возможностью ПКВ в течение 90-120 мин, при отсутствии противопоказаний должна проводиться фибринолитическая терапия.
- Детализация жалоб и сбор анамнеза болезни (установление точного времени начала болевого синдрома, его характера, локализации, иррадиации, причины появления, эффективности приема нитратов; детальный расспрос относительно препаратов, которые были принять на догоспитальном этапе для устранения болевого синдрома; оценить, была ли подобная ангинозная боль ранее, изменился ли ее характер в динамике; проводились ли больному ранее тромболитическая терапия (если да, то каким препаратом), коронарная ангиопластика или аортокоронарное шунтирование).
- Сбор анамнеза жизни (чрезвычайно важно установить, какие лекарственные препараты пациент принимает каждый день, какие принимал перед появлением жалоб; учитывая необходимость дальнейшего назначения фибринолитической, антикоагулянтной терапии, необходимо выяснить есть ли у пациента сопутствующие состояния или факторы геморрагического риска (например, желудочно-кишечное кровотечение в течение последнего месяца, поражение или новообразования ЦНС, ишемический инсульт или ТИА в течение предыдущих 6 месяцев, геморрагический инсульт любой давности и другие); другая сопутствующая патология, аллергические реакции в прошлом.
- Проведение физикального обследования (оценка общего состояния и жизненно важных функций, детальное обследование органов и систем).
- Лабораторное обследование (маркеры некроза миокарда – тропонин I и тропонин Т, КФК, МВ-КФК, общий и биохимический анализ крови (билирубин, АсТ, АлТ, К +, Na +, креатинин, липидный спектр крови, глюкоза крови)).
- Инструментальное обследование (ЭКГ в 12 отведениях, эхокардиография, обеспечение мониторинга ЭКГ, АД и пульсоксиметрии, рентгенография органов грудной полости по показаниям).
Диагноз ОИМ с элевацией сегмента ST может быть подтвержден при наличии не менее 2-х из нижеуказанных критериев:
- ангинозная боль продолжительностью более 20 минут;
- ЭКГ-признаки острой ишемии;
- повышение уровня маркеров некроза миокарда.
Лечебный алгоритм при ОКС с элевацией сегмента ST при госпитализации в больницу без возможности проведения неотложного ПКВ
- Обеспечить правильное положение лежа с поднятой слегка головой, ограничить физическую нагрузку и обеспечить психологический покой для уменьшения нагрузки на миокард.
- Оксигенотерапия увлажненным кислородом с помощью маски или через носовой катетер со скоростью 3-5 л/мин (пациентам с признаками острой сердечной недостаточности, при наличии одышки (ЧД > 20/мин), при снижении сатурации крови кислородом ˂95%).
- Обеспечение венозного доступа. В случае необходимости (развитие тяжелой сердечной недостаточности, угрожающие жизни нарушения ритма, реанимационные мероприятия) целесообразна установка центрального венозного катетера по методике Сельдингера.
- Интенсивная медикаментозная терапия (проводится с учетом терапии на догоспитальном этапе!)
- Нитраты (при наличии болевого синдрома и клинических проявлений сердечной недостаточности): для в/в введения нитроглицерина используют инфузионный раствор с концентрацией 100 мкг/мл *.
- Наркотические анальгетики: предпочтение отдается морфину – вводить дробно по 2-5 мг каждые 5-15 мин до прекращения болевого синдрома и удушья или до появления побочных эффектов (гипотензии, угнетения дыхания, тошноты, рвоты). Ненаркотические анальгетики противопоказаны!
- При значительном психомоторном и эмоциональном возбуждении рекомендуется назначение транквилизаторов (предпочтение следует отдавать диазепаму).
- Ацетилсалициловая кислота (если пациент не получил ее на догоспитальном этапе и при отсутствии абсолютных противопоказаний – аллергическая реакция, активное кровотечение) – разжевать 325-500 мг.
- Блокаторы рецепторов АДФ (если пациент не получил нагрузочную дозу на догоспитальном этапе): клопидогрел 300 мг (пациентам ≥75 лет – 75 мг).
- Эноксапарин 0,5 мг/кг в/в болюсно.
- Блокаторы бета-адренорецепторов назначаются как можно раньше всем пациентам с ОКС без противопоказаний к их применению (брадикардия, клинические признаки гипотензии или застойной сердечной недостаточности): пропранолол до 20 мг, метопролол до 25 мг сублингвально или внутрь. Инъекционное введение бетаблокаторов показано только в случае гипертензии и/или тахикардии (метопролол 5-10 мг медленно капельно или эсмолол – 250-500 мг в/в с последующей инфузией 50-100 мкг/кг/мин.).
- Статины (аторвастатин 40-80 мг или розувастатин 20-40 мг) рекомендуется всем пациентам с ОКС без противопоказаний или непереносимости в анамнезе, независимо от исходных показателей холестерина.
- Ингибиторы АПФ назначаются пациентам с признаками сердечной недостаточности, систолической дисфункцией ЛЖ, сахарным диабетом и передним инфарктом миокарда. При непереносимости ингибиторов АПФ назначается блокатор рецепторов ангиотензина 2-го типа – валсартан.
- Антагонисты альдостерона (спиронолактон 25 мг или эплеренон 25 мг) назначаются пациентам с фракцией выброса ≤40% и сердечной недостаточностью или диабетом при отсутствии противопоказаний (почечной недостаточности или гиперкалиемии).
- Блокаторы протонной помпы (пантопразол, эзомепразол, рабепразол) назначаются всем пациентам с ОКС, которые получают двойную антитромбоцитарные терапию.
- При остановке кровообращения проводятся реанимационные мероприятия согласно стандартному протоколу. Проведенная реанимация не является противопоказанием для проведения первичного ПКВ.
- Реперфузионная терапия
Дальнейшая тактика реперфузионной терапии (немедленная транспортировка пациента в заведение с возможностью проведения ПКВ или фибринолитическая терапия в заведении пребывания) зависит от сроков госпитализации, клинического состояния и результатов ЭКГ:- если возможна транспортировка пациента в заведение с возможностью проведения ПКВ в сроки ≤120 мин, следует немедленно перевести пациента;
- если пациент поступил в стационар в течение первых 2 часов от появления симптомов, а время его транспортировки в заведение с возможностью проведения ПКВ составит ˃90 мин, показано проведение фибринолитической терапии ** (при отсутствии противопоказаний);
- если пациент поступил в стационар в течение первых 12 часов от начала заболевания, а сроки его транспортировки в заведение с возможностью проведения ПКВ превышают 120 мин, показано проведение фибринолитической терапии (при отсутствии противопоказаний);
- если пациент поступил в стационар позже 12 часов от начала болевого синдрома, но имеются клинические симптомы и ЭКГ-признаки острой ишемии, а сроки его транспортировки в заведение с возможностью проведения ПКВ превышают 120 мин, показано проведение фибринолитической терапии (при отсутствии противопоказаний).
В случае необходимости проведения фибринолитической терапии предпочтение отдается фибрин-специфическим препаратам.
После проведения фибринолитической терапии необходимо перевести пациента в течение первых 24 часов от появления симптомов инфаркта миокарда в заведение с возможностью проведения ПКВ.
Обобщенный алгоритм транспортировки пациента с ОКС с элевацией сегмента ST представлен ниже.
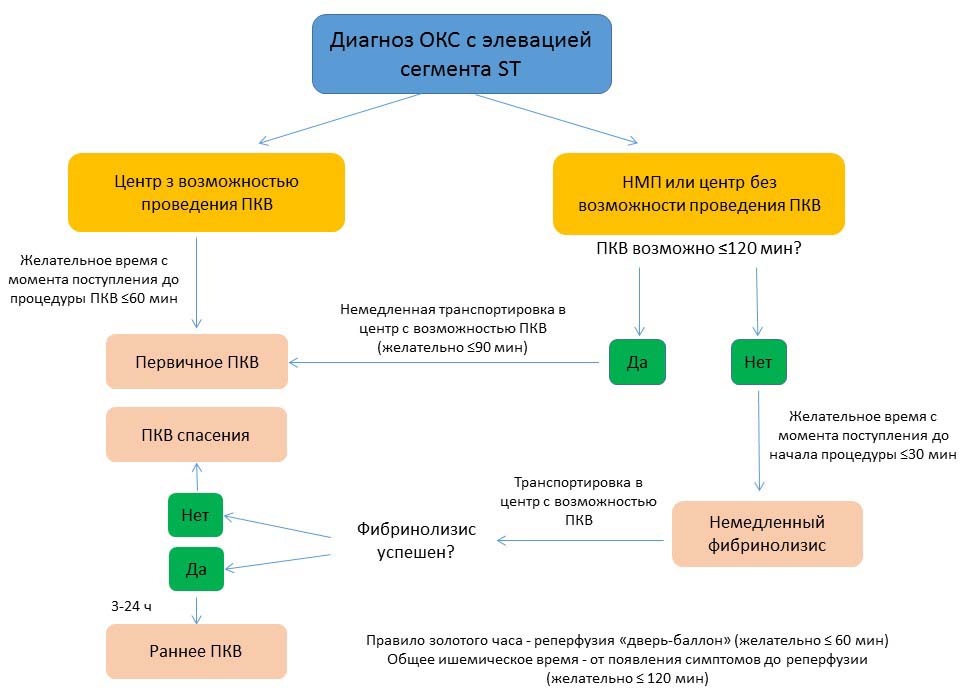
Примечание: НМП – центр неотложной медицинской помощи, ПКВ – перкутанное коронарное вмешательство.
Лечебный алгоритм после проведения реперфузионной терапии
- Пациенты с ОИМ с элевацией сегмента ST после реперфузионной терапии должны переводиться в отделение реанимации или кардиологический блок интенсивной терапии, где обеспечиваются постоянный контроль, наблюдение и круглосуточный мониторинг основных жизненных функций.
- Пациент, которому проведена успешная реперфузионная терапия, должен находиться в отделении реанимации или кардиологическом блоке интенсивной терапии по крайней мере 24 часа, тщательный мониторинг состояния пациента необходим в течение 48-72 часов.
- Медикаментозная терапия:
- Ацетилсалициловая кислота 75-100 мг/сут.
- Блокатор рецепторов АДФ: клопидогрел 75 мг 1 раз в сутки или тикагрелор 90 мг 2 раза в сутки или прасугрел 10 (5 мг) 1 раз в сутки (рекомендуется продолжить прием того препарата, который использовался перед проведением ПКВ). Продолжительность двойной антитромбоцитарной терапии определяется по шкалам PRECISE-DAPT и DAPT.
- Для профилактики тромбоэмболических осложнений рекомендованы антикоагулянты эноксапарин или нефракционированный гепарин или фондапаринукс.
- Бета-блокаторы (особенно пациентам с дисфункцией левого желудочка при отсутствии противопоказаний).
- Статины (аторвастатин, розувастатин) всем пациентам с ОИМ без противопоказаний, независимо от начального уровня ЛПНП, конечная цель – снижение уровня ЛПНП ˂1,4 ммоль/л, учитывая обновленные рекомендации Европейского общества кардиологов).
- Ингибиторы АПФ или блокаторы рецепторов ангиотензина II с непереносимостью иАПФ пациентам с признаками сердечной недостаточности, систолической дисфункцией левого желудочка, сахарным диабетом и передним инфарктом миокарда.
- Антагонисты альдостерона (эплеренон, спиронолактон) пациентам с систолической дисфункцией левого желудочка, сердечной недостаточностью, сахарным диабетом и при отсутствии противопоказаний.
- Ингибиторы протонной помпы (пантопразол, рабепразол, эзомепразол) всем пациентам, которые получают двойную антитромбоцитарные терапию.
* Алгоритм в/в инфузии нитратов
Проводится в/в инфузия 2,0 мл 1% нитроглицерина, предварительно растворенного в 200 мл 0,9% растворе натрия хлорида или 5% растворе глюкозы, под тщательным контролем АД и ЧСС с начальной скоростью 10-20 мкг/мин; при отсутствии дозатора начальная скорость составляет 2-4 капли в минуту, которая может быть постепенно увеличена до 30 капель в минуту. При снижении систолического АД ˂90 мм рт ст (или среднего АД на 10-25% от исходного) инфузию прекращают.
Избегайте нитратов, если пациент в течение последних 48 часов принимал ингибиторы фосфодиэстеразы (силденафил, варденфил, тадалафил по поводу эректильной дисфункции или легочной гипертензии), а также эпопростенол или трепостенил по поводу легочной гипертензии! Избегайте нитратов, если есть подозрение на инфаркт правого желудочка!
** Фибринолитическая терапия
Критерии отбора пациентов для проведения фибринолитической терапии:
- диагноз ОКС с элевацией сегмента ST (появление симптомов ˂12 часов);
- отсутствие условий для проведения ПКВ в пределах до 90 минут от первого контакта с пациентом до введения баллона;
- отсутствие противопоказаний к фибринолизису;
- наличие информированного согласия пациента.
Важным критерием успешности фибринолитической терапии является уменьшение элевации сегмента ST по крайней мере на 50% в течение 60-90 мин от начала введения фибринолитика.
| Препарат | Дозировка |
| Стрептокиназа | 1500000 МЕ в течение 30-60 минут в/в капельно |
| Альтеплаза | 15 мг в/в болюсно, затем 0,75 мг/кг (но не более 50 мг) в в в течение 30 минут, затем 0,5 мг/кг (но не более 35 мг) в/в в течение следующих 60 минут |
| Ретеплаза | 10 ЕД + 10 ЕД в/в болюсно с интервалом 30 мин |
| Тенектеплаза | Однократный в/в болюс: 30 мг (6000 МЕ) при весе ˂60 кг; 35 мг (7000 МЕ) при весе 60-70 кг; 40 мг (8000 МЕ) при весе 70-80 кг; 45 мг (9000 МЕ) при весе 80-90 кг; 50 мг (10000 МЕ) при весе ≥90 кг. Пациентам ≥75 лет рекомендуется вводить дозу, уменьшенную вдвое |
Перед введением стрептокиназы и альтеплазы рекомендуется болюсное введение гепарина 5000 ЕД в/в.
Предпочтение отдается фибринспецифическим фибринолитикам.
Абсолютные противопоказания:
– внутримозговое кровоизлияние или геморрагический инсульт любой давности;
– ишемический инсульт в течение предыдущих 6 месяцев;
– травма центральной нервной системы или опухоль ЦНС или известная артериовенозная мальформация;
– недавняя большая травма/хирургическое вмешательство/травма головы в течение предыдущего месяца;
– желудочно-кишечное кровотечение в течение предыдущего месяца;
– установленное заболевание крови;
– активное кровотечение (кроме менструации);
– расслаивающая аневризма аорты;
– проколы, которые нельзя сдавить наложением компрессионной повязки, выполненные в течение предыдущих 24 часов (например, биопсия печени, люмбальная пункция).
Относительные противопоказания:
– транзиторная ишемическая атака в течение предыдущих 6 месяцев;
– сопутствующая оральная антикоагулянтная терапия;
– беременность или 1 неделя после родов;
– рефрактерная гипертензия (САД ˃180 мм рт ст и/или ДАД ˃110 мм рт ст);
– тяжелое заболевание печени;
– инфекционный эндокардит;
– активная язва;
– длительная (˃2 мин) или травматическая реанимация.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Использованная литература:
2019 ESC/EAS Guidelines for the management of dyslipidemias: lipid modification to reduce cardiovascular risk. European Heart Journal, Volume 41, Issue 1, January 2020,p. 111-188. doi: 10.1093/eurheartj/enz455.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Читайте также:
Мы на HealthySimulation – ведущем в мире ресурсе по популяризации симуляционного обучения в медицинском образовании
Мы рады сообщить, что наша платформа симуляционного обучения ClinCaseQuest была представлена на HealthySimulation.com, главном в…
Шкала инсульта Национального Института Здоровья (NIHSS) – Онлайн калькулятор
Шкала инсульта Национального Института Здоровья (NIHSS) – это шкала, предназначенная для оценки неврологического состояния пациента…
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Индекс коморбидности Чарлсона (Charlson Comorbidity Index, CCI) Онлайн калькулятор
Индекс коморбидности Чарлсона прогнозирует 10-летнюю выживаемость пациентов с несколькими сопутствующими заболеваниями.
Диагностические критерии множественной миеломы – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор – инструмент прогнозирования для пациентов…






