Фибрилляция желудочков: алгоритм действий

Аритмии, возникающие из миокарда желудочков или системы Гиса-Пуркинье, группируют под названием желудочковые аритмии (ЖА). Сюда входит подгруппа аритмий, таких как желудочковая тахикардия, фибрилляция желудочков, преждевременные желудочковые сокращения и трепетание желудочков. Термин “тахикардия с широкими комплексами” (Wide complex tachycardia, WCT) используют для определения всех тахиаритмий с длительностью комплекса QRS более 0,12 секунды.
В группу желудочковых аритмий входят:
- Желудочковые преждевременные сокращения (преждевременные сокращения желудочков)
- эктопические потенциалы действия генерируются в желудочках;
- обычно доброкачественное и бессимптомное течение, но могут являться проявлением основной патологии:
- ишемия
- электролитные нарушения (чаще всего Mg2+ и K+)
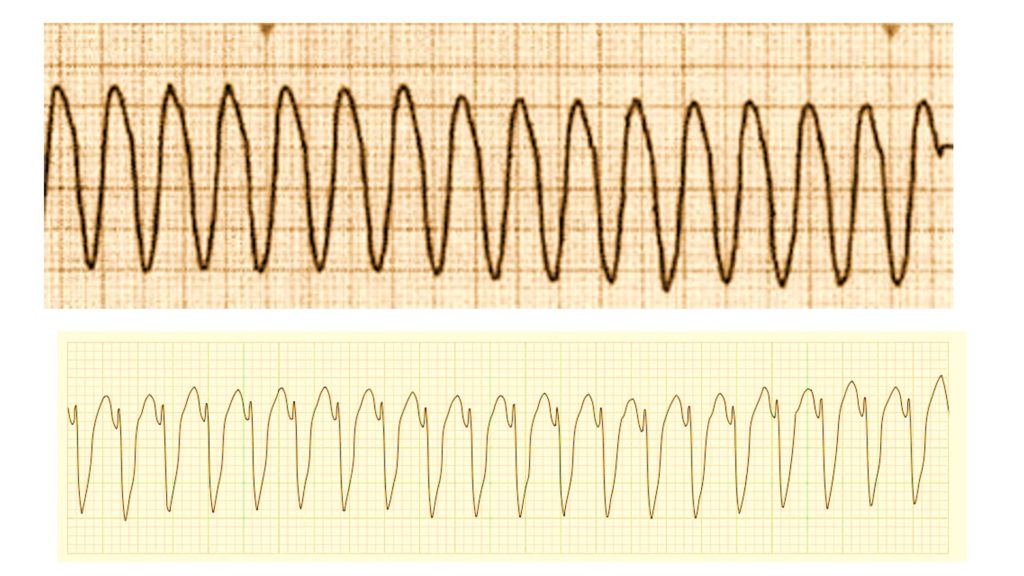
- Желудочковая тахикардия. Если стойкую желудочковую тахикардию не лечить, она может привести к фибрилляции желудочков
- может возникнуть вследствие тупой травмы грудной клетки;
- рассмотреть commotio cordis (тупая травма сердца во время реполяризации желудочков) с очаговой травмой грудной клетки над сердцем с последующей желудочковой тахикардией.
- Фибрилляция желудочков.
- Фибрилляция желудочков – это тахикардия с широкими комплексами, вызванная нерегулярностью электрической активности и характеризующаяся частотой желудочков, как правило, более 300 с дискретными комплексами QRS на электрокардиограмме (ЭКГ).
- Морфология QRS при фибрилляции желудочков варьирует по форме, амплитуде и длительности с заметным нерегулярным ритмом.
- Чрезвычайно опасный ритм, значительно ухудшающий сердечный выброс и в конечном итоге приводящий к внезапной сердечной смерти (ССС), если немедленно не лечить.
- Самая распространенная причина остановки сердца после IMпST.
Эпидемиология
Фибрилляция желудочков регистрируется почти у 70% пациентов с остановкой сердца. Без лечения состояние приводит к летальному исходу в течение нескольких минут. Уровень выживаемости пациентов с фибрилляцией желудочков за пределами больниц несколько вырос, но многие из них продолжают иметь остаточное бескислородное поражение мозга и неврологический дефицит. Поскольку более 60% смертей от сердечно-сосудистых заболеваний являются результатом остановки сердца, фибрилляция желудочков остается ведущей причиной смерти во всем мире. Современные достижения в имплантации вспомогательных устройств, таких как имплантированный кардиовертер-дефибриллятор (ИКД, ICD), обеспечивают профилактику возникновения ФЖ. Многие исследования определили ФЖ как наиболее распространенную основную аритмию у пациентов с внезапной сердечной смертью. Среди пациентов, госпитализированных с острым ИМ, от 5% до 10% имеют ФЖ или ЖТ, а еще 5% имеют ФЖ или ЖТ в течение 48 часов после госпитализации в стационар. А выживаемость таких пациентов до выписки составляет 31,4%.
Этиология
Фибрилляцию желудочков часто связывают с основными структурными заболеваниями сердца. При 3-12% случаев инфаркта миокарда (ИМ) развивается фибрилляция желудочков во время острой фазы. Пациенты с ИМ с полной окклюзией коронарной артерии при ангиографии, инфарктом передней стенки, фибрилляцией предсердий и прединфарктной стенокардией более подвержены развитию фибрилляции желудочков.
Многие распространенные состояния, связанные с фибрилляцией желудочков, включают электролитные нарушения (гипокалиемия/гиперкалиемия, гипомагниемия), ацидоз, гипотермию, гипоксию, кардиомиопатии, семейный анамнез внезапной сердечной смерти, врожденные аномалии QT, синдром Бругада. У пациентов с желудочковой аритмией в анамнезе, особенно стойкой мономорфной или полиморфной желудочковой тахикардией, может развиться фибрилляция желудочков при наличии предрасполагающих факторов риска. Сейчас все больше признается генетическая предрасположенность к фибрилляции желудочков. В исследовании AGNES определена склонность к развитию фибрилляции желудочков в локусе 21q21.
Таким образом, к факторам риска возникновения желудочковых аритмий следует отнести:
- ишемия и инфаркт миокарда;
- гипертрофия желудочков;
- синдромы удлиненного интервала QT;
- клапанная болезнь сердца;
- врожденные аномалии сердца;
- электролитные нарушения;
- ацидоз, гипотермия, гипоксия;
- синдром короткого интервала QT.
Этиологические причины ФЖ подведены в таблице:
| Причины ФЖ | Состояния |
| Сердечные | Ишемия/инфаркт миокарда Кардиомиопатия (дилатационная, гипертрофическая, рестриктивная) Каналопатии, напр. удлиненный интервал QT (приобретенный/врожденный), вызывающий TdP –> VF и синдром Бругада Аортальный стеноз Расслоение аорты Миокардит Тампонада сердца Тупая травма (Commotio Cordis) |
| Дыхательные | Напряженный пневмоторакс Легочная эмболия Первичная легочная гипертензия Опное сна Бронхоспазм Аспирация |
| Токсичные и метаболические | Лекарственные средства (например, верапамил у пациентов с ФП+WPW) Медикаментозное удлинение интервала QT с torsades de pointes |
| Внешние | Поражение электрическим током, утопление, переохлаждение Сепсис |
| Неврологические | Судорожные приступы Инсульт |
Патофизиология
ФЖ возникает, когда части миокарда желудочков деполяризуются в беспорядке и некоординированно. ФЖ является результатом следующего:
- Аномальное формирование импульсов:
- повышенный автоматизм: клетки Пуркинье вокруг ишемизированных участков во время ИМ могут инициировать желудочковую тахикардию;
- запущенная активность: в ранний период ли после деполяризации можно преодолеть рефрактерный порог и создать триггерный потенциал, приводящий к экстрасистолам.
- Импульсная проводимость
- функциональные и анатомические механизмы re-entry помогают поддерживать желудочковую аритмию.
Симптомы
Наиболее частым проявлением ФЖ является внезапный коллапс от остановки сердца, что приводит к внезапной сердечной смерти. Это результат неправильного сокращения желудочков, что приводит к низкому сердечному выбросу. Накануне пациенты могут жаловаться на признаки острого ИМ, такие как боль в груди, одышка, тошнота и рвота перед развитием ФЖ. У пациентов с известным анамнезом ишемической болезни сердца или застойной сердечной недостаточности может наблюдаться ухудшение хронических симптомов, таких как стенокардия, одышка, ортопное, пароксизмальная одышка и отек легких. На момент обращения пациенты без сознания, не реагируют, не имеют пульса, подвергающегося пальпации. Без проведения неотложных мер это приводит к смерти в течение следующих нескольких минут.
- Сердцебиение.
- Симптомы сердечной недостаточности, включающие:
- одышку;
- дискомфорт в груди;
- синкопе.
- Остановка сердца
Пациенты с имплантированным кардиовертером-дефибриллятором могут испытывать шок от срабатывания ИКД при развитии ФЖ.
Диагностика
Острое развитие симптомов и результаты ЭКГ позволяют поставить диагноз.
В анамнезе пациентов, выживших после ФЖ, следует обратить внимание на семейный анамнез непонятной сердечной смерти, сердечно-сосудистые заболевания пациента, список лекарств, в частности аритмогенные препараты, принимаемые пациентом. Также необходимо анализировать и проводить коррекцию обратимых причин ФЖ, таких как нарушение электролитного баланса, ацидоз и гипоксия. Больных с ФЖ необходимо оценить на наличие ишемической болезни сердца, как основной причины ФЖ: маркеры некроза миокарда, эхокардиография и неотложная ангиография.
Рекомендуемые лабораторные исследования:
- Электролиты сыворотки
- Газ артериальной крови
- Клинический анализ крови
- Сердечные ферменты
- Уровни лекарств
- Токсикологический скрининг
- Уровни BNP
Результаты ЭКГ
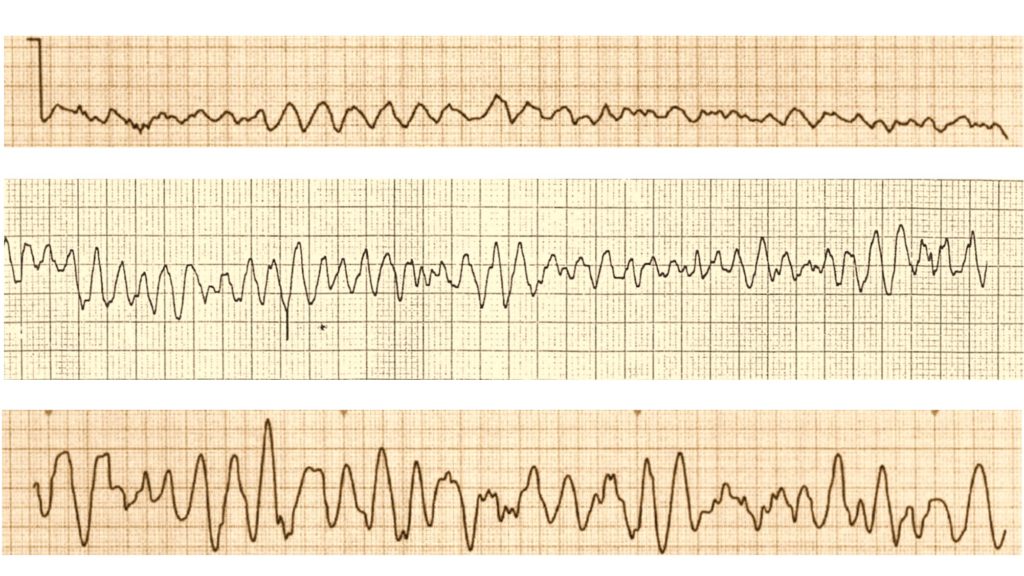
- Волны фибрилляции разной амплитуды и формы.
- Нет идентифицированных зубцов Р, комплексов QRS или зубцов Т.
- Частота сердечных сокращений от 150 до 500 в минуту.
- Шторм ФЖ: обнаруживается 3 или более эпизода ФЖ или соответствующие толчки от СКД в течение 24 часов.
На ЭКГ также могут быть обнаружены:
- Признаки инфаркта миокарда.
- Синдром Бругада.
- Длинный или короткий интервал QT.
- Синдром WPW.
- Проявления токсичности дигиталиса.
- Волна эпсилон (аритмогенная правожелудочковая кардиомиопатия).
ЭКГ характеристика | Тактика | |
| Желудочковые преждевременные сокращения | Расширенный комплекс QRS с аномальной морфологией | обычно β-блокаторы |
| Желудочковая тахикардия | 3 или более последовательных преждевременных желудочковых сокращений, демонстрирующих тахиаритмию с широкими комплексами QRS | Стабильная гемодинамика амиодарон лидокаин прокаинамид Нестабильная гемодинамика синхронизированная кардиоверсия Беспульсовая желудочковая тахикардия дефибрилляция |
| Фибрилляция желудочков | Нестабильный ритм без заметных волн (волны P, QRS или T) | Дефибрилляция для всех пациентов |
Эхокардиография обычно производится для оценки движения стенок миокарда, фракции выброса и любых клапанных пороков сердца. Кроме того, по данным эхокардиографии может быть идентифицирована перикардиальная жидкость, которая могла быть следствием СЛР.
Важным является электрофизиологическое исследование. Пациенты с индуцированными мономорфными желудочковыми аритмиями могут быть кандидатами на имплантацию искусственного кардиовертера дифибриллятора.
Алгоритм оказания медицинской помощи
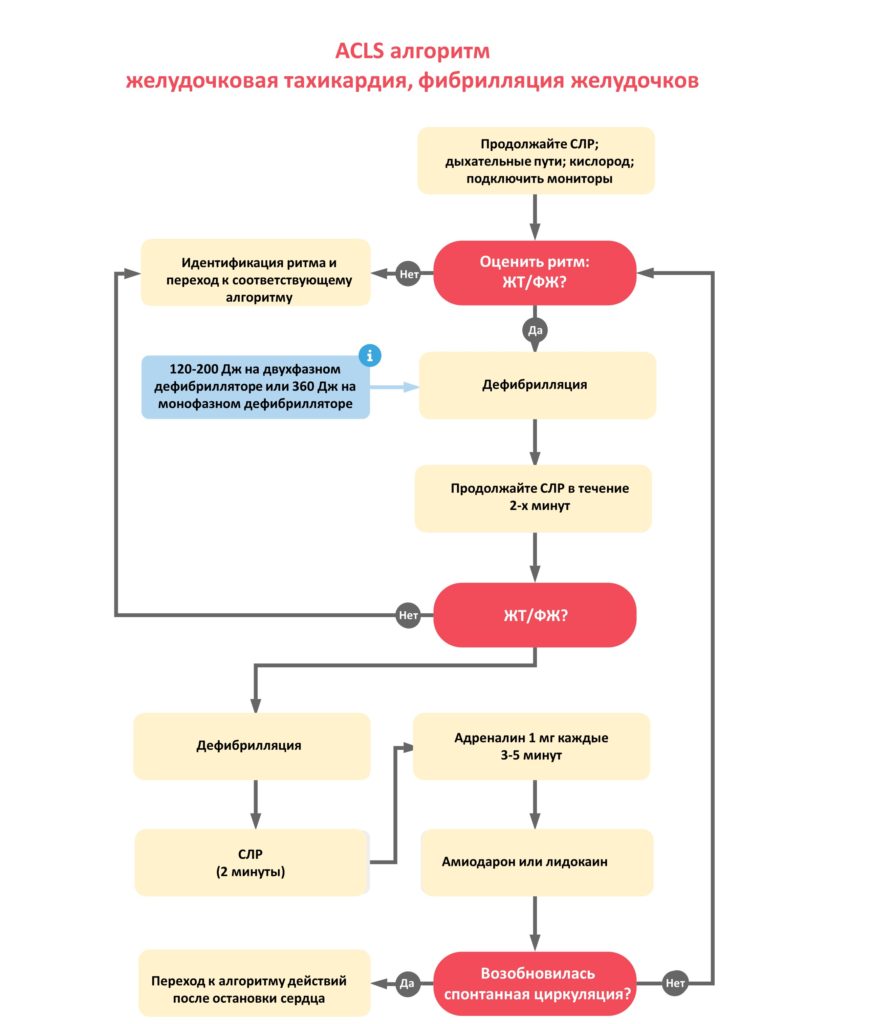
В связи с высоким уровнем смертности и чрезвычайной остротой заболевания пациенты с ФЖ нуждаются в немедленной медицинской помощи. Медицинские работники должны немедленно приступить к лечению, ориентированному на рекомендации, в соответствии с протоколом оказания неотложной помощи при ФЖ, в частности, по протоколам Advanced Cardiac Life Support (ACLS). Если врач отклоняется от рекомендаций ACLS, то у пациента меньшая вероятность выживания. Всем пациентам с остановкой сердца необходимо пройти первичное обследование при получении качественной СЛР. Беспульсовая ЖТ и ФЖ являются ритмами, поддающимися шоку, и как только персонал идентифицирует такой ритм как ФЖ, пациентов следует немедленно шокировать 120-200 джоулями на двухфазном дефибрилляторе или 360 джоулями, используя монофазный. Пациенты, получившие быструю дефибрилляцию, показали лучшую выживаемость (39,3%) по сравнению с пациентами, у которых дефибрилляция была отложена на 2 минуты или больше (22,2%). Также важно применение адреналина и амиодарона в соответствии с протоколом ACLS пациентам, у которых сохраняется ФЖ, независимо от получения 3 разрядов. Амиодарон значительно улучшает выживаемость до госпитализации, не влияя на выживание до выписки из больницы. Не менее важно выявление и устранение причин, вызвавших ФЖ. Специалисты должны принять специфические для причины меры, такие как контроль дыхательных путей, коррекция электролитов, введение жидкости, декомпрессия пневмоторакса, дренажная тампонада во время реанимации пациента.
- Произведите первичную оценку:
- проводите качественную СЛР;
- установите проходимость дыхательных путей и обеспечьте пациента кислородом для поддержания насыщения кислородом > 94%;
- следите за сердечным ритмом и кровяным давлением.
Качественная СЛР
Эффективные нажатия и дефибрилляция являются главными компонентами реанимации при остановке сердца. Признаком эффективного нажатия является:
- частота нажатий не менее 100 и не более 120/мин;
- глубина нажатий на грудную клетку не менее 5 см и не более 6 см у взрослых и детей или 4 см у малышей; глубина нажатий у подростков пубертатного возраста такая же, как и у взрослых;
- позвольте грудной клетке полностью вернуться в исходное положение после каждого нажатия на грудную клетку – расправление грудной клетки (не следует опираться на грудную клетку);
- минимизируйте перерывы между нажатиями;
- избегайте усталости работников ЭМП путем смены каждые 2 минуты. Некоторые экипажи ЭМП применяют тактику расположения по одному спасателю с каждой стороны грудной клетки, сменяя друг друга каждую минуту или каждые 100 нажатий;
- избегайте чрезмерной вентиляции и помните о возможности отсрочки контроля дыхательных путей;
- если нет необходимости в применении специальных воздуховодов, рассмотрите следующее:
- пассивная вентиляция с использованием нереверсивной маски в течение 3-4 циклов нажатия на грудную клетку (при подозрении на определенную этиологию остановки сердца). Примените вентиляционный мешок АМБУ или надгортанный воздуховод после 3-4 циклов;
- вентилируйте мешком АМБУ каждые 10-15 непрерывных нажатий на грудную клетку. Вентиляция происходит при подъеме стенок грудной клетки. Для взрослых соотношение компрессий к вдохам составляет 30:2; для детей 15:2 при наличии двух работников ЭМП;
- после установки интубационной трубки частота вентиляции не должна превышать 10 вдохов/мин. (1 вдох каждые 6 секунд или 1 вдох каждые 10 нажатий) у взрослых. У детей при установке интубационной трубки рекомендуется частота вентиляции 1 вдох каждые 3-5 секунд (12-20 вдохов/мин.). Если нет протекции дыхательных путей, соотношение компрессии и вентиляции 30:2;
- капрограф необходимо использовать для мониторинга эффективности компрессий:
а) если СО2 выдоха меньше 10 мм.рт.ст во время первичной фазы реанимации, попробуйте улучшить качество нажатия;
б) помните о возможности применения мониторов с биометрическими данными, поскольку они могут помочь в четком соблюдении всех положений наставлений.
Варианты контроля проходимости дыхательных путей:
а) пассивная вентиляция:
– оксигенотерапия с использованием нереверсивной маски и установленным орофарингеальным воздуховодом;
– определенное количество кислорода будет входить с каждым нажатием на грудную клетку – данная процедура может продолжаться 3-4 цикла нажатий на грудную клетку (6-8 минут), после этого нужно применить мешок АМБУ и надгортанный воздуховод (детали ниже);
б) вентиляция мешком АМБУ с частотой 10 вдохов/мин. (один вдох каждые 10 нажатий) выполняется при возвращении стенок грудной клетки к норме (а не в момент нажатия на грудную клетку), не прерывая нажатия;
в) вентиляция мешком АМБУ с частотой 30:2 (число нажатий: число вдохов) – каждые 30 нажатий сопровождаются 2 вдохами мешком, после чего сразу продолжаются нажатия на грудную клетку
– при работе с детьми: при одновременной работе нескольких работников системы ЭМП рекомендуемым соотношением нажатий к вдохам является 15:2 (если один спасатель – 30:2);
– при работе с детьми: для новорожденных рекомендуется соотношение 3:1;
г) установка интубационных трубок:
– установка надгортанного воздуховода или эндотрахеальной трубки не должна препятствовать проведению компрессий;
– вентиляция происходит с частотой 10 вдохов/мин. (для взрослых);
– для детей рекомендуемая частота – 1 вдох каждые 3-5 секунд (12-20 вдохов/мин.).
г) встановлення інтубаційних трубок:
– встановлення надгортанного повітроводу або ендотрахеальної трубки не повинно перешкоджати проведенню компресій;
– вентиляція відбувається з частотою 10 вдихів/хв (для дорослих);
– для дітей рекомендована частота – 1 вдих кожні 3-5 секунд (12-20 вдихів/хвилину).
- Если у пациента желудочковая тахикардия или фибрилляция желудочков – это ШОКОВЫЕ ритмы.
- Используйте прокладки дефибриллятора и дайте шоковый разряд 120-200 Дж на двухфазном дефибрилляторе или 360 Дж, используя монофазный дефибриллятор.
- Продолжайте высококачественную СЛР в течение 2 минут (пока другие пытаются установить внутривенный или в/костный доступ).
- После 2 минут проверьте ритм.
- Если монитор и оценка показывают асистолию или беспульсовую электрическую активность, перейдите к алгоритму действий при асистолии/беспульсовой электрической активности.
- Вводите адреналин по 1 мг каждые 3-5 минут.
- Продолжайте высококачественную СЛР в течение 2 минут (пока другие пытаются установить внутривенный или в/костный доступ).
- После 2 минут СЛР проверьте ритм.
- При необходимости примените дефибрилляцию.
- Амиодарон в/в 300 мг (лучше лидокаина); Можно повторить 150 мг или можно использовать лидокаин 1-1,5 мг/кг.
- После 2 минут проверьте ритм.
- При необходимости примените дефибрилляцию.
- Если пациент достигает восстановления спонтанного кровообращения, окажите помощь после остановки сердца.
Как только пациент достигает восстановления спонтанного кровообращения, врачи должны приступить к оценке наличия ишемической болезни сердца.
Лечение пациента после остановки сердца
Лечение пострадавшего от остановки сердца должно продолжаться после реанимации, чтобы оптимизировать результаты и улучшить прогноз.
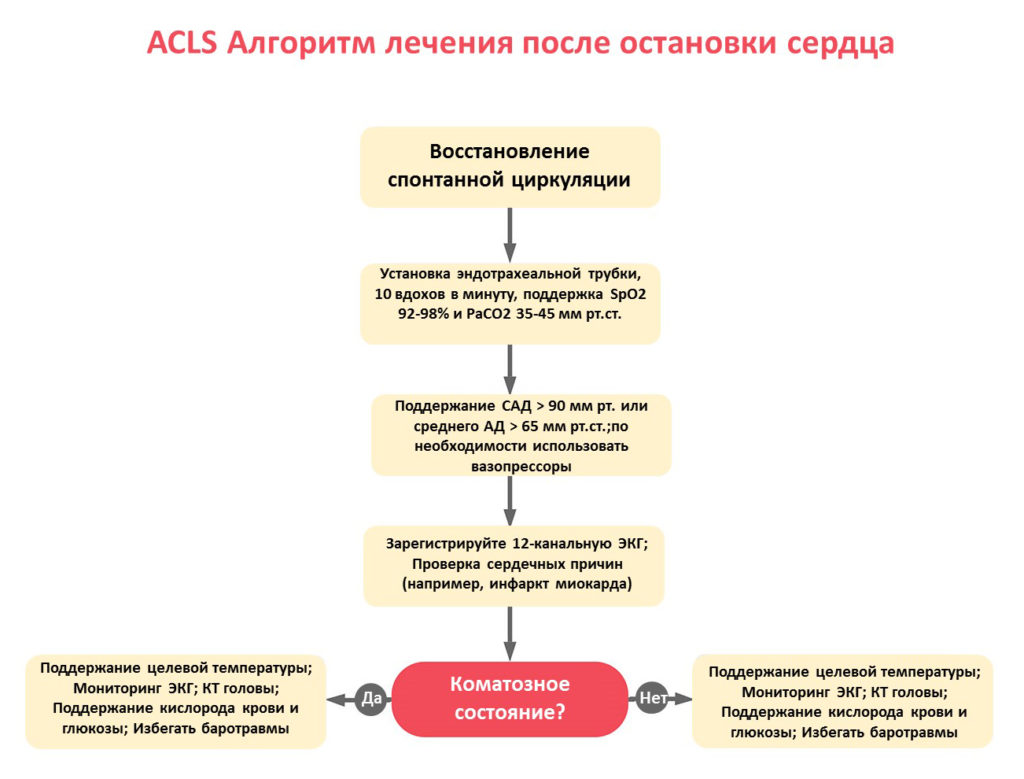
Алгоритм лечения после остановки сердца включает следующие шаги:
- Проверьте восстановление спонтанной циркуляции.
- Проверьте дыхательные пути, включая расположение эндотрахеальной трубки, и обеспечивайте 10 вдохов в минуту.
- Используя капнографию, титруйте кислород, чтобы поддерживать PETCO2 на уровне 35-40 мм рт.ст. Если у вас нет доступа к капнографическому аппарату, титруйте кислород, чтобы поддерживать насыщение кислородом от 92% до 98%.
- Установите и поддерживайте в/в доступ для ввода лекарства. Поддерживайте систолическое АД выше 90 мм рт.ст. и/или среднее АД выше 65 мм рт.ст. При низком кровяном давлении рассмотрите один или несколько из следующих методов лечения:
- Введите в/в 1-2 литра физраствора или раствор Рингера лактата
- Начните в/в инфузию адреналина или дофамина.
- Рассмотрите норадреналин для очень низкого систолического АД.
- Зарегистрируйте ЭКГ в 12 отведениях и проведите дифференциальный диагноз с инфарктом миокарда. Если есть подозрение на инфаркт миокарда, рассмотрите возможность чрескожного коронарного вмешательства (ЧКВ) для открытия коронарных артерий.
- Определите, находится ли пациент в коме.
Если в коме:
- Целевая регулировка температуры как можно быстрее, поддерживая температуру тела 32-36°C в течение 24 часов.
- Контроль эндотрахеальной трубки и оценивать наличие бессудорожных приступов (лечить, если есть).
- Провести КТ головы.
- Поддерживать показатели кислорода, глюкозы, углекислого газа.
- Избегать баротравмы
Если НЕ в коме (проснулся):
- Поддерживать показатели кислорода, глюкозы, углекислого газа.
- Избегать баротравмы.
Дифференциальная диагностика
Важно отличить ФЖ от безимпульсной электрической активности (PEA)/асистолии, поскольку оба эти состояния контролируются по-разному: ФЖ – это шоковый ритм, который может поддаваться лечению посредством проведения дефибрилляции, безимпульсной электрической активности (PEA)/асистолии – нешоковые ритмы не поддающиеся лечению посредством проведения дефибрилляции. Следует учитывать и другие причины внезапного коллапса, такие как расслоение аорты и тромбоэмболия легочной артерии.
Нижеследующие состояния можно легко спутать с ФЖ на ЭКГ и их следует исключить:
- Полиморфная желудочковая тахикардия
- Torsade de pointes
- Трепетание желудочков
- Безимпульсная электрическая активность
- Ускоренный идиовентрикулярный ритм
- Суправентрикулярная тахикардия с аберантностью
Осложнения
- Бескислородная черепно-мозговая травма
- Постдефибрилляционные аритмии
- Травмы от СЛР и реанимации
- Ожоги кожи
- Долговременная инвалидность
- Травма миокарда
- Смерть
В некоторых исследованиях было показано, что легкая гипотермия улучшает результаты и ее следует рассмотреть.
Консультации
Пациенты должны получать следующие консультации с привлечением следующих специалистов:
- Кардиолог (установление причины развития ФЖ, исключение или подтверждение острого инфаркта миокарда или других заболеваний сердца).
- Электрофизиолог (оценка необходимости имплантации искусственного кардиовертера дефибриллятора).
- Интервенционный кардиолог (диагностика окклюзий и субокклюзий коронарных артерий при атеросклеротической болезни коронарных сосудов).
- Невропатолог (установить наличие неврологического дефицита – бескислородное поражение мозга после реанимационных мероприятий, – и составить план реабилитации).
- Нефролог (исключение почечной недостаточности).
- Пульмонолог (убедиться, что во время реанимации не произошло аспирации, травмы).
- Диетолог (установить, что причиной ФЖ не являлись последствия нарушения питания).
Пациенты после успешно проведенной реанимации нуждаются в тщательном наблюдении медсестер, поскольку вероятность рецидива ФЖ высока.
Прогноз
Прогноз ФЖ зависит от времени от начала до раннего вмешательства и проведения дефибрилляции. Более короткие задержки в медицинской помощи связаны с уровнем выживания до 50%. У пациентов с ИМ с подъемом ST ранняя ФЖ (возникающая в течение менее 24 часов) ассоциируется с повышенной смертностью по сравнению с поздней ФЖ (возникающей позже 24 часов).
ФЖ может быть лечена вне больницы, поскольку дефибрилляторы становятся более доступными во многих местах. Но результат успешной реанимации таких больных падает со скоростью 5-10% за каждую минуту. Даже при идеальных обстоятельствах 30-40% пациентов выживают, но у многих также развивается остаточный неврологический дефицит из-за аноксии/гипоксии. Полное излечение наступает редко.
Результаты для пациентов можно улучшить, распространяя осведомленность о состоянии и выявляя пациентов с риском развития ФЖ. Результаты остановки сердца и ФЖ зависят от времени от остановки до начала оказания медицинской помощи. Обучение общей популяции основам реанимации поможет избежать задержек в лечении и улучшить результаты пациентов на догоспитальном этапе лечения.
Командный подход в проведении реанимационных мероприятий
Большое значение при проведении реанимации пациентов имеет командная работа. Успешная реанимация – результат отличной коммуникации, профессионализма и понимания своих обязанностей. Врачи, медсестры объединяются и принимают на себя ответственность за успех команды. Определение и установка ролей между разными членами команды может улучшить результаты медицинской помощи при внутрибольничной остановке сердца.
Симуляционные тренинги по оценке готовности могут помочь повысить качество реанимационных мероприятий.
Пройти интерактивный практический тренинг в платформе симуляционного обучения можно по ссылке 10 паттернов электролитных нарушений в практике врача: разбор клинических случаев
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Источники
- American College of Cardiology/American Heart Association Task Force on Clinical Data Standards (ACC/AHA/HRS Writing Committee to Develop Data Standards on Electrophysiology). Buxton AE, Calkins H, Callans DJ, DiMarco JP, Fisher JD, Greene HL, Haines DE, Hayes DL, Heidenreich PA, Miller JM, Poppas A, Prystowsky EN, Schoenfeld MH, Zimetbaum PJ, Goff DC, Grover FL, Malenka DJ, Peterson ED, Radford MJ, Redberg RF. ACC/AHA/HRS 2006 key data elements and definitions for electrophysiological studies and procedures: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Data Standards (ACC/AHA/HRS Writing Committee to Develop Data Standards on Electrophysiology). Circulation. 2006 Dec 05;114(23):2534-70. (читать)
- Jabbari R, Engstrøm T, Glinge C, Risgaard B, Jabbari J, Winkel BG, Terkelsen CJ, Tilsted HH, Jensen LO, Hougaard M, Chiuve SE, Pedersen F, Svendsen JH, Haunsø S, Albert CM, Tfelt-Hansen J. Incidence and risk factors of ventricular fibrillation before primary angioplasty in patients with first ST-elevation myocardial infarction: a nationwide study in Denmark. J Am Heart Assoc. 2015 Jan 05;4(1):e001399. (читать)
- Adabag AS, Luepker RV, Roger VL, Gersh BJ. Sudden cardiac death: epidemiology and risk factors. Nat Rev Cardiol. 2010 Apr;7(4):216-25. (читать)
- Al-Khatib SM, Stevenson WG, Ackerman MJ, Bryant WJ, Callans DJ, Curtis AB, Deal BJ, Dickfeld T, Field ME, Fonarow GC, Gillis AM, Granger CB, Hammill SC, Hlatky MA, Joglar JA, Kay GN, Matlock DD, Myerburg RJ, Page RL. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2018 Oct 02;72(14):1677-1749. (читать)
Читайте также:
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Шкала SAVED для стратификации риска ВТЭ
Шкала SAVED для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. ПеременнаяБаллыОперативное…
Шкала IMPEDE для стратификации риска ВТЭ
Шкала IMPEDE для стратификации риска венозной тромбоэмболии у пациентов с множественной миеломой, получающих иммуномодуляторы. Индивидуальные…
Компьютерная томография грудной клетки
Для того, чтобы анализировать снимок компьютерной томографии грудной клетки представьте, что пациент лежит на спине,…
Рентгенологические границы сердца
По данным рентгенографии органов грудной клетки границы сердца образованы: Правая граница сердца – верхняя полая…
Болезнь Бюргера (облитерирующий тромбангиит)
Болезнь Бюргера (облитерирующий тромбангиит) – воспалительный тромбоз артерий мелкого и среднего диаметра и некоторых поверхностных…