Синдромы J-волны. Cиндром Бругада

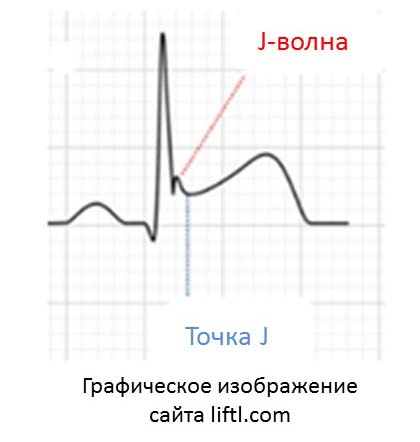
Точка J — это точка перехода комплекса QRS в сегмент ST. На электрофизиологическом уровне она означает конец деполяризации желудочков и начало реполяризации желудочков.
Волна J представляет собой положительную волну, которая идет сразу за комплексом QRS, или зазубренность на нисходящем колене зубца R, напоминающую крючок. Она наиболее заметна в переднебоковых и нижних отведениях.
В качестве электрофизиологического феномена волна J была впервые описана еще 100 лет назад. Долгое время ее появление на ЭКГ связывали исключительно с гипотермией или гиперкальциемией, даже не представляя ее проаритмогенного свойства.
Все изменилось несколько лет назад, когда ряд ведущих ученых в своих работах стали описывать ионные и клеточные механизмы возникновения волны J и ее тесную связь с развитием угрожающих жизни нарушений ритма.
Согласно современным представлениям, синдромы J-волны представляют собой одну из причин внезапной сердечной смерти, особенно у молодых мужчин.
К синдромам J-волны относят синдром Бругада и синдром ранней реполяризации желудочков.
Электрофизиология синдромов J-волны
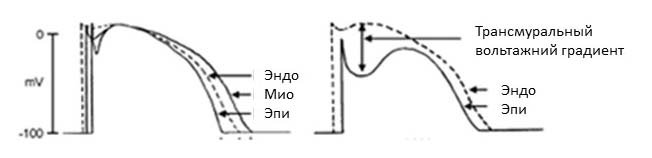
Главной причиной появления волны J на ЭКГ является так называемое электрофизиологическое различие между эпи- и эндокардиальными клетками миокарда по продолжительности потенциала действия в ранних его фазах (1-й и 2-й). Это приводит к формированию так называемого трансмурального вольтажного градиента. Подобная гетерогенность между эпи- и эндокардом желудочков создает электрофизиологический субстрат для возникновения желудочковой тахикардии (ЖТ) и фибрилляции желудочков (ФЖ), которые часто являются причиной внезапной сердечной смерти.
Формирование потенциала действия в кардиомиоцитах зависит от скоординированной работы ионных каналов: натриевого, кальциевого и калиевого. Нарушение тока ионов по этим каналам, обусловленное мутациями в генах, ответственных за их правильное функционирование, и приводит к изменению формы потенциала действия в эпикарде желудочков.
Сегодня мы подробно рассмотрим один из синдромов J-волны — синдром Бругада.
Синдром Бругада
Синдром Бругада был впервые описан в 1992 году братьями Рамоном и Джозефом Бругада. Они детального обследовали 8 пациентов с эпизодами аритмогенного синкопа или клинической смерти в анамнезе. Проведенное исследование не выявило органической патологии сердца, единственной находкой была блокада правой ножки пучка Гиса и элевация сегмента ST в правых грудных отведениях. Поэтому братья Бругада связали выявленные специфические изменения ЭКГ с высоким риском желудочковых аритмий.
Этиология
Синдром Бругада относится к группе генетически детерминированных каналопатий, обусловленных мутацией генов, ответственных за работу ионных каналов. Сегодня установлены мутации по крайней мере в 18 генах, впрочем, наиболее распространенной является мутация гена SCN5A.
Необходимо заметить, что у пациентов с синдромом Бругада риск возникновения угрожающих жизни нарушений ритма значительно возрастает при повышенном тонусе парасимпатической нервной системы (ночной сон, отдых, употребление большой порции пищи, прием лекарственных препаратов, которые вызывают брадикардию), гипертермии, после употребления алкоголя и кокаина.
Электрофизиология
Мутация гена SCN5A приводит к уменьшению количества или преждевременной инактивации натриевых каналов эпикарда правого желудочка, что приводит к снижению тока ионов натрия и преждевременной реполяризации эпикарда правого желудочка. Нарушение формирования потенциала действия в эпикарде, при нормальном потенциале действия в эндокарде, создает трансмуральный вольтажний градиент, который проявляется на ЭКГ в виде волны J и подъема сегмента ST.
В таком электрически уязвимом гетерогенном миокарде даже единичная желудочковая экстрасистола через механизм re-entry может вызвать желудочковую тахикардию или фибрилляцию желудочков.
Клиническая картина
Синдром Бругада может протекать бессимптомно и симптомно. В случае симптомного течения пациенты могут жаловаться на эпизоды аритмии или потери сознания, иметь в анамнезе эпизоды клинической смерти, обусловленные развитием угрожающих жизни нарушений ритма (ЖТ/ФЖ).
Диагностика синдрома Бругада
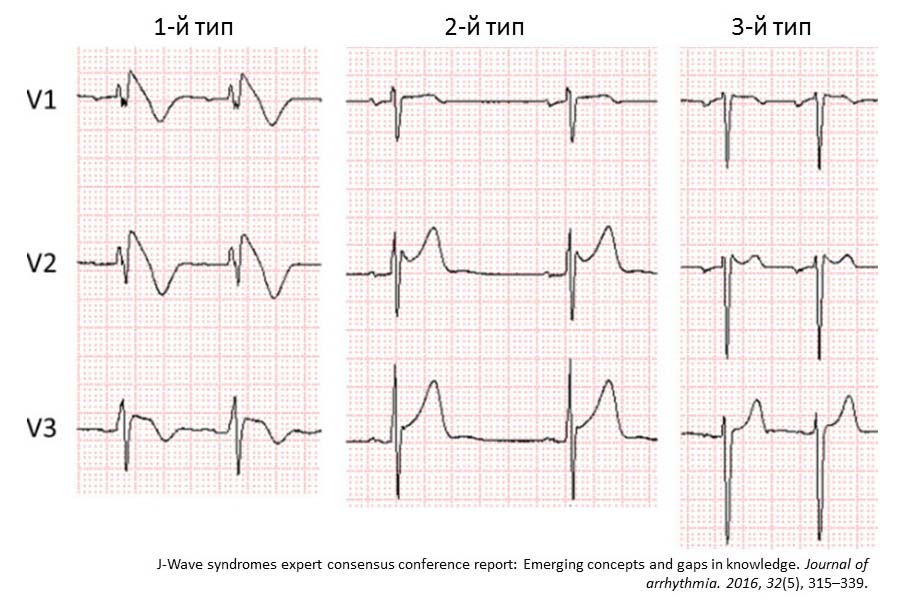
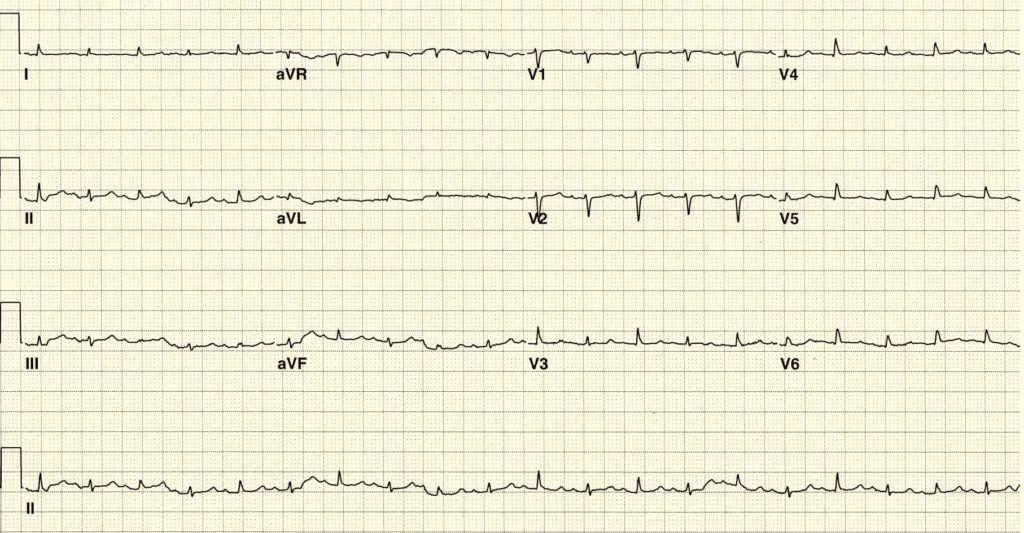
Электрокардиография является ключевым методом диагностики синдрома Бругада. В зависимости от морфологии элевации сегмента ST выделяют 3 типа.
ЭКГ-типы синдрома Бругада:
1-й тип: сводчатый подъем сегмента ST ≥2 мм с инверсией зубца Т в правых грудных отведениях;
2-й тип: седловидный подъем сегмента ST с элевацией точки J ≥ 2 мм в правых грудных отведениях с элевацией конечного отрезка сегмента ST ≥1 мм;
3-й тип: седловидный подъем сегмента ST с элевацией точки J ≥2 мм с элевацией конечного отрезка сегмента ST <1 мм.
Диагностические ЭКГ-критерии синдрома Бругада
- Спонтанный или индуцированный введением антиаритмических препаратов I класса подъем сегмента ST с морфологией 1-го типа ≥ 2 мм в правых грудных отведениях (V1, V2), расположенных во втором, третьем или четвертом межреберьях.
- Подъем сегмента ST 2-го или 3-го типов в правых грудных отведениях (V1, V2), расположенных во втором, третьем или четвертом межреберьях, когда провокационный тест с в/в введением ААП I класса индуцирует 1-й тип ЭКГ-паттерна Бругада .
В 2016 году были предложены новые диагностические критерии синдрома Бругада, представленные так называемой Шанхайской шкалой для диагностики синдрома Бругада. Как и в предыдущих рекомендациях по диагностике, в этой шкале в качестве ЭКГ критерия синдрома рулада учитывается только 1-й тип — подъем сегмента ST ≥2 мм в правых грудных отведениях (V1, V3), расположенных во втором, третьем, четвертом межреберьях. Однако в обновленных рекомендациях есть дополнение, которое заключается в том, что если 2-й или 3-й тип ЭКГ-паттерна Бругада трансформируется в 1-й тип под влиянием ААП I класса, для подтверждения диагноза необходимо наличие одного из перечисленных критериев (документированная ФЖ или полиморфная ЖТ, аритмогенный синкоп, случай внезапной сердечной смерти в семейном анамнезе у пациентов в возрасте <45 лет с негативным результатом аутопсии или ночным агональным дыханием, индуцибельнисть ЖТ/ФЖ 1-2 электростимулами при стимуляции правого желудочка).
Провокационные тесты с антиаритмическими препаратами I класса (ААП I) являются одним из наиболее информативных методов при подозрении на синдром Бругада при отсутствии спонтанного подъема сегмента ST 1-го типа.
Под влиянием ААП I класса у пациентов с каналопатией происходит трансформация 2-го или 3-го типов ЭКГ-паттерна в 1-й тип.
Для проведения этого теста используется один из препаратов, представленных ниже.
| Препарат | Способ применения |
| Аймалин | 1 мг/кг в/в в течение 10 минут |
| Флекаинид | 2 мг/кг в/в в течение 10 минут или 200-300 перорально |
| Прокаинамид | 10 мг/кг в/в в течение 10 минут |
Критериями для остановки теста являются появление частых желудочковых экстрасистол или других аритмий или расширение комплекса QRS ˃130% от исходного значения.
Шанхайская шкала для диагностики синдрома Бругада
| Диагностический признак | Баллы |
| I. ЭКГ (в 12 отведениях/амбулаторное мониторирование)* | |
| А. Спонтанный 1-й тип ЭКГ-паттерна Бругада в номинальных или высоких правых отведениях | 3,5 |
| В. Индуцированный гипертермией 1-й тип ЭКГ-паттерна Бругада в номинальных или высоких правых отведениях | 3 |
| С. 2-й или 3-й тип ЭКГ-паттерна Бругада, который трансформируется в 1-й тип под влиянием ААП I класса | 2 |
| II. Анамнез заболевания* | |
| А. Эпизод остановки сердца или задокументированная Фж/полиморфная ЖТ неизвестного генеза | 3 |
| В. Ночное агональное дыхание | 2 |
| С. Подозрение на аритмогенный синкоп | 2 |
| D. Синкоп неизвестного генеза/механизма | 1 |
| Е. Трепетание/фибрилляция предсердий у пациентов <30 лет без другой альтернативной причины | 0,5 |
| III. Семейный анамнез* | |
| А. Родственники первой или второй линии с установленным диагнозом синдрома Бругада | 2 |
| В. Подозрительная внезапная сердечная смерть, возникшая на фоне лихорадки, в ночное время или спровоцированная препаратами из списка (www.brugadadrugs.org) у родственников первой или второй линии | 1 |
| С. Непонятная внезапная сердечная смерть у родственников первой или второй линии <45 лет с отрицательной аутопсией | 0,5 |
| IV. Результаты генетического тестирования | |
| А. Вероятная патогенная мутация гена, ассоциированного с синдромом Бругада | 0,5 |
| Оценка по шкале (необходим минимум 1 ЭКГ-критерий) | |
| • ≥3,5 баллов: диагноз возможен/определенный | |
| • 2-3 балла: диагноз возможен | |
| • <2 баллов: диагноз отсутствует |
Примечание: * — учитывается максимальная оценка только за один пункт, ААП — антиаритмические препараты, ФЖ — фибрилляция желудочков, ЖТ — желудочковая тахикардия.
Лечение
Главной опасностью синдрома Бругада является высокий риск внезапной сердечной смерти, обусловленной развитием угрожающего жизни нарушения ритма (ЖТ/ФЖ).
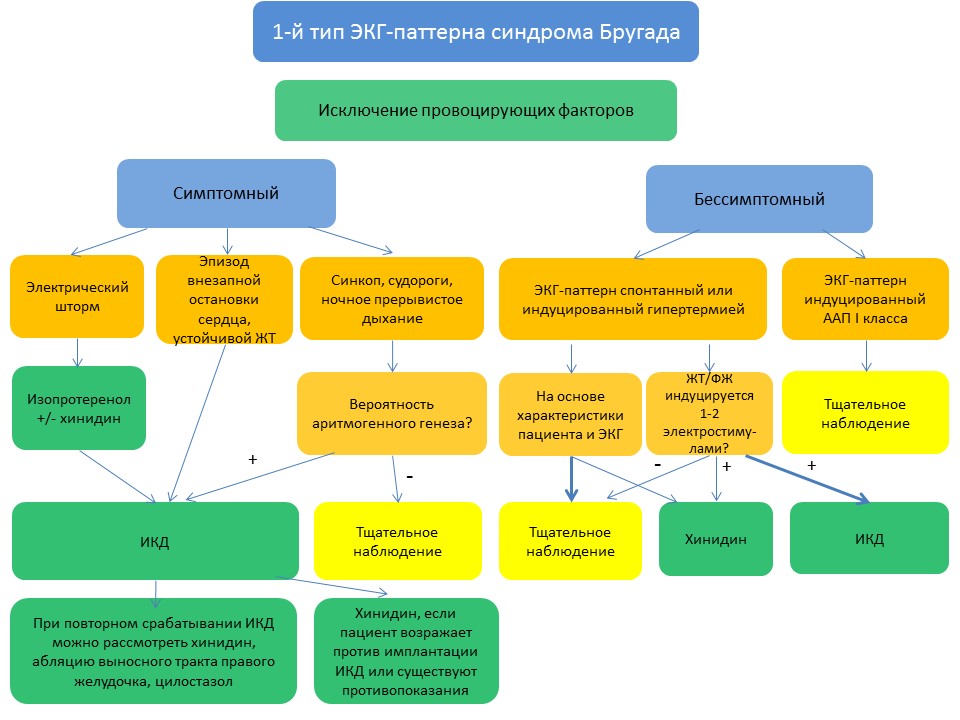
Тактика ведения пациента с синдромом Бругада
Примечание: ЖТ — желудочковая тахикардия, ФЖ — фибрилляция желудочков, ААП — антиаритмики I класса, ИКД — имплантированный кардиовертер-дефибриллятор.
1. Имплантация кардиовертера-дефибриллятора
Учитывая это, единственным эффективным методом предупреждения внезапной сердечной смерти у пациентов с диагностированной каналопатией натриевых каналов является имплантация кардиовертера-дефибриллятора.
Показания для имплантации кардиовертера-дефибриллятора:
- абсолютно необходима пациентам с эпизодом внезапной сердечной смерти или задокументированной ЖТ/ФЖ с или без потери сознания;
- может быть полезна у симптоматических пациентов с 1-м типом синдрома Бругада, у которых эпизод синкопа вероятно был обусловлен ЖТ/ФЖ;
- может быть рассмотрена у бессимптомных пациентов, у которых при проведении программной электростимуляции возник эпизод ФЖ.
2. Имплантация пейсмейкера
Хорошо известно, что угрожающие жизни нарушения ритма у пациентов с каналопатией чаще всего возникают ночью или в покое и ассоциируются с замедленным ритмом сердца. Сейчас продолжаются клинические исследования относительно эффективности пейсмейкерной терапии в предупреждении брадикардии.
3. Радиочастотная абляция выходного тракта правого желудочка.
В некоторых исследованиях было показано, что радиочастотная абляция участков эпикарда выходного тракта правого желудочка, которые генерировали поздние потенциалы, у пациентов с синдромом Бругада способствовала не только нормализации ЭКГ, но и снижению частоты возникновения ЖТ/ФЖ.
4. Фармакологическая терапия
Фармакологическая терапия синдрома Бругада направлена на нормализацию ионных потоков в течение ранних фаз потенциала действия эпикарда правого желудочка, уменьшение трансмурального вольтажного градиента и восстановление свода потенциала действия.
Необходимо еще раз подчеркнуть, что у пациентов с синдромом Бругада противопоказано использование антиаритмических препаратов IA класса (кроме хинидина), IC класса из-за их проаритмогенного эффекта. Амиодарон и бета-блокаторы неэффективны у пациентов с каналопатией.
Единственным доступным препаратом, который способен снизить риск аритмий у пациентов с синдромом Бругада, является хинидин. Хинидин нормализует эпикардиальный потенциал действия, способствует существенному уменьшению риска развития ЖТ/ФЖ.
Показания для назначения хинидина:
- хинидин может быть рассмотрен у пациентов с синдромом Бругада с электрическими штормами и у пациентов с повторным срабатыванием ИКД;
- хинидин может быть полезным у бессимптомных пациентов с синдромом Бругада 1-го типа, у которых имплантация кардиовертера-дефибриллятора противопоказана или отклонена пациентом.
Бета-адреномиметики (изопротеренол, орципреналин) также могут быть полезными в комбинации с хинидином благодаря их способности увеличивать ток ионов кальция через кальциевые каналы L-типа. Такая комбинация позволяет нормализовать морфологию сегмента ST и успешно предотвращать эпизоды ФЖ, особенно у детей. Кроме этого, изопротеренол увеличивает активность симпатической нервной системы, таким образом предупреждая брадикардию, на фоне которой чаще всего и возникают аритмии.
Цилостазол – ингибитор фосфодиэстеразы III, в экспериментах также продемонстрировал способность уменьшать частоту эпизодов ЖТ благодаря увеличению тока кальция и снижению Ito.
5. Устранение потенциальных триггеров аритмии
Устранение потенциальных триггеров аритмии у пациентов с диагностированным синдромом Бругада является чрезвычайно важной составляющей ведения этой когорты больных.
Таким пациентам:
- противопоказан прием антиаритмиков I класса (кроме хинидина);
- противопоказано употребление алкоголя и кокаина;
- опасен прием препаратов, усиливающих вагусные эффекты;
- необходимо своевременное лечение гипертермии.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Использованная литература:
Antzelevitch, C., Yan, G. X., Ackerman, M. J., Borggrefe, M., Corrado, D., Guo, J., Gussak, I., Hasdemir, C., Horie, M., Huikuri, H., Ma, C., Morita, H., Nam, G. B., Sacher, F., Shimizu, W., Viskin, S., & Wilde, A. A. (2016). J-Wave syndromes expert consensus conference report: Emerging concepts and gaps in knowledge. Journal of arrhythmia, 32(5), 315–339. https://doi.org/10.1016/j.joa.2016.07.002
Читайте также:
Гипотермия: от теории к практике
Гипотермия – это температура тела ниже 35°C (95°F): легкая: 32–35°C (90–95°F)умеренная: 28-32°C (82-90°F)тяжелая: < 28°C…
Брадикардия: диагностика и алгоритм оказания медицинской помощи
Электрическая активность сердца обычно инициируется синатриальным узлом. Брадикардия возникает вследствие нарушения инициации импульса от синатриального…
ЭКГ находки после трансплантации сердца
ЭКГ после трансплантации сердца. КлинКейсКвест [Internet]: ClinCaseQuest Publishing; 2021(12). 8 декабря 2021. Трансплантация сердца Первую…
Фибрилляция желудочков: алгоритм действий
Аритмии, возникающие из миокарда желудочков или системы Гиса-Пуркинье, группируют под названием желудочковые аритмии (ЖА). Сюда…
Проаритмические эффекты антиаритмиков
Большинство антиаритмических препаратов (ААП) представляют собой сильнодействующие соединения с относительно узким терапевтическим окном. При правильном…
Электрические альтернанты: типы, причины, диагностика и лечение
Электрические альтернанты – это широкое понятие, описывающее электрокардиографическое явление изменения электрической оси, амплитуды и длительности…