Проаритмические эффекты антиаритмиков

Большинство антиаритмических препаратов (ААП) представляют собой сильнодействующие соединения с относительно узким терапевтическим окном. При правильном назначении они способны предупредить или остановить аритмию, а при неправильном – сами превращаются в индукторы аритмий.
Оптимальное использование антиаритмической терапии зависит от фармакодинамики и фармакокинетики конкретного антиаритмического препарата и влияния других факторов, которые могут изменить их (сопутствующие заболевания, сопутствующая медикаментозная терапия, эндогенные или возрастные изменения метаболизма пациента).
В этой статье мы подробно рассмотрим ключевые фармакодинамические и фармакокинетические свойства основных антиаритмических препаратов с целью предупреждения проаритмических эффектов.
Под фармакодинамикой понимается механизм действия препарата и его влияние на организм. Основной механизм действия большинства антиаритмических препаратов основан на их воздействии на определенные ионные каналы кардиомиоцитов и рецепторы, расположенные на мембране клеток миокарда.
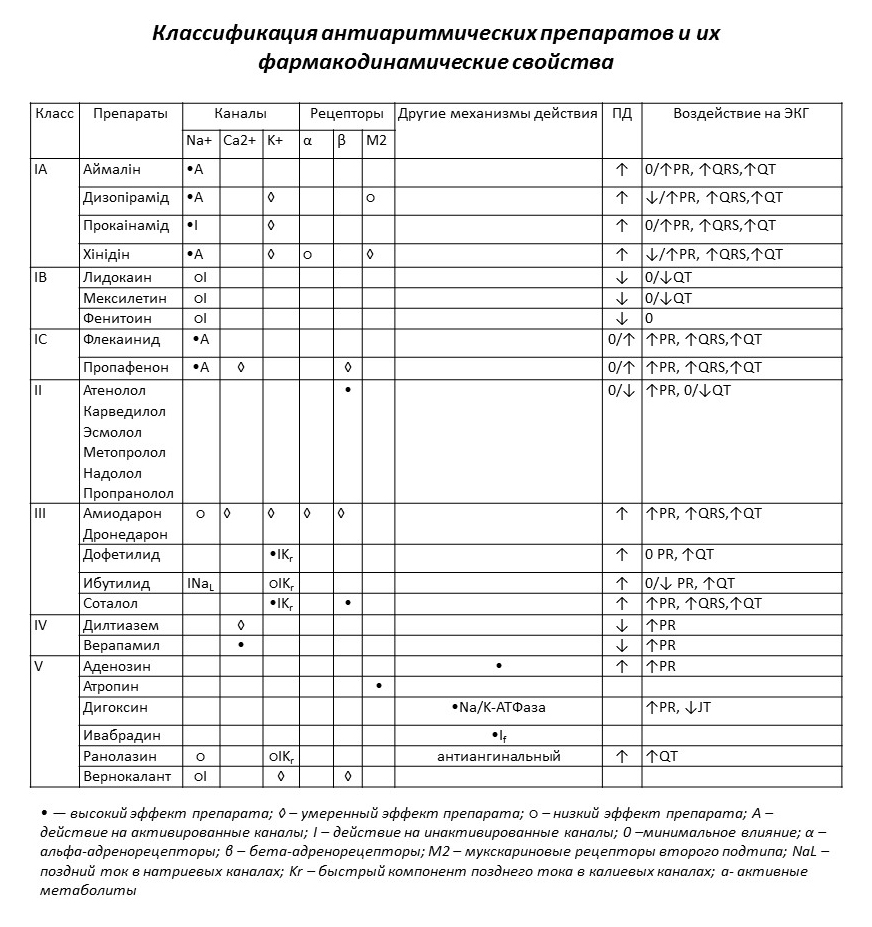
Классификация ААП
Именно на этом принципе и была построена классификация антиаритмических препаратов (Vaughan W.E., Singh B.N., Harrison D.C.):
- класс I (блокаторы натриевых каналов);
- класс II (блокаторы бета-адренорецепторов);
- класс III (блокаторы калиевых каналов);
- класс IV (блокаторы кальциевых каналов).
Другие препараты с антиаритмическим эффектом впоследствии были отнесены к V классу: аденозин, атропин, дигоксин, ивабрадин, ранолазин, верокалант.
Антиаритмики I класса блокируют быстрый вход ионов натрия в клетку, замедляя таким образом скорость нарастания потенциала действия. В зависимости от электрофизиологических эффектов они делятся на три подкласса:
- препараты IA класса (аймалин, дизопирамид, хинидин) вдобавок к умеренному угнетению деполяризации также удлиняют реполяризацию и период рефрактерности, таким образом на ЭКГ расширяется как комплекс QRS, так и продолжительность интервала QT.
- препараты IB класса (лидокаин, мексилетин) сокращают потенциал действия и незначительно ингибируют быстрый вход ионов натрия. В отличие от класса IA препараты IB класса оказывают минимальное влияние на интервал PR, QRS, QT.
- препараты IC класса (флекаинид, пропафенон) относятся к чрезвычайно мощным ингибиторам натриевых каналов, они существенно угнетают деполяризацию, но мало влияют на реполяризацию. Они больше, чем другие ААП I класса расширяют комплекс QRS.
Антиаритмики II класса (например, пропранолол, метопролол), блокируя бета-адренорецепторы, замедляют частоту ритма и проводимость, существенно не влияя на длительность комплекса QRS и интервала QT.
Антиаритмики III класса (амиодарон, соталол) блокируют выход ионов калия из клетки, таким образом удлиняя реполяризацию и рефрактерный период. При этом на ЭКГ удлиняется интервал QT.
Антиаритмика IV класса (верапамил, дилтиазем) блокируют медленный вход ионов кальция в клетку, таким образом удлиняя интервал PR без изменения комплекса QRS или интервала QT.
Существующая классификация ААП дает лишь ориентировочное понимание механизмов действия ААП, ведь большинство из них обладают более чем одним механизмом действия на ионные каналы и рецепторы кардиомиоцитов. Например, хинидин, относящийся к I классу ААП, также блокирует калиевые каналы; соталол блокирует не только калиевые каналы, но и бета-адренорецепторы; Амиодарон вообще обладает эффектами всех четырех классов ААП.
Более того, некоторые ААП в процессе метаболизма образуют активные метаболиты, механизм действия которых существенно отличается от механизма действия исходного препарата. Например, прокаинамид – аритмик IА класса блокирует натриевые каналы, а его главный метаболит-N-ацетил-прокаинамид почти не влияет на натриевые каналы, а блокирует преимущественно калиевые каналы. Пропафенон-антиаритмик IC класса метаболизируется к 5-гидроксипропафенону, который, в отличие от пропафенона, не влияет на бета-адренорецепторы.
Для лучшего понимания механизмов действия различных антиаритмических препаратов и их эффектов в 1991 году был предложен новый взгляд на фармакодинамику ААП, так называемый Сицилийский гамбит, в котором каждый ААП описывается в зависимости от его влияния на различные молекулярные мишени (ионные каналы, рецепторы).
Классификация ААП и их фармакодинамические свойства
| Класс | Препараты | Каналы | Рецепторы | Другие механизмы действия | ПД | Воздействие на ЭКГ | ||||
| Na+ | Ca2+ | K+ | α | β | М2 | |||||
| IA | Аймалін | •A | ↑ | 0/↑PR, ↑QRS,↑QT | ||||||
| Дизопірамід | •A | ◊ | ○ | ↑ | ↓/↑PR, ↑QRS,↑QT | |||||
| Прокаінамід | •I | ◊ | ↑ | 0/↑PR, ↑QRS,↑QT | ||||||
| Хінідін | •A | ◊ | ○ | ◊ | ↑ | ↓/↑PR, ↑QRS,↑QT | ||||
| IB | Лидокаин | ○I | ↓ | 0/↓QT | ||||||
| Мексилетин | ○I | ↓ | 0/↓QT | |||||||
| Фенитоин | ○I | ↓ | 0 | |||||||
| IC | Флекаинид | •A | 0/↑ | ↑PR, ↑QRS,↑QT | ||||||
| Пропафенон | •A | ◊ | ◊ | 0/↑ | ↑PR, ↑QRS,↑QT | |||||
| II | Атенолол Карведилол Эсмолол Метопролол Надолол Пропранолол | • | 0/↓ | ↑PR, 0/↓QT | ||||||
| III | Амиодарон Дронедарон | ○ | ◊ | ◊ | ◊ | ◊ | ↑ | ↑PR, ↑QRS,↑QT | ||
| Дофетилид | •IKr | ↑ | 0 PR, ↑QT | |||||||
| Ибутилид | INaL | ○IKr | ↑ | 0/↓ PR, ↑QT | ||||||
| Соталол | •IKr | • | ↑ | ↑PR, ↑QRS,↑QT | ||||||
| IV | Дилтиазем | ◊ | ↓ | ↑PR | ||||||
| Верапамил | • | ↓ | ↑PR | |||||||
| V | Аденозин | • | ↑ | ↑PR | ||||||
| Атропин | • | |||||||||
| Дигоксин | •Na/K-ATФаза | ↑PR, ↓JT | ||||||||
| Ивабрадин | •If | |||||||||
| Ранолазин | ○ | ○IKr | антиангинальный | ↑ | ↑QT | |||||
| Вернокалант | ○I | ◊ | ◊ |
Примечание: • – высокий эффект препарата; ◊ – умеренный эффект препарата; ○ – низкий эффект препарата; А – действие на активированные каналы; I – действие на инактивированные каналы; 0 –минимальное влияние; α – альфа-адренорецепторы; β – бета-адренорецепторы; М2 – мукскариновые рецепторы второго подтипа; NaL – поздний ток в натриевых каналах; Kr – быстрый компонент позднего тока в калиевых каналах; a- активные метаболиты
Перед назначением антиаритмической терапии необходимо учитывать не только основные, но и дополнительные эффекты ААП.
Проаритмические эффекты ААП
| Эффекты | Препарат | Частота |
| Значительная синусовая брадикардия, СА-блокада | ААП IA, IC | Редко, кроме случаев латентной дисфункции синусового узла |
| АВ-блокада высокой степени | ААП IA, IC | редко |
| Переход ФП в ТП с высокой частотой желудочковых сокращений | ААП IA | редко |
| Переход ФП в ТП с АВ-проводимостью 1:1 и широкими комплексами QRS | Флекаинид, пропафенон | 3,5-5% |
| Полиморфная политопная ЖТ (torsades de pointes) | ААП IA; ибутилид, дофетилид, соталол | 1-8% 0,7% |
| ЖТ или ФЖ | Амиодарон | Редко, кроме случаев дисфункции левого желудочка или сердечной недостаточности |
Примечание: ААП – антиаритмические препараты, ФП – фибрилляция предсердий, ТП – трепетание предсердий, ЖТ – желудочковая тахикардия, Фж – фибрилляция желудочков.
Факторы развития проаритмических эффектов ААП
- Структурная патология сердца
- Гипертрофия левого желудочка (соталол, флекаинид, пропафенон)
- Инфаркт миокарда (блокаторы натриевых каналов)
- Другие структурные заболевания сердца (блокаторы натриевых каналов)
- Сердечная недостаточность (дронедарон, дофетилид)
- Одновременный прием других лекарственных препаратов
- Другие факторы, способствующие возникновению проаритмии
- Женский пол
- Гипокалиемия (<3,5 ммоль/л)
- Гипомагнеземия (<1,5 мг/дл)
- Брадикардия (<60 уд/мин)
- Недавняя фармакологическая кардиоверсия фибрилляции предсердий препаратами, удлиняющими QT
- Терапия сердечными гликозидами
- Быстрое в/в введение препаратов, удлиняющих QT
- Врожденное или приобретенное удлинение QT
- Полиморфизм ионных каналов (каналопатии)
Структурная патология сердца
Структурная патология сердца является одним из ведущих факторов развития проаритмий у пациентов, которым назначена антиаритмическая терапия.
Согласно современным рекомендациям по назначению антиаритмической терапии у пациентов со структурной патологией сердца:
- у пациентов со структурными заболеваниями сердца (кардиомиопатия, дисфункция левого желудочка, ишемическая болезнь сердца) необходимо избегать применения ААП IА, IC, III классов (кроме амиодарона и соталола);
- у пациентов с гипертрофией миокарда левого желудочка ≥14 мм необходимо избегать применения ААП IА, IC, III классов, кроме амиодарона, дронедарона, соталола и дизопирамида;
- дизопирамид может быть рекомендован у пациентов с обструктивной гипертрофической кардиомиопатией (вместе с бета-блокаторами) для улучшения симптомов;
- у пациентов с врожденными пороками сердца антиаритмическая терапия может назначаться в исключительных случаях, учитывая отрицательный инотропный эффект большинства ААП и другие возможные побочные эффекты этих препаратов.
Одновременный прием с другими препаратами
Одновременный прием других препаратов на фоне антиаритмической терапии нередко приводит к повышению риска проаритмий.
Поскольку большинство кардиологических пациентов принимают одновременно несколько препаратов, необходимо учитывать потенциальный проаритмогенный потенциал при одновременном приеме ААП с другими лекарственными препаратами.
| Препарат | Проаритмогенное межлекарственное взаимодействие |
| Прокаинамид | Увеличение риска брадикардии и АВ-блокады: бета-блокаторы, соталол, сердечные гликозиды. Увеличение риска torsades de pointes: другие антиаритмические препараты, циметидин, цизаприд, триметоприм, офлоксацин. |
| Лидокаин | Назначать с осторожностью вместе с диазепамом. Увеличение риска проаритмии: другие ААП I и III классов, прениламин. Увеличение риска брадикардии и АВ-блокады: бета-блокаторы. |
| Фенитоин | Увеличение риска проаритмии: амиодарон, амфотерицин В, эстрогены, изониазид, итраконазол, кетоконазол, омепразол, салицилаты, фенилбутазон, фенотиазины, хлорамфеникол. |
| Пропафенон | Увеличение риска желудочковых аритмий: амиодарон, грейпфрутовый сок, эритромицин, ингибиторы обратного захвата серотонина, кетоконазол, зверобой, циметидин, хинидин, трициклические антидепрессанты. Противопоказано применение с ритонавиром. Увеличение риска брадикардии и АВ-блокады: бета-блокаторы, сердечные гликозиды. |
| Этацизин | Не назначать вместе с ААП IA и IC классов, ингибиторами МАО. Увеличение риска проаритмии: бета-блокаторы, дигоксин. |
| Амиодарон | Увеличение риска torsades de pointes: макролиды, амисульприд, амфотерицин В, другие ААП IA, III класса, бепридил, бета-блокаторы, винкамин, вориконазол, галоперидол, гидрохинидин, дроперидол, метадон, моксифлоксацин, нейролептики, сульпир. Увеличение риска желудочковых аритмий: глюкокортикоиды, петлевые диуретики, слабительные, цизаприд. Увеличение риска брадикардии и АВ-блокады: верапамил, дилтиазем, сердечные гликозиды |
| Ибутилид | Не использовать одновременно с бета-блокаторами, антагонистами кальциевых каналов, ААП I и III классов. |
| Соталол | Не применять с бета-блокаторами, амиодароном, ААП I класса, астемизолом, верапамилом, дилтиаземом, эритромицином, ингибиторами МАО, препаратами лития, производными фенотиазина, терфенадином, трициклическими антидепрессантами, флоктафенином! Увеличение риска torsades de pointes: сульфасалазин, дигоксин |
| Дилтиазем | Увеличение риска брадикардии и АВ-блокады: бета-блокаторы, ивабрадин |
| Верапамил | Увеличение риска брадикардии и АВ-блокады: бета-блокаторы, ивабрадин |
| Аденозин | Не назначать вместе с дипиридамолом. Ухудшают АВ-проведение: сердечные гликозиды, бета-блокаторы, блокаторы кальциевых каналов, пропафенон, амиодарон. |
| Дигоксин | Не применять одновременно с препаратами, удлиняющими интервал QT. |
| Ивабрадин | Не применять с: кетоконазолом, итраконазолом, макролидами, ингибиторами ВИЧ-протеазы, нефазодоном! Избегать совместного приема с препаратами, удлиняющими интервал QT: ААП I и III классов, цизаприд, эритромицин, моксифлоксацин. |
| Вернокалант | Не применять одновременно с ААП I и III классов! |
Нарушение функции почек
Нарушение функции почек может оказывать существенное влияние на фармакокинетику ААП, вызывая нежелательные эффекты, в частности проаритмии. Поэтому перед назначением ААП необходимо оценить функцию почек (СКФ) для коррекции дозы и кратности приема препарата.
Ниже представлены особенности назначения некоторых ААП у пациентов с нарушенной функцией почек.
| Препарат | Особенности назначения при пониженной функции почек |
| Аймалин | использовать с осторожностью при нарушенной функции почек |
| Дизопирамид | при тяжелых нарушениях функции почек целесообразно снижение дозы |
| Прокаинамид | рекомендовано снижение дозы |
| Хинидин | высокий риск проаритмии, может взаимодействовать с другими препаратами, которые выводятся почками |
| Лидокаин | без особенностей |
| Мексилетин | без особенностей |
| Фенитоин | не используется при тяжелых нарушениях функции почек |
| Флекаинид | снижение дозы при СКФ<35 мл/мин |
| Пропафенон | рекомендован осторожный мониторинг, при значительном нарушении функции почек начинать терапию в стационарных условиях |
| Амиодарон | коррекция дозы не требуется |
| Дофетилид | не назначается при значительном нарушении функции почек |
| Ибутилид | без особенностей |
| Соталол | при ХБП доза должна быть уменьшена вдвое, при СКФ<30 мл/мин вчетверо |
| Дилтиазем | применяется с осторожностью при нарушенной функции почек |
| Верапамил | рекомендовано снижение дозы на 25-50% при СКФ<10 мл/мин; не выводится при гемодиализе |
| Аденозин | без особенностей |
| Дигоксин | использовать с осторожностью из-за высокого риска развития гликозидной интоксикации, при значительном нарушении функции почек необходимо снижение дозы |
| Ивабрадин | при СКФ˃15 мл/мин без особенностей, при СКФ<15 мл/мин использовать с осторожностью |
| Ранолазин | использовать с осторожностью |
| Вернокалант | без особенностей |
Женский пол
В то время как эффективность антиаритмической терапии одинакова среди женщин и мужчин, риск проаритмий оказывается большим у женщин. Женский пол ассоциируется с повышенной вероятностью возникновения torsades de pointes у пациенток, принимавших ААП I и III классов. Потенциальными причинами такой негативной статистики могут быть больший QTc интервал в покое, недостаток протективного эффекта андрогенов. Чтобы минимизировать риск torsades de pointes у женщин, целесообразно использовать наименьшую эффективную дозу и избегать одновременного применения другого препарата, который также удлиняет интервал QT. Учитывая более высокий риск развития проаритмии у женщин, также резонно избегать назначения ААП III класса у женщин с дополнительными факторами риска развития проаритмий (например, сердечная недостаточность). При подозрении на проаритмию рекомендуется проведение суточного мониторирования ЭКГ из-за высокой вероятности проаритмии в ночное время на фоне брадикардии.
Электролитные нарушения
Электролитные нарушения, а именно гипокалиемия, гипомагнеземия могут также служить индукторами проаритмии из-за их влияния на формирование потенциала действия кардиомиоцита. Недостаток ионов калия и магния способствует дополнительному удлинению интервала QTc на фоне приема ААП I и III классов, что может приводить к развитию угрожающих жизни нарушений ритма. Больше о влиянии нарушений электролитного обмена читайте в предыдущих публикациях.
Брадикардия
Любой ААП необходимо осторожно назначать пациентам с уже имеющейся брадикардией или нарушением проводимости сердца, поскольку ААП с бета-блокирующим эффектом (пропафенон, соталол, амиодарон) дополнительно замедляют частоту сердечных сокращений и проводимость. У пациентов с симптомной брадикардией перед началом антиаритмической терапии целесообразна имплантация пейсмейкера. Кроме того, у пациентов с расширенным комплексом QRS >130 мс ААП IC класса назначаются с осторожностью.
Оценка риска развития проаритмии
Для снижения риска проаритмических осложнений у пациента перед началом антиаритмической терапии необходима обязательная оценка рисков развития проаритмии с последующим регулярным мониторингом ЭКГ на фоне терапии.
Для ААП IС класса маркерами повышенного риска желудочковых проаритмий являются: блокада ножек пучка Гиса или расширение комплекса QRS˃120 мс, структурное заболевание сердца, дисфункция левого желудочка (ФВ ЛЖ<40%), тахиаритмия с высокой частотой желудочковых сокращений дозы, желудочковая аритмия в анамнезе, одновременный прием других препаратов с отрицательным изотропным эффектом.
Для ААП IA и IC классов предикторами повышенного риска желудочковых проаритмий являются: удлинение интервала QT (QTc˃460 мс), женский пол, брадикардия, значительное удлинение интервала QTc на фоне терапии (550 мс или 25% по сравнению с исходным заболевания сердца, гипертрофия ЛЖ, дисфункция ЛЖ или сердечная недостаточность, гипокалиемия, гипомагнезиемия, нарушенная функция почек, высокая доза или быстрое увеличение дозы, одновременный прием других препаратов с отрицательным инотропным эффектом, желудочковая аритмия в анамнезе.
Для ААП III класса предикторами повышенного риска желудочковых проаритмий являются: симптомная брадикардия, удлинение интервала QTc˃500 мс.
Необходимо также отметить, что наибольший риск возникновения проаритмических эффектов наблюдается в начале антиаритмической терапии (особенно при нагрузочной дозе) или при увеличении дозы препарата. Поэтому у пациентов с высоким риском проаритмий (например, структурное заболевание сердца, дисфункция ЛЖ) рекомендовано начинать антиаритмическую терапию в стационарных условиях с тщательным мониторингом ЭКГ. Эта рекомендация не касается амиодарона ввиду медленного начала его действия и длительного периода полувыведения.
Лечение проаритмий
- Эффективное лечение заключается в своевременном распознавании и подтверждении об аритмии, индуцированной приемом ААП.
- Немедленное прекращение последующего приема препарата, вызвавшего аритмию.
- При возможности устранения потенциальных факторов риска аритмии (гипокалиемия, гипомагнеземия, ишемия миокарда, брадикардия).
- Терапия проаритмии:
- в случае torsades de pointes назначается раствор магния сульфат 2-4 г болюсно с последующей в/в инфузией, изопротеренол, препараты калия; подробнее в наших прошлых публикациях;
- при желудочковой аритмии, индуцированной флекаинидом, назначают бета-блокаторы;
- при умеренной дигоксин-индуцированной аритмии назначаются препараты калия; при тяжелой дигоксин-индуцированной аритмии можно использовать лидокаин и бета-блокаторы;
- при симптомной брадиаритмии эффективна инфузия изопротеренола и имплантация искусственного водителя ритма.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Использованная литература:
- Dan G., Martinez-Rubio A., Agewall S. et al. Antiarrhythmic drugs-clinical use and clinical decision making: a consensus document from the European Heart Rhythm Association (EHRA) and European Society of Cardiology (ESC) Working Group on Cardiovascular Pharmacology, endorsed by the Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS) and International Society of Cardiovascular Pharmacotherapy (ISCP). Europace. 2018; 20:731-732. doi:10.1093/europace/eux373
- Kowey P.R. Pharmacological effects of antiarrhythmic drugs. Arch Intern Med. 1998; 158(4):325-332. doi:10.1001/archinte.158.4.325
Мы на HealthySimulation – ведущем в мире ресурсе по популяризации симуляционного обучения в медицинском образовании
Мы рады сообщить, что наша платформа симуляционного обучения ClinCaseQuest была представлена на HealthySimulation.com, главном в…
Шкала инсульта Национального Института Здоровья (NIHSS) – Онлайн калькулятор
Шкала инсульта Национального Института Здоровья (NIHSS) – это шкала, предназначенная для оценки неврологического состояния пациента…
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) – Онлайн калькулятор
Базовая оценка сердечно-сосудистого риска у онкологических больных, которым назначено кардиотоксическое лечение рака (химиотерапия антрациклинами) от…
Индекс коморбидности Чарлсона (Charlson Comorbidity Index, CCI) Онлайн калькулятор
Индекс коморбидности Чарлсона прогнозирует 10-летнюю выживаемость пациентов с несколькими сопутствующими заболеваниями.
Диагностические критерии множественной миеломы – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор
Пересмотренная международная система стадирования множественной миеломы (R-ISS) – Онлайн калькулятор – инструмент прогнозирования для пациентов…