Гипотермия: от теории к практике

Гипотермия – это температура тела ниже 35°C (95°F):
- легкая: 32–35°C (90–95°F)
- умеренная: 28-32°C (82-90°F)
- тяжелая: < 28°C (< 82°F)
Некоторые эксперты также относят некоторых лиц в категорию с глубокой (менее 24 °C) гипотермией. Более тяжелые симптомы, заболеваемость и смертность связаны с ухудшением степени гипотермии.
Симптомы будут различаться в зависимости от тяжести гипотермии.
Этиология
Гипотермия имеет место, когда тело рассеивает больше тепла, чем поглощает или создает, оставляя организм не в состоянии генерировать достаточное количество тепла для поддержания гомеостаза и надлежащей функции организма. Хотя основной причиной случайной гипотермии является чрезмерный холодовой стресс и недостаточное выделение тепла организмом (термогенез), другие факторы также повышают риск развития гипотермии. Центральная и периферическая нервные системы вместе с надлежащей поведенческой адаптацией являются важными компонентами в развитии переохлаждения.
Факторы, провоцирующие переохлаждение:
- возраст (преимущественно молодой и очень преклонный)
- гипогликемия
- недоедание
- эндокринные расстройства
- отсутствие жилья
- передозировка препарата
- прием алкоголя
- травма
- погружение в холодную воду/спорт
Кожные нарушения (псориаз и ожоги) и неправильная периферическая вазодилатация вследствие периферической дисфункции (периферические нейропатии и травмы спинного мозга) усиливают потерю тепла. Цереброваскулярные нарушения, нейродегенеративные расстройства и злоупотребления наркотиками могут нарушить функцию терморегуляции гипоталамуса. В дополнение к органическим причинам, нарушение поведенческой реакции на холодовой стресс может привести к гипотермии у людей с деменцией, злоупотреблением наркотиков или психиатрическими заболеваниями. Ситуационные обстоятельства из-за отсутствия жилья или одежды могут быть причиной гипотермии у бездомных.
Эпидемиология
Чаще болеют взрослые в возрасте от 30 до 49 лет, причем мужчины в десять раз чаще женщин. Однако подлинная частота гипотермии относительно неизвестна. Даже при поддерживающем лечении в стационаре смертность тех, кто страдает средней и тяжелой гипотермией, все еще приближается к 50 процентам.
Гипотермия также может быть вызвана такими препаратами как общие анестетики, бета-блокаторы, меперидин, клонидин, нейролептики, а также алкоголем.
Патогенез
Температура тела – это баланс между теплом, производимым телом, и потерей тепла в окружающую среду. Обычная средняя температура человека составляет 37+/-0,5°C . Потеря тепла происходит по четырем механизмам: излучению, проводимости, конвекции и испарению.
- 4 механизма потери тепла:
- излучение – излучение электромагнитной энергии
- конвекция – передача тепла воздуху или воде
- проводимость – передача тепла твердому предмету
- испарение – испарение воды
- проводимость/конвекция являются основными механизмами потери тепла при случайной гипотермии
- излучение является основным механизмом потери тепла в хирургических условиях (т.е. в операционной) через всю площадь поверхности тела
Излучение возникает при передаче между собой электромагнитной энергии. Проводимость происходит при передаче тепла между двумя предметами, контактирующими друг с другом. Конвекция – это потеря тепла, возникающая, когда молекулы воздуха движутся рядом с объектом. Испарение – эндотермическая реакция, в результате которой жидкость образует газ. Хотя радиация является самой распространенной формой потери тепла, наиболее распространенным механизмом развития случайной гипотермии является конвективная потеря тепла в холодном воздухе и пребывание в холодной воде или мокрой одежде из-за погружения или чрезмерного потоотделения.
Регулировка температуры тела осуществляется гипоталамусом и поддерживается разными вегетативными механизмами. Гипоталамус получает входящую информацию от центральных и периферических тепловых рецепторов. В ответ на повышенный холодовой стресс гипоталамус будет работать, чтобы повысить выработку метаболического тепла с помощью различных механизмов. Начальный мышечный тонус и скорость основного обмена увеличиваются, что может удвоить выработку тепла. Дрожь также может увеличить теплопродукцию в 2-5 раз по сравнению с исходным уровнем. Также будет наблюдаться повышение активности щитовидной железы, катехоламинов и реакции надпочечников. Организм также будет пытаться избежать дальнейшей потери тепла из-за симпатически опосредованной холодом вазоконстрикции периферических сосудов, где охлаждение и потери тепла часто являются наибольшими. Дополнительная выработка тепла является результатом изменений в поведении, таких как дополнительная одежда, поиск убежища, разведение огня и физические упражнения.
Тело сначала увеличивает метаболизм, вентиляцию и сердечный выброс, пытаясь поддерживать функцию тела во время перепадов температуры. Эти физиологические параметры сначала увеличиваются, когда температура снижается примерно до 32°C. Впоследствии компенсаторные механизмы угнетаются, а дрожь прекращается при температуре примерно 30°C и ниже. Многие системы органов, включая центральную нервную систему, метаболизм, сердечно-сосудистую систему, перестанут функционировать и в конечном счете приведут к смерти. При поражении синоатриального узла могут возникать аритмии, что приводит к фибрилляции предсердий. Также часто встречается фибрилляция желудочков.
У новорожденных отсутствует механизм дрожи. Отсутствие дрожи объясняется незрелостью нервной системы. Бурый жир способствует созданию тепла у новорожденных. Бурый жир делает внутреннюю мембрану цепи транспорта электронов проницаемой. Проницаемость вырабатывается термогенином в буром жире. Проницаемость вызывает утечку ионов водорода. Утечка ионов водорода из цепи транспортировки электронов будет рассеиваться в виде тепла вместо того, чтобы производить АТФ.
Клиническая оценка
Те, кто подвержен случайной гипотермии, как правило, имеют в анамнезе влияние холода.
Получение внутренней температуры важно для диагностики и эффективного лечения гипотермии. Температура полости рта полезна только для исключения гипотермии, поскольку большинство термометров, доступных в продаже, не могут показать значение ниже 35°C. Тимпанические термометры тоже ненадежны. Эпитимпанические термометры при правильном использовании могут быть достаточно надежными. Температура эпитимпанума (ушного канала), измеренная с помощью мягкого зонда с термометром вблизи барабанной перепонки, отражает температуру сонной артерии. Эпитимпановые термометры не следует путать с более распространенными и гораздо менее точными инфракрасными «барабанными» термометрами. У пациентов с адекватным сердечным выбросом эпитимпаническая температура отражает температуру тела.
Измерение температуры как ректальной, так и мочевого пузыря, целесообразно у людей в сознании с легкой и умеренной гипотермией, но может быть но может быть неприемлемым для пациентов с кретическим состоянием во время согревания, поскольку такое измерение отстает от настоящей основной температуры на час. Оно также не подходит на догоспитальном этапе, поскольку требует дополнительного обнажения пациента, что может вызвать дальнейшее снижение температуры.
Измерение температуры пищевода является наиболее точным при правильном введении датчика в нижней трети пищевода; это следует делать только пациентам при установлении контроля за дыхательными путями. Размещение зонда пищевода через глотку может вызвать рвоту и аспирацию. Дыхательные пути должны быть защищены эндотрахеальной трубкой или наджелудочным устройством.
Эпитимпаническая температура может быть ниже температуры пищевода во время состояний с низким кровотоком (уменьшение сердечного выброса) или без кровотока (остановка сердца). Во внебольничных условиях следует позаботиться о том, чтобы изолировать ушной канал от окружающей среды. При низкой температуре окружающей среды эпитимпаническая температура может быть ошибочно низкой, особенно если наружный слуховой канал заблокирован церумом, заполнен снегом или недостаточно закрыт и должным образом покрыт изолирующим колпачком. Эпитимпаническая температура гораздо ниже, чем температура пищевода при начальном охлаждении головы. После 10 мин. изолированного охлаждения головы средняя разница между эпитимпанической и пищеводной температурами составляет примерно от 1 до 2°C.
- Измерение температуры эпитимпаническим термометром рекомендовано пациентам, которым не была проведена эндотрахеальная интубация или у пациентов с эндотрахеальной интубацией, если пищеводный зонд недоступен (1С).
- Инфракрасные барабанные термометры никогда не следует применять для измерения температуры тела у пациента с гипотермией (1А).
- Ректальное измерение температуры не следует применять, если пациент не находится в теплой среде (уровень доказательности: 1С).
- Контролируйте температуру прямой кишки или мочевого пузыря при согревании, только если пищеводный или эпитимпанический зонд недоступны. Если для мониторинга используется ректальная температура или температура мочевого пузыря, следует учитывать неточность из-за временного отставания изменения температуры тела (Уровень доказательности: 1А).
- Определение пероральной температуры полезно только для исключения переохлаждения. Неэлектронные термометры, как правило, не могут измерить температуру ниже 35,6°C.
Учитывая сложность получения немедленной надежной температуры на догоспитальном этапе, важно знать клинические данные, связанные со стадиями гипотермии, чтобы можно было немедленно начать соответствующее лечение.
Симптомы и признаки в зависимости от тяжести гипотермии:
- легкая (от 32 до 35 °C):
- тахикардия
- нормальное психическое состояние. Активность мозга начинает снижаться при температуре от примерно 33 до 34°C и продолжает снижаться при дальнейшем охлаждении
- «+» дрожь
- умеренная (от 28 до 32 °C):
- брадикардия
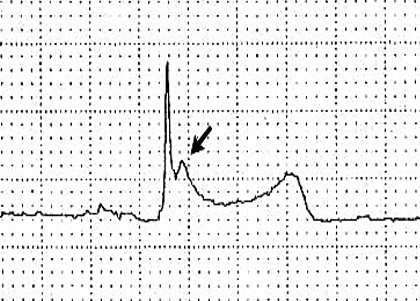
- тахикардия с волнами Осборна (J) на ЭКГ
- измененное психическое состояние
- «-» дрожь
- тяжелая (менее 28°C):
- фибрилляция желудочков/асистолия
- фибрилляция желудочков может быть спровоцирована ацидозом, гипокарбией, гипоксией или движением
- без сознания
- фибрилляция желудочков/асистолия
NB! Аритмия является наиболее частой причиной смерти от гипотермии.
| Тяжесть гипотермии | Проявления |
| Легкая гипотермия от 32 до 35°C | Проявления часто могут быть незначительными с нечеткими симптомами, такими как голод, тошнота, усталость, дрожь и бледная сухая кожа. Часто пациенты имеют повышенный тонус мышц, повышение АД, тахикардию и тахипное из-за попыток организма способствовать термогенезу. Пациенты часто дрожат, но если запасы энергии исчерпаны, они могут не дрожать, то есть нельзя полагаться на этот вывод. Часто наблюдается снижение когнитивных способностей, памяти и здравомыслия, у некоторых из них наблюдается атаксия и дизартрия. Пациент может ощущать «холодный диурез» из-за периферической вазоконстрикции, что приводит к увеличению диуреза и истощению объема. |
| Умеренная гипотермия от 28 до 32°C | У пациента будет продолжаться снижение когнитивных функций и он будет вялым. Охлаждение мозга приводит к раздражительности, спутанности сознания, апатии, неудачному принятию решений, вялости, сонливости и, наконец, комы. Охлаждение мозга снижает потребность мозга в кислороде. Это обеспечивает временную защиту во время бескислородных состояний, таких как остановка сердца, вызванная холодом, и утопление в холодной воде. Холодовый стресс уменьшает объем циркулирующей крови из-за комбинации вызванного холодом диуреза, внесосудистого смещения плазмы и недостаточного потребления жидкости. Усиление угнетения ЦНС может привести к гипорефлексии с меньшей реакцией зрачков и их расширением. Когда сердце охлаждается ниже 30°C, сердечный выброс заметно уменьшается и обычно возникает брадикардия. Гипотензия и брадипное. Дрожь обычно прекращается при температуре от 30 до 32°C, и может наблюдаться парадоксальное раздевание. Повышается склонность к аритмиям, причем мерцательная аритмия является наиболее распространенной, преждевременные сокращения предсердий и желудочков |
| Тяжелая гипотермия, менее 28°C | Мозговой кровоток продолжает снижаться, пока пациент не перестанет реагировать. Артериальное давление, частота сердечных сокращений и сердечный выброс продолжают снижаться. Присутствует повышенная склонность к предсердным и АВ-аритмиям. Могут возникнуть застойные явления в легких, сильная олигурия и арефлексия. Фибрилляция желудочков. В конце концов, развивается сердечно-дыхательная недостаточность |
Некоторые эксперты отстаивают дополнительную категорию, глубокую гипотермию, при <24°C или <20°C. Шансы на выживание в этом диапазоне, по-видимому, значительно ниже из-за высокой вероятности остановки сердца. В случаях гипотермии вследствие погружения в холодную воду потеря защиты дыхательных путей и утопление также могут привести к смерти. Хотя основная температура используется для классификации гипотермии, индивидуальные вариации основной температуры широкие, как и для других физиологических параметров. Измерение внутренней температуры не всегда возможно во внебольничных условиях.
Объективный осмотр должен включать оценку сердечно-сосудистой системы и неврологического статуса, оценку наличия холодоассоциативных повреждений кожи, травм или других заболеваний, которые могли повлечь влияние холода.
Кроме того, обратите внимание на жизненно важные признаки, не соответствующие степени гипотермии, поскольку это может быть единственной подсказкой для альтернативного диагноза, например гипотиреоза, недостаточности надпочечников, сепсиса, гипогликемии, отравления угарным газом, злоупотребления алкоголем, недоедания.
Гипотермия может быть связана с приемом лекарств, включая бета-блокаторы, клонидин, нейролептики, меперидин и общие анестетики. Этанол, успокаивающие средства и фенотиазины также снижают способность организма реагировать на низкие температуры окружающей среды. Бета-адреноблокаторы могут подавить последствия всплеска катехоламинов.
Некоторые пациенты холодны, но не переохлаждены. Пациенты могут быть холодными и дрожащими, но не переохлажденными. Дрожь вызывается охлаждением кожи как механизм предотвращения гипотермии. Дрожащий пациент с внутренней температурой >35°C испытывает холодовой стресс, но не переохлажден. Если измерение температуры невозможно, клиническая оценка может быть полезной, чтобы помочь определить, переохлажден ли пациент или находится в состоянии холодового стресса. Например, пациент, которому не было холодно до того, как его ненадолго погрузили в холодную воду, может дрожать, но не будет переохлажден. Многие дрожащие пациенты, которые хорошо питаются, не переохлаждены.
Безопасность врачей
Безопасность врачей является первым приоритетом спасения. Место нахождения личности с гипотермией может быть опасным. Если нет очевидных смертельных травм, возможно потребуется транспортировать пациента в безопасное место, прежде чем начать реанимацию.
Решение о спасении или реанимации пациента может быть принято только после того, как место происшествия признано надежным и безопасным для врачей (1А). После обеспечения безопасности врачей приоритетами лечения пациента с гипотермией, не имеющего нарушений со стороны сердечно-сосудистой системы, являются избежание сердечно-сосудистого коллапса во время спасения, предотвращение дальнейшего снижения внутренней температуры и согревание пациента безопасным способом. У пациента с гипотермией и остановкой сердца врачи должны приступить к реанимации.
Диагностика
Как и у всех потенциально нестабильных пациентов, первоначальное внимание врача должно оставаться на оценке «ABC» пациента.
- A – Airway – обеспечение проходимости дыхательных путей;
- B – Breathing – дыхание (обеспечение искусственной вентиляции легких);
- C (Circulation) – циркуляция (искусственное обеспечение циркуляции крови).
После того, как показатели ABC оценены и управляемы, следует снять всю одежду. После того, как пациент полностью обнажится, следует положить теплые одеяла.
Сбор анамнеза. Анамнез – помимо стандартного сбора данных по схеме SAMPLE, дополнительная информация о состоянии пациента должна включать данные о:
- наличии связанных повреждений и травм;
- длительности воздействия холодной среды;
- температуре воздуха в окружающей среде;
- предоставленном лечении до прибытия работников ЭМП.
Стандартная лабораторная оценка должна включать глюкозу в крови из пальца, общий анализ крови, метаболическую панель с основными электролитами сыворотки, мочевиной и креатинином. Можно ожидать повышения гемоглобина и гематокрита у пациентов с гипотермией из-за холодового диуреза из-за нарушения секреции антидиуретического гормона. Повторная оценка электролитов примерно каждые 4 часа является рекомендуемой процедурой при реанимации пациента со средней и сильной гипотермией. Оценка уровня глюкозы обязательна для диагностики диабетического кетоацидоза.
Пациентам с умеренной и сильной гипотермией, которым могут потребоваться инвазивные процедуры, целесообразно оценить состояние коагуляции, чтобы исключить коагулопатию. Однако исследования свертывания обычно требуют, чтобы кровь была подогрета до 37 °C, поэтому она не точно отражает фактическую функцию. Необходимо также проверить фибриноген, чтобы исключить диссеминированное внутрисосудистое свертываемость крови. Лактат сыворотки крови, креатининкиназа, тропонин, ТТГ, кортизол, токсикологический скрининг, фибриноген, липаза, магний и другие лабораторные данные могут быть также важны для оценки.
Проведение дополнительных инструментальных методов исследования визуализацией могут быть обусловлены определенной клинической необходимостью, поскольку некоторые пациенты могли испытать травмы, нарушение мозгового кровообращения или другие события, которые привели к длительному воздействию холода. При проведении рентгенографии грудной клетки нередко у пациентов с сильной гипотермией появляются признаки отека легких. Для подтверждения сердечной деятельности и состояния объема можно использовать ультразвуковое исследование. КТ головы может быть полезным для людей, чье психическое состояние не согласуется с измеренной основной температурой или если есть озабоченность по поводу травмы.
В связи с различными аритмиями, которые часто возникают у пациентов с гипотермией, ЭКГ важна при проведении обследования. Гипотермия может привести к замедлению проведения импульса через калиевые каналы, что приводит к удлинению интервалов ЭКГ. Также может быть повышена точка J, которая может вызвать волну Осборна или J-волну. Высота этой волны пропорциональна степени гипотермии и наиболее часто встречается в прекардиальных отведениях. Возможна любая аритмия, чаще всего мерцающая аритмия. У тех, кто имеет более умеренную и тяжелую гипотермию, вероятно будет наблюдаться брадикардия и повышенный риск желудочковых аритмий.
Таким образом, важно проведение следующих обследований у пациентов с гипотермией на основе основных осложнений гипотермии, включая коагулопатию, ацидоз, аритмию и нарушение водно-электролитного баланса:
Лабораторные методы
- общий анализ крови
- глюкоза в крови из пальца
- метаболическая панель с основными электролитами сыворотки (К+, Ca2+, Mg2+), мочевиной и креатинином
- коагулограмма: фибриноген, МНО, протромбиновое время, активированное частичное тромбопластиновое время
- ацидоз: газы артериальной крови, лактат
- креатининкиназа, тропонин,
- ТТГ
- кортизол
- токсикологический скрининг
Инструментальные методы
- 12-отведения ЭКГ
- удлинение интервалов ЭКГ
- J-волна Осборна
- искажение ранней реполяризации в V2-V5 в начале сегмента ST
- можно спутать с ишемическим повреждением
- мерцающая аритмия
- брадикардия и повышенный риск желудочковых аритмий (умеренная и тяжелая гипотермия)
- рентгенография
- при рентгенографии могут быть обнаружены признаки аспирационной пневмонии/отек легких
- ультразвуковое исследование (по показаниям)
- КТ головы (по показаниям)
Тактика лечения
Ведение и лечение случайной гипотермии сводится к предотвращению дальнейших потерь тепла и началу согревания.
Ведение и лечение случайной гипотермии сводится к предотвращению дальнейших потерь тепла и началу согревания.
- Однако первыми шагами всегда является оценка и поддержка дыхательных путей, дыхания и кровообращения. (Airway – обеспечение проходимости дыхательных путей; B – Breathing – дыхание (обеспечение искусственной вентиляции легких); C – Circulation).
- Фиксированные, расширенные зрачки, очевидное окоченение и цианоз не считаются противопоказаниями к реанимации пациента с тяжелой гипотермией (1А при неподвижных, расширенных зрачках и очевидной ригидности мышц).
- Врачи должны пытаться выполнить СЛР и реанимацию, если нет противопоказаний (1А).
- Противопоказания к реанимации больных с гипотермией:
- общие противопоказания к попыткам реанимации включают очевидные смертельные повреждения, такие как декапитация, открытая травма головы;
- наличие признаков тотального обморожения (наличие ледовых формирований в дыхательных путях);
- жесткая стенка грудной клетки, настолько жесткая, что компрессии невозможны – сильная ригидность стенок грудной клетки, не позволяющая их компрессии;
- опасность для спасателей;
- жертвы снежной лавины, которые находились под завалами дольше 35 мин и с обструкцией дыхательных путей льдом или снегом.
- СЛР показана только при остановке сердца и противопоказана, если есть признаки жизни. У пациента с гипотермией, который находится не в условиях стационара, признаки жизни может быть очень трудно определить.
- Частота сердечных сокращений может быть очень медленной, а пульс тяжело пальпироваться.
- Дыхание может быть очень медленным и неглубоким.
- Если сердечный мониторинг недоступен, диагностика остановки сердца может быть затруднена.
- Врачи должны приложить все усилия, чтобы перенести пациента в теплое место, например, наземный или воздушный транспорт скорой помощи или медицинское учреждение, где доступен мониторинг деятельности сердца, чтобы начать реанимационные мероприятия и согревание (1С).
- Перед началом СЛР проверьте пульс на сонной артерии в течение 1 мин.
- Если пульс не пальпируется через 1 мин, начните СЛР, включая искусственное дыхание (1С)
- Попытки реанимации следует продолжать вне зависимости от измеряемой температуры тела (Уровень доказательности: 2С).
- Электрокардиографический мониторинг является лучшим способом диагностики остановки сердца на месте. У пациентов с гипотермией амплитуда комплексов QRS может быть уменьшена.
- Начатая СЛР у пациента с гипотермией с имеющимся сердечным ритмом несет риск появления фибрилляции желудочков. Если доступен мониторинг выдыхаемого CO2 (ВСО2), отсутствие формы волны свидетельствует об отсутствии циркуляции или отсутствии метаболизма.
- Если есть ультразвуковое исследование, эхокардиография может быть использована для определения соответствуют ли сердечные сокращения электрической активности.
- Для поиска комплексов QRS (1С) используйте максимальное усиление на мониторе.
- СЛР следует начинать, если обнаружен неперфузионный ритм, включая желудочковую тахикардию, фибрилляцию желудочков или асистолию. Если имеется сердечный ритм с организованными комплексами QRS, СЛР не следует проводить (1С), если мониторинг ВCO2 не подтверждает отсутствие перфузии или эхокардиография не свидетельствует об отсутствии сердечных сокращений, соответствующих электрической активности (1B).
- Необходимо немедленно выполнять качественную СЛР у пациента с гипотермией при остановке сердца. Если невозможно или опасно выполнять немедленную и непрерывную СЛР, врачи должны выполнять СЛР позже или периодически.
- Охлаждение уменьшает потребление кислорода большинства тканей человека примерно на 6% при уменьшении температуры на 1°С. Гипотермия в большей степени защищает мозг от гипоксии. При температуре тела 28°C потребление кислорода во всем организме составляет примерно 50% нормы, при этом потребление кислорода в мозге может быть снижено до 35% нормы. Длительная остановка сердца у пациентов с тяжелой гипотемией не обязательно вызывает травмы мозга, как это происходит у пациентов с нормальной температурой тела.
- В идеале компрессии не должны задерживаться дольше 10 мин – консервативный интервал, основанный на неконтролируемом характере внебольничной гипотермической остановки сердца (1С).
- Пациентам с остановкой сердца необходимо выполнять компрессию грудной клетки с той же скоростью, что и для обычных пациентов (1С). Использование устройства механических компрессий может снизить перебои и уменьшить усталость врачей (1С).
- Если СЛР нельзя проводить постоянно, компрессии следует проводить минимум 5 мин с перерывами между периодами сжатия, которые не должны превышать 5 мин (1С).
- Пациент с гипотермией будет иметь жесткую грудную стенку, что ограничивает эффективность сжатия грудной клетки и вентиляцию.
- Пациенту, не дышащему самостоятельно и регулярно, или дышащему самостоятельно, но не имеющему защиты дыхательных путей из-за сниженного уровня сознания, нужно провести эндотрахеальную интубацию для обеспечения надлежащей вентиляции и защиты от аспирации.
- Влажную одежду следует снять и заменить сухой или утеплителем как можно скорее, чтобы предотвратить дальнейшие потери тепла.
- Одежда пациента должна быть разрезана одномоментно в теплой среде (1В) (вместо того чтобы снимать ее, двигая конечностями!)
- Установление сосудистого доступа при гипотеримии.
- Наладить внутривенный (в/в) доступ у пациентов с гипотермией часто затруднительно.
- Внутрикостный (в/к) доступ быстр и надежен.
- Поскольку миокард уязвим при гипотермии, постановка катетера может вызвать аритмию.
- Катетеризация бедренной вены позволяет получить центральный венозный доступ без опасности вызвать аритмию, но в этих условиях выполнение манипуляции усложняется.
- Неудачные пробы часто вызывают гематомы.
- Определить степень гипотермии на основе анамнеза, психического состояния, физического осмотра и измерения температуры тела.
- Если есть подозрение на умеренную или тяжелую гипотермию, особенно у тех, у кого снижен уровень сознания или у тех, у кого есть нерегулярный или слабый пульс, следует соблюдать особую осторожность, чтобы не двигать и не толкать пациента слишком сильно, поскольку это может вызвать сердечный коллапс от смертельной аритмии из-за повышенной возбудимости сердца.
- Сопутствующие заболевания и травмы, которые также могли случиться, требуют оценки и соответствующего лечения.
- Если у больного остановка сердца на фоне гипотермии:
- Фибрилляция желудочков является распространенной аритмией при гипотермии с очень благоприятным неврологическим результатом, если немедленно соблюдать протокол ACLS с проведением дефибрилляции (подробнее).
- При температуре тела ниже 26°C дефибрилляция может быть успешной.
- Если дефибрилляция проводится при температуре тела ниже 30°С и не дает результата, отложите дальнейшие попытки, пока температура не превысит 30°С; при температуре тела ниже 30°C дефибрилляция имеет меньшую вероятность успеха.
- Дефибрилляция у пациента, температура тела которого достигла 30°C, должна соответствовать рекомендациям для пациентов с нормальной температурой.
- Асистолия в результате гипотермии, как правило, рефрактерна к лечению по протоколу ACLS (подробнее).
- Пациенту может потребоваться согревание до 35°C, прежде чем достигается контроль над нарушением электрической активности сердца.
- Пациенты с выраженной гипотермией имеют плохой прогноз.
- Если пациент находится в асистолии и не реагирует на лечение, то необходимо оценить уровень электролитов.
- Калий более 12 ммоль/л является признаком необратимой гибели тканей и лизиса клеток.
- Фибрилляция желудочков является распространенной аритмией при гипотермии с очень благоприятным неврологическим результатом, если немедленно соблюдать протокол ACLS с проведением дефибрилляции (подробнее).
- Стратегия согревания основана на тяжести гипотермии, но цель – не менее 0,5-2°С. Только гемо динамически нестабильные пациенты должны рассматриваться для быстрого согревания с помощью методов экстракорпоральной поддержки жизнедеятельности.
- Согревание гипотермических пациентов включает:
- пассивное наружное согревание;
- активное наружное согревание;
- активное внутреннее согревание; или
- комбинацию этих способов.
- Легкая гипотермия:
- Лечение выбора – пассивное наружное согревание
- повысить комнатную температуру до 27,8°C (82°F)
- снять мокрую одежду и заменить ее сухим одеялом, спальными мешками, утепленными прокладками с целью предотвращения потерь тепла и содействия удержанию производимого в организме тепла.
- Дрожь позволяет телу спонтанно 5-кратно увеличить выработку тепла по сравнению с исходным уровнем. Однако для успеха этого метода необходимы достаточные запасы глюкозы, чтобы пациент мог производить тепло. Учитывая, что на этом этапе многие из них будут иметь истощенные энергетические запасы (особенно это касается пожилых людей, молодых людей и плохо питающихся), целесообразно поставлять глюкозу таким людям перорально, когда это возможно. Однако сильная дрожь может быть проблематичной для людей с ограниченным сердечно-легочным резервом, поскольку она требует увеличения потребления кислорода.
- Дрожащий пациент в сознании, и которому не угрожает аспирация, должен получать жидкости с высоким содержанием углеводов и/или пищу. Жидкость и еда могут быть нагреты, но не должны быть достаточно горячими во избежание ожога пищевода (1С).
- Лицам с легкой гипотермией рекомендуется прогревание на 0,5-2°C в час.
- Вторичное понижение центральной температуры происходит вследствие длительного охлаждения тела после эвакуации больного из холодной среды. У пострадавшего от переохлаждения периферические участки тела холоднее участка сердца. Любое действие, увеличивающее приток крови к холодной периферической ткани (например, поднятие или удержание пациента в вертикальном положении, позволяющее потерпевшему стоять или ходить, активное или пассивное движение конечности, погружение в теплую воду), увеличит объем холодной крови, которая вернется к сердцу. Это увеличивает работу сердца и еще больше снижает температуру тела. Поэтому следует быть осторожным с целью предотвращения усиленного притока крови к конечностям во время и после спасения.
- Во время спасения врачи должны удерживать пациента с гипотермией горизонтально (1В) и ограничивать его физическую активность (1В).
- Пациенты с более тяжелой гипотермией могут не реагировать на пассивные методики, поэтому целесообразно перейти к методам активного внешнего согревания.
- Умеренная гипотермия: активное наружное и внутреннее согревание
- активное наружное согревание:
- установка с подогревом воздуха может снизить потери тепла и передать тепло с помощью конвекции. Теплое одеяло
- Внешнее тепло наиболее эффективно, если сосредоточено на подмышечных впадинах, груди и спине (в таком порядке), которые являются участками с высоким потенциалом для теплопередачи. Разогрев верхней части туловища эффективнее, чем разогрев конечностей.
- Холодная кожа очень чувствительна к травмам от давления или температур. Сообщалось об ожогах, связанных с использованием бутылки с горячей водой, приложенной непосредственно на гипотермическую кожу, комплексов для предотвращения гипотермии, прогретых водой одеял, тепловых пакетов и горячих прокладок. Важно регулярно осматривать нагретую кожу (например, 20-30 мин), чтобы выявить чрезмерное покраснение или другие признаки возможных ожогов; в этих случаях на пораженных участках следует прекратить активное согревание. Это нужно делать сегментарно и осторожно, чтобы минимизировать потери тепла. Нагретые подушечки следует применять с большой осторожностью на таких участках как спина, которые трудно визуализировать, или находятся под постоянным давлением от массы тела или систем иммобилизации.
- Не используйте теплый душ или ванну для согревания!
- Теплый душ или ванна заметно увеличивает периферический кровоток, увеличивая подачу крови и потенциально вызывая гипотонию. Использование теплого душа или ванны, даже у пациента с легким переохлаждением, может вызвать сердечно-сосудистый коллапс. Этот метод согревания может быть рассмотрен для пациентов, перенесших холодовой стресс, или после начального периода согревания для тех, у кого легкая гипотермия.
- Дистальное согревание конечностей до уровня локтей и коленей в воде при температуре 42-45°C эффективно для согревания пациентов в сознании с легкой гипотермией. Этот метод работает, открывая артерио-венозные анастомозы рук и ног, вызывая усиленный обратный поток согретой крови непосредственно из конечностей в сердце. Это исключение из общего правила, что периферическое согревание противопоказано пациентам с гипотермией.
- Погружение конечностей в теплую воду (44-45 0C) требует большой осторожности и внимания, поскольку усилия согреть пациентов могут привести к увеличению сердечно-сосудистой нагрузки и коллапсу, поскольку периферическая вазодилатация может привести к снижению внутренней температуры после перепада из-за внезапного возвращения холодной крови от конечностей.
- Согревание конечностей -> расширение сосудов -> холодная кровь движется от конечностей к сердцу -> остановка сердца
- Теплый душ или ванну не следует использовать для исходного согревания, даже если пациент имеет легкую гипотермию (1С).
- Согревание конечностей до уровня локтей и коленей в воде при температуре 42-45°C может использоваться для согревания пациента с легкой гипотермией (1С).
- Прогреть туловище до прогрева конечностей, чтобы снизить риск сердечно-сосудистого коллапса:
- Коллапс циркуляции проявляется головокружением, коллапсом, синкопе или внезапной смертью, наступившей у пациентов при погружении в холодную воду непосредственно перед, во время или после спасения и эвакуации из воды. Коллапс кровообращения может быть вызван ментальной релаксацией и уменьшением выброса катехоламина, что приводит к опасной для жизни гипотонии, или внезапному возникновению сердечной аритмии, похожей на фибрилляцию желудочков.
- Аккуратно обращайтесь с пациентом с гипотермией и продолжайте держать пациента горизонтально (1B).
- Избегайте любых движений, особенно движений конечностей, которые могли бы вызвать фибрилляцию желудочков (1В).
- Коллапс циркуляции проявляется головокружением, коллапсом, синкопе или внезапной смертью, наступившей у пациентов при погружении в холодную воду непосредственно перед, во время или после спасения и эвакуации из воды. Коллапс кровообращения может быть вызван ментальной релаксацией и уменьшением выброса катехоламина, что приводит к опасной для жизни гипотонии, или внезапному возникновению сердечной аритмии, похожей на фибрилляцию желудочков.
- установка с подогревом воздуха может снизить потери тепла и передать тепло с помощью конвекции. Теплое одеяло
- Несмотря на активное наружное согревание, некоторым пациентам могут понадобиться более инвазивные методы активное внутреннее согревание
- подогретая внутривенная инфузия (40 до 42°C), легкодоступны и безопасны
- подогретый, увлажненный кислород (согревание дыхательных путей)
- Нагретый увлажненный кислород не эффективен как метод самостоятельного согревания, но его можно использовать как дополнение к другим методам. Нагретый увлажненный кислород может вызвать ожоги лица.
- активное наружное согревание:
- Трудная гипотермия: тактика как и при умеренной гипотремии с возможными экстракорпоральными вариантами
- Промывание пустот тела, таких как желудок, мочевой пузырь, толстая кишка, брюшина и плевра, теплой жидкостью.
- Учитывая большую площадь поверхности слизистой, предпочтительны промывки плевры и брюшины.
- Промывка плевры предполагает размещение одной торакостомической трубки между вторым и третьим передним межреберьем по среднеключичной линии и второй торакостомической трубки между пятым и шестым межреберьем по задней подмышечной линии. Инфузия теплой жидкости начнется с передней трубки и отводится через более заднюю трубку.
- Промывание брюшины предполагает размещение двух или более катетеров в брюшинную полость, что позволяет диагностировать скрытую травму живота и согревать брюшную полость.
- Промывание пустот тела, таких как желудок, мочевой пузырь, толстая кишка, брюшина и плевра, теплой жидкостью.
- Согревание гипотермических пациентов включает:
- Методы экстракорпорального согревания позволяют еще быстрее согреть пациента:
- Гемодиализ (самый доступный и может повысить температуру на 2-3°C в час), но необходимо достаточное артериальное давление
- Непрерывное артериовенозное согревание (движения крови от бедренной артерии через противоточный жидкостный подогреватель в контралатеральную бедренную вену, повышение температуры на 4,5°C в час), но необходимо достаточное артериальное давление
- Сердечно-легочное шунтирование для пациентов с гипотермией и гемодинамически нестабильных пациентов (повышение температуры на 7-10°C в час) – согревание, оксигенация и поддержание кровообращения.
- Экстракорпоральная мембранная оксигенация (ЭКМО) для пациентов с гипотермией и остановкой сердца, которые не подвергаются другим методам согревания, и гемодинамически нестабильным пациентам (повышение температуры на 7-10°C в час) – согревание, оксигенация и поддержание кровообращения. Шкала SAVE (выживаемость после вено-артериальной ЭКМО)
- Обезболивающие лекарства
- У пациентов с температурой тела ниже 30°C дозировка обезболивающих и блокаторов нервно-мышечного проведения следует уменьшить, а интервалы – увеличить в соответствии со степенью гипотермии. (1С).
- Восстановление ОЦК при гипотермии
- Объем циркулирующей крови при умеренной и тяжелой гипотермии снижается. Во время согревания исчезает сужение сосудов, которое ранее ограничивало сосудистое пространство. Объем следует восстановить, чтобы избежать сильного уменьшения объема с последующим возникновением шока, избегая при этом чрезмерного ввода жидкости, чтобы не вызвать перегрузку объемом.
- Чтобы предотвратить дальнейшее охлаждение температуры тела, жидкость, которая будет вводиться в/в, в/к, должна быть нагрета по меньшей мере до 40-42°C.
- Выбор жидкости для пополнения объема – обычный физраствор.
- Раствор Рингера не следует использовать у пациентов с гипотермией, поскольку печень при пониженной температуре не может метаболизировать лактат. Иногда используются смеси кристаллоидов и коллоидов.
- Глюкозу следует вводить пациенту с гипотермией, имеющим гипогликемическую кому (1А).
- Введение инсулина в начале не показано при гипергликемии (1B).
- Если определение глюкозы не доступно, в/в глюкозу можно ввести эмпирически пациенту с гипотермией с измененным психическим статусом (1С).
- Антиаритмические средства
- Амиодарон менее эффективен при гипотермии, чем при нормотермии, и несет риск индукции желудочковой тахикардии типа torsade de pointes. Безопасность амиодарона при гипотермии неизвестна.
- Лечение предсердной аритмии у гемодинамически стабильного пациента при согревании не показано (1В)
- Вазоактивные вещества
- Не следует вводить вазоактивные препараты до тех пор, пока пациент не будет нагрет до 30°C.
- Профилактика столбняка
Транспортировка
Дрожащий пациент в сознании без ранений может лечиться без транспортировки в больницу (1В).
Пациентов с тяжелой гипотермией (< 28°C), гемодинамически нестабильных пациентов и тех, у кого была остановка сердца, можно транспортировать в центры, имеющие возможность проводить экстракорпоральную поддержку жизни (ECLS). ECLS включает методы экстракорпорального кровообращения, экстракорпоральную мембранную оксигенацию (ECMO). ECLS обеспечивает как оксигенацию, так и гемодинамическую поддержку нестабильных пациентов, одновременно позволяя контролировать согревание.
Гемодинамически стабильных пациентов или не имеющих глубокой гипотермии, следует транспортировать в ближайшее лечебное учреждение.
Гемодинамически нестабильные пациенты нуждаются в критической помощи и могут получить пользу от ECLS и ECMO. Пациенты с тяжелой гипотермией, у которых была остановка сердца, независимо от возвращения к спонтанному кровообращению, имеют больший шанс выжить, если они перевезены в центр, где можно начать ECLS.
Пациенты с гипотермией с травмами или другими сопутствующими медицинскими заболеваниями должны быть переведены в учреждение, способное соответствующим образом оказывать помощь пациенту. Сопутствующие заболевания могут изменить клиническую картину переохлаждения и могут задержать распознавание тяжелой гипотермии.
Дифференциальная диагностика
Первичная гипотермия
Вторичная гипотермия
- Нарушение церебральной регуляции
- Цереброваскулярное событие
- Травма ЦНС
- Дисфункция гипоталамуса
- Метаболические нарушения
- Токсины
- Фармакологические эффекты
- Периферическая недостаточность
- Острая травма спинного мозга
- Нейропатия
- Эндокринные нарушения
- Алкогольный или диабетический кетоацидоз
- Гипоадренализм
- Гипопитуитаризм
- Лактоацидоз
- Недостаточное количество энергии
- Гипогликемия
- Неправильное питание
- Нервно-мышечные заболевания
- Пожилой возраст с гиподинамией
- Нарушена дрожь
- Дерматологические нарушения
- Ожоги
- Лекарства и токсины
- Ятрогенная причина
- Экстренные роды
- Введение холодных растворов
- Лечение теплового удара
- Другое
- Карциноматоз
- Сердечно-легочные заболевания
- Серьезная инфекция
- Мультисистемная травма
- Шок
Прогноз
Сильное переохлаждение может привести к летальным исходам, однако прогноз может быть благоприятным в зависимости от тяжести гипотермии. Пациенты с первичной гипотермией и стабильностью сердца, получающие надлежащее лечение с помощью активных внешних и минимально инвазивных методов согревания, имеют выживаемость примерно 100% с полным неврологическим восстановлением. Для пациентов, страдающих остановкой сердца, которые затем получают экстракорпоральное согревание, выживаемость приближается к 50%. Полное выздоровление может быть возможно при остановке сердца с помощью экстракорпорального согревания, если не было предварительной гипоксии, серьезного основного заболевания или травмы.
Обморожение является осложнением переохлаждения. Это форма сухой гангрены. Когда гангрена инфицируется, она становится влажной. Влажная гангрена с крепитацией свидетельствует о газообразовании, что может быть вызвано Clostridium perfringens.
Пациенты, которым быстро была предоставлена реанимационная помощь, обычно имеют благоприятный прогноз, но могут быть остаточные обморожения и травмы. Худшие последствия для очень молодых и пожилых людей.
Осложнения
В зависимости от тяжести гипотермии может возникнуть следующее:
- Холодный диурез
- Рабдомиолиз
- Аспирация
- Гиперкалиемия
- Обморожение
- Острое поражение почек
- Отек легких
- Атаксия
- Аритмия (фибрилляция предсердий, желудочковая аритмия, беспульсовая электрическая активность)
- Кома
- Панкреатит
- Смерть
Важные замечания
- Большинство коммерческих термометров способны показать только температуру до 34 °C, поэтому для оценки точного уровня гипотермии требуется специальный термометр с низкими показателями.
- Пищеводный термометр является самым точным способом определения температуры пациента.
- Ректальной температуре требуется до 1 часа, чтобы адаптироваться к изменениям внутренней температуры.
- Пульсоксиметр может быть неточным, если его установить на пальце из-за периферической вазоконстрикции во время гипотермии.
- У пациентов с гиперкалиемией могут не наблюдаться типичные изменения ЭКГ, связанные с повышением уровня калия.
- Панель коагуляции, выполненная в лаборатории, может не точно отражать фактическую коагулопатию у гипотермического пациента, поскольку перед оценкой обычно ее нагревают до 37°C.
- J-волна ассоциируется с гипотермией, субарахноидальным кровоизлиянием, глюкокортикостероидами и может регистрироваться в норме.
- ЭКМО и сердечно-легочное шунтирование являются наиболее инвазивными, но эффективными способами согревания нестабильного пациента.
- Если необходим центральный доступ, предпочтение отдается бедренной центральной венозной линии из-за меньшего раздражения миокарда и риска аритмии.
- Если пациента не удается согреть, несмотря на соответствующие методы согревания, вторичная гипотермия, такая как гипогликемия, инфекция, гипотиреоз и недостаточность надпочечников, требует диагностики.
Профилактика
Гипотермия является очень опасным состоянием, которое может привести к смерти, если ее быстро не лечить. К счастью, гипотермии можно избежать. Люди не должны оставаться на улице слишком долго и в холодную погоду быть соответственно одеты. Если одежда мокрая, необходимо как можно скорее переодеться.
Некоторые группы пациентов имеют более высокий риск развития гипотермии. Младенцы и дети раннего возраста подвергаются повышенному риску из-за недоразвитой системы терморегуляции и отсутствия должной заботы. С другой стороны, пожилые люди также подвергаются повышенному риску развития гипотермии, поскольку они, как правило, имеют многочисленные сопутствующие заболевания. В определенных ситуациях физические и когнитивные ограничения могут помешать им искать более теплую среду.
Этапность оказания медицинской помощи и мультидисциплинарная команда специалистов.
В целом лечение пациентов с гипотермией требует межпрофессиональной команды медицинских работников.
Персонал скорой помощи обеспечивает первичный контакт и реанимационные мероприятия. Они снимают мокрую одежду и инициируют наружное пассивное согревание. По прибытии в больницу медсестры и врачи отделения неотложной помощи обеспечивают дополнительное согревание пациента с помощью внешних и внутренних инвазивных методов согревания.
Гипотермические пациенты подвержены многим осложнениям и нуждаются в госпитализации в реанимацию, где будет осуществляться постоянный мониторинг:
- Если у пациента отек легких или аспирационная пневмония, важны консультации пульмонолога и кардиолога.
- Поскольку обморожение является частым следствием, специалисты по лечению ран, хирурги приобщаются к лечению. Может потребоваться регулярное очищение раны.
- Оценка крови для мониторинга на наличие рабдомиолиза.
Медсестры должны постоянно пребывать и сообщать о любом ухудшении состояния пациента.
Нефрологи, хирурги и кардиологи могут понадобиться, если необходимы ЭКМО, гемодиализ или сердечно-легочное шунтирование.
Гипотермия является неотложной медицинской помощью и требует межпрофессионального командного подхода, включая врачей, специалистов, медицинских сестер, сотрудничающих в различных дисциплинах, для достижения оптимальных результатов для пациентов.
Для выживших необходимо проведение образовательных мероприятий, чтобы предотвратить повторный эпизод. Эти лица должны избегать алкоголя, одеваться должным образом и иметь при себе сумку для выживания с необходимым оборудованием и материалами для защиты тела. Только благодаря межпрофессиональному командному подходу можно снизить заболеваемость гипотермией.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Источники:
- Petrone P, Asensio JA, Marini CP. In brief: Hypothermia. Curr Probl Surg. 2014 Oct;51(10):414-5. читать
- Petrone P, Asensio JA, Marini CP. Management of accidental hypothermia and cold injury. Curr Probl Surg. 2014 Oct;51(10):417-31. читать
- Zafren K. Out-of-Hospital Evaluation and Treatment of Accidental Hypothermia. Emerg Med Clin North Am. 2017 May;35(2):261-279. читать
- Haverkamp FJC, Giesbrecht GG, Tan ECTH. The prehospital management of hypothermia – An up-to-date overview. Injury. 2018 Feb;49(2):149-164. читать
- Dow J, Giesbrecht GG, Danzl DF, Brugger H, Sagalyn EB, Walpoth B, Auerbach PS, McIntosh SE, Némethy M, McDevitt M, Schoene RB, Rodway GW, Hackett PH, Zafren K, Bennett BL, Grissom CK. Wilderness Medical Society Clinical Practice Guidelines for the Out-of-Hospital Evaluation and Treatment of Accidental Hypothermia: 2019 Update. Wilderness Environ Med. 2019 Dec;30(4S):S47-S69. doi: 10.1016/j.wem.2019.10.002. Epub 2019 Nov 15. PMID: 31740369
Читать также:
Пройти интерактивный практический курс:
Шкала функционального состояния Карновского, онлайн калькулятор
Шкала функционального состояния Карновского определяет способность пациента переносить химиотерапию. Рекомендовано использовать у пациентов ≥ 16…
Оценка лекарственной резистентности при пневмонии (шкала DRIP) Онлайн калькулятор
Цель шкалы DRIP – определить, когда следует использовать антибиотики широкого спектра действия, чтобы обеспечить эффективность…
Травматическое кровотечение
Актуальность Неконтролируемое кровотечение после серьезной травмы остается значимой причиной смерти, причем до трети пациентов с…
Целенаправленная оценка с помощью УЗИ при травмах (FAST): Онлайн калькулятор
Целенаправленная оценка с помощью УЗИ при травмах (FAST) предсказывает наличие перикардиального или внутрибрюшного повреждения после…
Максимально допустимая кровопотеря без переливания крови: Онлайн калькулятор
Формула максимально допустимой кровопотери без переливания может использоваться у пациентов с кровопотерей, как правило, во…
Пересмотренный индекс сердечного риска для предоперационного риска (RCRI) Онлайн калькулятор
Пересмотренный индекс сердечного риска для предоперационного риска может использоваться у пациентов в возрасте ≥45 лет…